Autor : De Vito, Eduardo L1-2, Arce, Santiago C1, Monteiro, Sergio G1
1Instituto de Investigaciones MĂ©dicas Alfredo Lanari, Facultad de Medicina, Universidad de Buenos Aires, Buenos Aires, Argentina.
2Centro del Parque, Cuidados Respiratorios, Buenos Aires, Argentina.
https://doi.org/10.56538/ramr.ONMR2066
Correspondencia : Eduardo Luis De Vito, E-mail: eldevito@gmail.com
RESUMEN
Este
artĂculo estĂĄ dedicado al anĂĄlisis detallado de los mecanismos de disnea. Se
traÂtarĂĄn el control quĂmico de la respiraciĂłn, los reflejos neurales, la
mecĂĄnica respiratoria, el costo de oxĂgeno para respirar y la inadecuaciĂłn
entre tensiĂłn y longitud de la fibra muscular. En general, las diferentes
explicaciones estuvieron asociadas al desarrollo de aparatos y metodologĂas de
estudio de los laboratorios pulmonares. Todas las teorĂas tuvieron defensores y
detractores e, interesantemente, con el desarrollo de sofisticadas técnicas
neurofisiolĂłgicas y de imĂĄgenes funcionales ha sido posible jerarquizar cada
uno de los mecanismos. Todas han sobrevivido al paso del tiempo y ninguna puede
explicar de manera unicista la disnea en todas las
situaciones clĂnicas, lo cual habla de la naturaleza compleja y multifactorial
del fenĂłmeno.
Palabras
clave: Disnea,
FisiologĂa, FisiopatologĂa, MecĂĄnica respiratoria
ABSTRACT
This article is devoted to a detailed
analysis of the mechanisms of dyspnea. Chemical control of respiration, neural
reflexes, respiratory mechanics, the cost of oxygen to breathe, and the
mismatch between tension and muscle fiber length will be discussed. In general,
the different explanations were associated with the development of apparatus
and study methodologies in pulmonary laboratories. All the theories had
defenders and detractors and, interestingly, with the development of
sophisticated neurophysiological techniques and functional imaging it has been
possible to prioritize each of the mechaÂnisms. All have survived the passage
of time and none can explain dyspnea in all clinical situations, which speaks
of the complex and multifactorial nature of the phenomenon.
Key words: Dyspnea, Breathlessness, Physiology, Physiopathology, Respiratory
mechanic
Recibido: 26/11/2022
Aceptado: 09/05/2023
INTRODUCCIĂN
En
la primera parte de esta serie, se analizĂł la evoluciĂłn de las definiciones del
término disnea y los mecanismos propuestos para su generación. Se mencionó
también que la experiencia de la disnea comienza a ser vista como un fenómeno
multidimensional que debe estar centrado en lo que siente el paciente. Este
hecho no puede ser soslayado aun ante la presencia de la excitante complejidad
de los mecanismos fisiopatolĂłgicos que analizaremos.
Los
mecanismos fisiopatolĂłgicos que explican la disnea, al contrario del dolor, son
complejos y pueden coexistir, aunque, de acuerdo a la condiÂciĂłn clĂnica, unos
pueden ser mĂĄs relevantes que otros. Pero existen denominadores comunes y se
acepta que hay un mecanismo predominante que produce disnea. La experiencia de
la disnea invoÂlucra componentes tanto sensoriales (intensidad y
calidad) como afectivos (malestar, angustia) que generalmente impactan o
imponen una carga sobre la capacidad de un individuo para realizar actividades
de la vida diaria (calidad de vida).1
DISNEA Y CONTROL
QUĂMICO (HIPOXEMIA, HIPERCAPNIA, ACIDOSIS)
En
1868, Pfluger observĂł que la hipoxemia y la
hipercapnia producĂan disnea, pero considerĂł de mayor importancia la hipoxemia.
Ocho años después, Haldane y Smith hallaron que
durante la respiraciĂłn en un circuito cerrado con niveles crecientes de CO2 de hasta 3%
(23 mmHg) tenĂan disnea, pero no hasta que la
concentraciĂłn de O2 hubo bajado
al 14%. En 1910, Winterstein introÂdujo el concepto
del ion H+ como
estimulante de la ventilaciĂłn y productor de disnea.2
Estos
experimentos fueron revisados a la luz de la posibilidad de determinaciones
gasométricas mås confiables.3 El concepto
de ion H+ como
estiÂmulante se mantuvo, pero se definiĂł algo que hoy parece muy obvio: la
disnea es muy intensa con hiÂpoxia hipercĂĄpnica;
menos intensa con hipercapnia e hiperoxia; y modesta con hipoxia hipocĂĄpnica.3
Este
perĂodo culmina con el artĂculo de Jonathan Meakins
que, en 1923, afirmĂł que âla disnea es usualmente producida por dos
causas: necesidad de oxĂgeno y retenciĂłn de diĂłxido de carbono, relativa o
absolutaâ.3 La
descripciĂłn de Meakins merece ser reproducida: âEl
uso de oxĂgeno, por supuesto, no elimina la necesidad de adoptar todos los
demĂĄs medios para tratar la insuficiencia cardĂaca, y de ninguna manera es
menos importante el descanso fĂsico y mental [âŠ]. Es notable cĂłmo los pacienÂtes
mejoran con buena enfermerĂa y comodidad generalâ. Resulta atractivo
suponer que con estas palabras Meakins se adelantĂł
varias décadas al concepto multidimensional de la disnea.
Este
marco conceptual de Meakins justificaba ciertas
observaciones clĂnicas respecto de los efectos agudos de la inhalaciĂłn de CO2 en sujetos
normales o en pacientes:
1.
Sujetos sanos en actividad fĂsica son capaces de identificar la hipercapnia por
inhalaciĂłn de CO2 si son
instruidos para mantener una ventilaciĂłn en proporciĂłn a su actividad fĂsica
(la suma de hipercapnia al ejercicio aumentarĂa la ventilaÂciĂłn y, de no
hacerlo, producirĂa mĂĄs disnea).
2.
Diversos estudios mostraron que pacientes con poliomielitis crĂłnica e
insuficiencia respiratoÂria refirieron disconfort
ventilatorio cuando la PCO2 aumentĂł en
unos 10-20 mmHg.
3.
Pacientes con lesiones de médula cervical alta y crónicamente ventilados
pudieron detectar eleÂvaciones de la PCO2
con una sensaciĂłn descrita como âsed de aireâ.
Sin
embargo, en los pacientes con enfermedad pulmonar obstructiva crĂłnica (EPOC) o
neuromusÂcular (ENM) con retenciĂłn crĂłnica de CO2
no era claro en qué medida la hipercapnia se relacionaba con la
disnea:
1.
Pacientes con EPOC o con ENM e hipercapnia crĂłnica pueden tener poca disnea en
reposo.
2.
En otras condiciones clĂnicas (por ejemplo, asma bronquial), la disnea puede
estar presente con eucapnia y aun con hipocapnia.
3.
De la misma manera, muchos pacientes con hiÂpoxemia no tienen disnea y
viceversa. En tanto, otros mejoran levemente cuando la administraÂciĂłn de
oxĂgeno corrige la hipoxemia.
Claramente,
habĂa en esos tiempos muchas coÂsas por aclarar y fue reciĂ©n a principios del
siglo XXI que se comprendiĂł que, si la informaciĂłn de los quimiorreceptores
(hipoxia) y los mecanorreÂceptores informa una
incapacidad para responder adecuadamente al impulso eferente a los mĂșscuÂlos
respiratorios, se produce disnea. Evidencias indirectas sugieren que la hipoxia
genera disnea a través de la descarga corolaria a los
centros suÂperiores, si la ventilaciĂłn y la PCO2
se limitan a niveles normales.4, 5
DISNEA Y REFLEJOS
(RECEPTORES INTRAVASCULARES, MUSCULARES, NERVIO VAGO)
En
1931, Cullen y cols., a partir de observaciones clĂnicas,
cuestionaron la explicaciĂłn de cambios quĂmicos en la sangre como causa de la
disnea. Ya era evidente que esta, a menudo tiene poco o nada que ver con el
deterioro del intercambio gaseoso. Los gases en sangre arterial pueden ser
completamente normales al tiempo que la disnea es considerable. Estos
cuestionamientos originaron la bĂșsqueda de nuevos mecanismos. Se iniciaba la
era de los reflejos neurales.6
En
1932, Harrison y cols. demostraron que la respiraciĂłn
es estimulada por reflejos mediados por el nervio vago, originados en los
grandes vaÂsos centrales (por aumento de la presiĂłn debido a insuficiencia
cardĂaca) y en los movimientos musculares.7
Años
después, en 1935, los estudios de Gessel y Moyer definieron el papel de los reflejos en el control de
la ventilaciĂłn y la disnea.8 Se consideÂrĂł
que los efectos de combinaciones variadas de impulsos aferentes (fĂsicos y
quĂmicos) podrĂan, en gran medida, producir la descarga rĂtmica de los centros
respiratorios de origen reflejo. Pero, por otro lado, no se descartaba la
existencia de un centro de descarga automĂĄtica bajo la influencia de cambios de
impulso nervioso quĂmicos y fĂsicos.9
En
1938, Christie2 resumĂa los
conocimientos de este perĂodo diciendo que «aunque las condiciones bajo las
cuales la disnea tiene lugar son mĂșltiples, lo que da la impresiĂłn de
complejidad, las causas principales son pocas y relativamente simples. Ellas
consisten en disturbios quĂmicos y reflejos. Los disturbios quĂmicos parecen
ser los menos importantes. La disnea es usualmente de origen reflejo». Ese
fue sin duda un intento temerario de simplificaciĂłn del problema.
DISNEA Y MECĂNICA
RESPIRATORIA
A
principios de este perĂodo, se reconociĂł la relaciĂłn entre la ventilaciĂłn
relativa a la capaciÂdad ventilatoria y su relaciĂłn con la disnea.8 Si la
ventilaciĂłn se expresa como un porcentaje de la capacidad ventilatoria mĂĄxima
(CVM, o MVC en inglés), la ventilación debe reflejar la intensidad del esfuerzo
y de la disnea. El Ăndice ventilatorio (VE/ CVM) se convertirĂa dĂ©cadas despuĂ©s
en sinĂłnimo de disnea.10
En
1946, Rahn y Otis pudieron medir la impeÂdancia y las
fuerzas que intervienen en el acto de la respiraciĂłn en sujetos sanos.10, 11 Su artĂculo
ha sido clave en la comprensiĂłn de la mecĂĄnica respiÂratoria. Pacientes con
insuficiencia cardĂaca o con enfisema tenĂan un trabajo respiratorio 2 a 4
veces mayor que los controles. En 1954, Marshall y cols. sugirieron
que la disnea en pacientes con estenosis mitral y enfisema estaba relacionada
con la presiĂłn transpulmonar y no con el trabajo
respiratorio.12
En
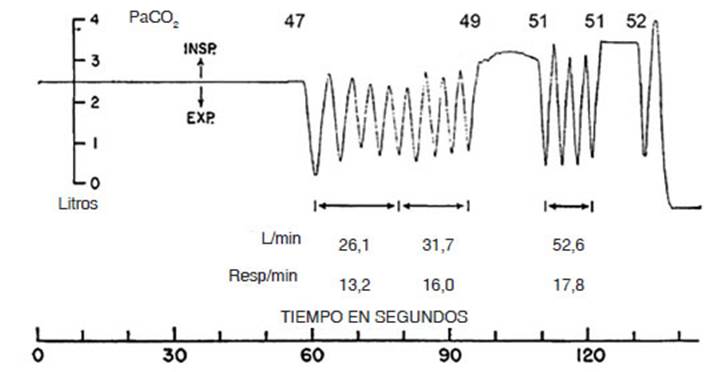
su clĂĄsico experimento de 1954, Fowler demostrĂł que
la molestia asociada a la apnea voluntaria podĂa ser aliviada si se le permitĂa
al sujeto hacer unas pocas respiraciones tomando el aire de una bolsa con
composiciĂłn de gases igual a la del aire alveolar. Lo sorprendente fue que, si
bien los niveles de hipoxia y de hipercapnia no cambiaban, la maniobra permitĂa
mantener la apnea por un perĂodo de tiempo adicional13
(FiÂgura 1). La implicancia de este estudio fue que la actividad
quimiorreceptora (hipoxia e hipercapnia) parecĂa no ser la fuente directa de la
sensaciĂłn que obligaba a terminar la apnea. Otras observaciones estuvieron en
lĂnea con esta idea:
1.
La hipercapnia producida por el agregado de CO2
al aire inspirado produce menos disnea si el patrĂłn respiratorio
consiste en grandes moÂvimientos torĂĄcicos.
2.
Inversamente, la disnea aumenta si los moÂvimientos torĂĄcicos son limitados
voluntariaÂmente por debajo de los que corresponden a un patrĂłn libre.
Una
observaciĂłn interesante de Fowler13 fue que âhacia
el final de la apnea voluntaria, se producen fuertes contracciones
involuntarias de los mĂșsÂculos respiratorios y se requiere un considerable
esfuerzo voluntario para continuar la apnea. El alivio subjetivo ocurre
inmediatamente a la ruptuÂra de la apnea, aunque es menos marcado despuĂ©s del
segundo y tercer perĂodo de apnea voluntariaâ.
Estas
observaciones derivaron en que la disoÂciaciĂłn entre el impulso quĂmico
para respirar y la ausencia de movimientos torĂĄcicos durante la apnea
voluntaria intensifica la sensaciĂłn de disnea. Durante este perĂodo, no fue
posible llegar a un consenso sobre el factor mecĂĄnico mĂĄs relevante que
producĂa la disnea, pero la idea de que la mecĂĄnica de la respiraciĂłn es
importante para la sensaciĂłn de disnea estĂĄ hoy plenamente vigente.
DISNEA Y COSTO DE
OXĂGENO PARA RESPIRAR
En
relaciĂłn con la mayor facilidad para obtener medidas confiables y relativamente
rĂĄpidas del consumo de oxĂgeno (VO2),
el interés se centró en dilucidar la relación entre la disnea y el costo de O2 para respirar
(VO2resp).
El
VO2resp,
es decir, el oxĂgeno consumido por los mĂșsculos respiratorios (y otros
movimientos asoÂciados a la respiraciĂłn), es un Ăndice de la energĂa requerida para
la ventilaciĂłn. AsĂ, se determinĂł en primer lugar que este aumenta cuando la
ventilaÂciĂłn y la impedancia a la acciĂłn de los mĂșsculos respiratorios aumenta.8, 14 De hecho,
debido a que el diafragma y, muy probablemente, los otros mĂșsÂculos respiratorios,
obtienen su energĂa casi en su totalidad mediante el metabolismo oxidativo en
un amplio rango de trabajo respiratorio, los cambios en sus requerimientos
energĂ©ticos pueden aproxiÂmarse mucho al VO2 total.15
En
1958, Mc Ilroy cierra esta primera etapa diÂciendo: âTodas
las afecciones en las que se produce disnea, excepto la parĂĄlisis respiratoria,
tienen dos caracterĂsticas en comĂșn: 1) una reducciĂłn en la captaciĂłn mĂĄxima de
oxĂgeno; y/o 2) un aumento en el VO2resp[âŠ]. El VO2resp puede aumentar porque la compliance
o la resistencia de los pulmones o el tĂłrax son anormales o porque la
ventilaciĂłn duranÂte el ejercicio es anormalmente alta [âŠ]. La disnea puede
deberse a un suministro inadecuado de sangre oxigenada a los mĂșsculos
respiratoriosâ.16
Si
bien en esta etapa se desarrollĂł la relaciĂłn entre disnea y VO2resp, no fue posible un anĂĄlisis aislado
de esas variables.17 El
reconocimiento de este hecho llevĂł al concepto actual segĂșn el cual el anĂĄlisis
debe ser efectuado considerando las mediÂciones de eventos relacionados con el
metabolismo, la circulaciĂłn y la respiraciĂłn, asĂ como los eventos sensoriales
asociados.18 Este nuevo
enfoque lo darĂan los trabajos de OâDonnell, Mahler, Killian y Jones, entre
otros.2, 18-20
DISNEA E INADECUACIĂN
ENTRE TENSIĂN Y LONGITUD
El
esfuerzo de los mĂșsculos respiratorios y la magnitud de la ventilaciĂłn
necesaria para tareas comunes, como caminar y subir escaleras, dan lugar a
sensaciones que se reconocen como aproÂpiadas. Es posible clasificar con
sorprendente precisiĂłn la magnitud de un Vt, la
velocidad de flujo, la presiĂłn respiratoria, la resistencia añadiÂda o la
elasticidad. Pero rara vez tiene conciencia de la respiraciĂłn hasta que los
cambios en las interrelaciones de esfuerzo, tensiĂłn, longitud y velocidad dan
lugar a la sensaciĂłn consciente de inadecuaciĂłn.10
Las
bases de esta hipĂłtesis estaban presentes desde la Ă©poca de Fowler,
pero fueron Campbell y Howell quienes sugirieron «que
un desbalance en la relaciĂłn entre tensiĂłn y desplazamiento de los mĂșsculos
respiratorios podĂa ser el mecanismo central para desarrollar disnea».21 De acuerdo a
esta hipĂłtesis, la disnea tiene lugar cuando hay un disbalance
entre el cambio de longitud programada y la longitud alcanzada.
En otros tĂ©rminos, la disnea surge cuando el desplazamienÂto alcanzado es
menor que el desplazamiento esperado.21-23
Como
se verĂĄ luego, esta teorĂa se ha refinado desde entonces para incorporar el
concepto general de un desajuste entre las señales motoras salientes
(eferentes) hacia los mĂșsculos respiratorios y la inÂformaciĂłn entrante
(aferente). El reconocimiento consciente de la inadecuaciĂłn es omnipresente en
todos los sistemas sensoriales.10 Por tal
motivo, hay ciertas observaciones clĂnicas que conviene puntualizar:
1.
La sensaciĂłn de disnea en sujetos normales puede ser evocada respirando a
través de un tubo estrecho o intentando una respiración profunda al mismo
tiempo que alguien hace presión sobre el abdomen. En otros términos, se intenta
mover el tĂłrax y los pulmones, pero hay un impedimento que evita que los
mĂșsculos respiratorios se acorten para alcanzar el desplaÂzamiento esperado.
2.
El concepto de falta de adecuaciĂłn parece ser cierto incluso en ausencia de una
carga mecĂĄÂnica. Cuando se estimulan los centros respiratoÂrios en el sistema
nervioso central y aumenta el impulso para respirar, la disnea parece empeorar
al reducir el movimiento de la pared torĂĄcica. Esto sugiere que la falta de
correspondencia entre las señales eferentes que emanan del ceÂrebro y las
señales aferentes que regresan de la pared toråcica da como resultado una
sensaciĂłn de falta de aliento.
3.
El alivio inmediato de la disnea, que permite los movimientos toråcicos después
de la ruptura de la apnea voluntaria,13 pero sin mejorar el estado del gas en sangre,
es también consistente con el concepto de falta de adecuación o disociación.
ÂżCuĂĄles
son los receptores de esta inadecuaciĂłn? Si bien ya a finales del siglo XIX, se
reconociĂł que los Ăłrganos tendinosos de Golgi mediaban la sensaciĂłn de tensiĂłn
al tiempo que los receptores articulares lo hacĂan para desplazamiento
(posiciĂłn y movimiento), los husos musculares no fueron reconocidos como
mediadores de la sensación de desplazamiento hasta la década de 1960.12 Estos son
abundantes en los mĂșsculos intercostales, y sus proyecciones aferentes
conforman reflejos espinales y supraespinales. El
diafragma contiene Ăłrganos tendinosos que detectan tensiĂłn y ejercen
influencias inhibitorias sobre la actividad respiÂratoria central.24 Este hallazgo
permitiĂł refinar la teorĂa de la inadecuaciĂłn apelando al sistema gamma (fibras
intrafusales).10
Si el programa de acortamiento no se cumple (inadecuaciĂłn),
esta informaciĂłn llega a ĂĄreas sensoriales y aparece la disnea.
El
concepto de falta de adecuaciĂłn entre tensiĂłn y longitud y todas sus
derivaciones resistió el paso del tiempo. Permitió explicar también la disnea
debida a supresiĂłn momentĂĄnea de la respiraÂciĂłn durante la fonaciĂłn y
degluciĂłn, asĂ como el disconfort debido a una
inadecuada interacciĂłn paciente-respirador.25
Su sustento aumentarĂa en dĂ©cadas venideras con la introducciĂłn
del concepto de âcopia eferenteâ o âdescarga corolariaâ
(coroÂllary discharge)
y con el mapeo cerebral mediante neuroimĂĄgenes
funcionales.
DISNEA EN DIFERENTES
PATOLOGĂAS Y CONDICIONES
Los
mecanismos de disnea han sido ampliamente estudiados en la enfermedad pulmonar
obstrucÂtiva crĂłnica (EPOC).19,
21-23, 26, 28
En los lĂmites de tolerancia, estos pacientes con enfermedad moÂderada
a grave refieren sistemĂĄticamente que la intensidad del malestar respiratorio
es grave y que cada inhalaciĂłn no se siente recompensada (inspiraciĂłn
insatisfecha).2 Los
constructos neurofisiolĂłgicos que invocan un desequilibrio demanda/capacidad o
una disociaciĂłn neuromecĂĄÂnica ofrecen una base
teĂłrica razonable para este descriptor cualitativo dominante de la disnea de
esfuerzo en la EPOC.
Al
incrementarse la gravedad de la EPOC, hay una disminuciĂłn progresiva de la
capacidad inspiratoria (IC) en reposo como resultado de la hiperinsuflaciĂłn
pulmonar. Durante el ejercicio, aumenta la ventilaciĂłn en respuesta a la mayor
demanda metabĂłlica, pero el estado de hiperinÂsuflaciĂłn
basal limita el aumento del volumen corriente. La frecuencia respiratoria
aumenta para intentar mantener la VE, pero el resultado es un acortamiento del
tiempo espiratorio y asĂ, mayor hiperinsuflaciĂłn, lo
que limita aĂșn mĂĄs la VE (Figura 2).
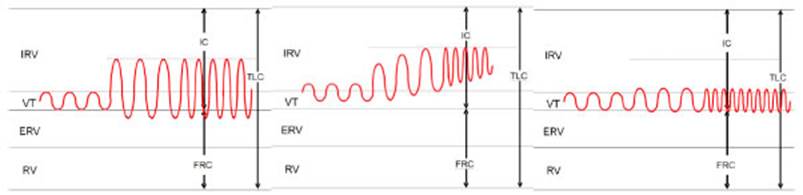
La
disnea acaece como consecuencia del desacoÂplamiento neuromecĂĄnico
(impulso ventilatorio alto con ventilaciĂłn efectiva baja) y la estimulaciĂłn de
los receptores de estiramiento del parénquima pulmonar y de la caja toråcica a
causa de la hipeÂrinsuflaciĂłn. En los pacientes con
menor IC en reposo, se puede alcanzar el lĂmite mecĂĄnico mĂĄs precozmente y la
disnea se volverĂĄ intolerable al comienzo del ejercicio. El corolario es que
pequeños aumentos de la IC en reposo despuĂ©s de intervenÂciones, como la
terapia con broncodilatadores o los procedimientos quirĂșrgicos o endoscĂłpicos
de reducciĂłn de volumen, retrasan la apariciĂłn del desacoplamiento neuromecĂĄnico crĂtico y la consecuente disnea intolerable.2, 28, 29
Ante
el incremento de la demanda metabĂłlica, la ventilaciĂłn aumenta por un
incremento del Vt a expensas del IRV (en mayor
medida) y del ERV. Cuando el Vt alcanza valores
significativos (usualÂmente un 60% de la FVC), aumentos ulteriores de la
ventilaciĂłn son por aumento de la frecuencia respiratoria (RR). En pacientes
con EPOC, el IRV basal se encuentra disminuido por atrapamiento aéreo, de
manera que la capacidad de incrementar el Vt se ve
limitada. Esto es compensado con auÂmento marcado de la RR, que lleva a menor
tiempo espiratorio y mås atrapamiento aéreo.
En
pacientes con enfermedad restrictiva del tĂłrax, la mayor elasticidad del
sistema torĂĄcico-pulmonar limita el aumento del Vt.
El incremento ventilatorio es principalmente debido a
aumento de la RR.
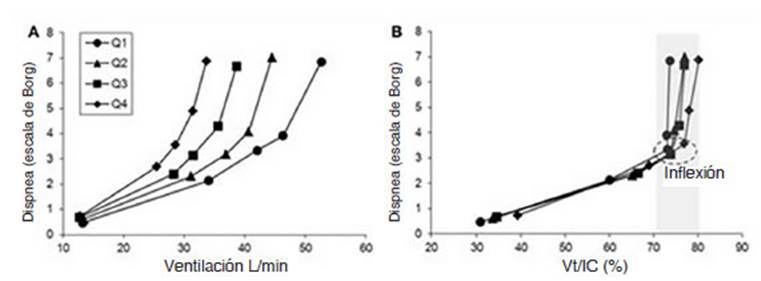
El
panel de A de la Figura 3 muestra la relaciĂłn entre disnea y ventilaciĂłn en
ejercicio incremental en pacientes con EPOC, agrupados en cuatro niÂveles de
gravedad (Q1 a Q4) segĂșn valor de FEV1. Se observa que similares niveles de
ventilaciĂłn producen mĂĄs disnea cuanto mĂĄs grave es la EPOC (segĂșn FEV1). Sin
embargo, cuando se normaliza el Vt (panel B) de
acuerdo a la IC (Vt/IC%), hay un punto de inflexiĂłn
(70%-80%) que es comĂșn a todos los niveles de gravedad a partir del cual la
disnea aumenta notablemente.30
En
el asma bronquial, se han identificado diversos factores que modulan la
disnea, como la velocidad de desarrollo de la obstrucciĂłn del flujo de aire, el
uso de medicamentos, el perfil psicolĂłgico y la gravedad del asma. Sin embargo,
las diferencias en la intensidad y la calidad de los sĂntomas intraindividuos e interindividuos
pueÂden deberse, en gran parte, a la hiperinsuflaciĂłn
pulmonar dinĂĄmica con todas sus consecuencias mecĂĄnicas, incluida la carga del
umbral inspiraÂtorio, la distensibilidad dinĂĄmica e
IC reducidas, la debilidad muscular y las limitaciones mecĂĄnicas crĂticas en la
expansiĂłn de la caja torĂĄcica con la disociaciĂłn neuromecĂĄnica
resultante del sistema ventilatorio.
Los
mecanismos detrĂĄs de la disnea en la enÂfermedad intersticial pulmonar (EIP)
no se comprenden por completo y aĂșn no se han estudiado ampliamente.29-31 Sin embargo,
las anomalĂas de la mecĂĄnica ventilatoria, junto con el aumento de su demanda
en relaciĂłn con la capacidad, contribuÂyen en gran medida a la intensidad y
calidad de la disnea en estos pacientes. El resultado de esto es que las
intervenciones que disminuyen la demanda ventilatoria, que mejoran la capacidad
ventilatoria, que reducen la carga mecĂĄnica o que aumentan la capacidad de los
mĂșsculos respiratorios deberĂan aliviar la disnea.24, 25 El concepto de disociaciĂłn neuÂromecĂĄnica
es muy relevante en estas condiciones.
A
pesar de sus diferencias obvias, el embarazo y la obesidad comparten
respuestas ventilatorias y perceptivas comunes al estrĂ©s fisiolĂłgico del ejerÂcicio.31-34 MĂĄs del 70%
de las mujeres embarazadas y adultos obesos (por lo demĂĄs sanos) refieren disnea
durante las actividades fĂsicas diarias (por ejemÂplo, subir escaleras). Los
estudios en obesos y en embarazadas apoyan las siguientes conclusiones:
1)
Los factores respiratorios mecĂĄnicos/musculares no son una fuente importante de
disnea relacioÂnada con la actividad en el embarazo.
2)
La disnea gestacional refleja la conciencia de un aumento de la VE y del
esfuerzo de los mĂșsÂculos respiratorios que acompaña al aumento del impulso
motor neural (detectado por el aumento de la descarga corolaria
central a las ĂĄreas sensoriales del cerebro).
3)
No obstante, el aumento de la disnea durante la actividad fĂsica en el embarazo
no puede explicarse fĂĄcilmente por factores respiratoÂrios mecĂĄnicos/musculares
o un aumento de la respuesta quimiorrefleja central y
presumibleÂmente tambiĂ©n perifĂ©rica.
La
mayor percepciĂłn de disnea relacionada con la actividad experimentada por
muchas personas embarazadas y obesas probablemente refleja la conciencia del
aumento del impulso motor respiÂratorio neural necesario para soportar los mayoÂres
requisitos ventilatorios del ejercicio en estas poblaciones especiales.32, 33
CONCLUSIONES
Todas
las teorĂas tuvieron defensores y detractores e, interesantemente, con el
desarrollo de sofisÂticadas tĂ©cnicas neurofisiolĂłgicas y de imĂĄgenes
funcionales ha sido posible jerarquizar cada uno de los mecanismos. Todas han
sobrevivido al paso del tiempo y ninguna puede explicar la disnea de manera unicista en todas las situaciones clĂnicas, lo cual habla
de la naturaleza compleja y multifacÂtorial del fenĂłmeno.
No
es posible soslayar que los pacientes con EPOC y EPI, ademĂĄs de disnea durante
el ejercicio o en reposo, sufren frecuentemente de otros sĂntoÂmas, tales como
cansancio general, pérdida de peso, depresión y ansiedad, pérdida de apetito,
nĂĄuseas, sequedad de boca e insomnio.34
Por lo tanto, estos pacientes necesitan un enfoque mĂĄs amplio de
sus sĂntomas generales que pueden deteriorar aĂșn mĂĄs la calidad de vida.
PUNTOS CLAVE
1.
A diferencia del dolor, los mecanismos fisiopatolĂłgicos que explican la disnea
son complejos y pueden coexistir. De acuerdo a la condiciĂłn clĂnica, un
mecanismo puede ser mĂĄs relevante que otro. Pero existen denominadores comunes.
2.
La explicaciĂłn de los reflejos neurales surgiĂł para explicar la presencia de
disnea en ausencia de alteraciones gasomĂ©triÂcas, pero no fue suficientemente
convincente y se sugiriĂł el rol de la mecĂĄnica respiratoria alterada y el costo
de oxĂgeno para respirar.
3.
SegĂșn nuestro conocimiento actual, la disnea se produce cuando existe un
desequilibrio entre la demanda de resÂpiraciĂłn (impulso neural central)
y la capacidad de resÂpirar (funciĂłn de los mĂșsculos respiratorios):
inadecuaciĂłn tensiĂłn-longitud. Esta explicaciĂłn ganĂł aceptaciĂłn, en parte
porque integró los otros mecanismos y se vio fortalecida por otras técnicas
neurofisiolĂłgicas y de imĂĄgenes.
Conflicto
de intereses
Los
autores declaran no tener conflicto de intereses
BIBLIOGRAFĂA
1. Mahler DA. Understanding mechanisms
and documentÂing plausibility of palliative interventions for dyspnea. Curr Opin Support Palliat Care.
2011;5:71-6.
https://doi.org/10.1097/SPC.0b013e328345bc84
2. Mahler DA, OâDonnell DE.
Dyspnea: Mechanisms, MeaÂsurement, and Management, Third Edition. CRC Press. 2014:256.
3. Meakins
J. A British Medical Association Lecture on the cause and treatment of dyspnoea in cardio-vascular disease. Br Med J. 1923;1:1043-5. https://doi.org/10.1136/bmj.1.3260.1043
4. Moosavi
SH, Golestanian E, Binks
AP, Lansing RW, Brown R, Banzett RB. Hypoxic and hypercapnic drives to breathe generate equivalent levels of
air hunger in humans. J Appl Physiol
(1985). 2003;94:141-54.
https://doi.org/10.1152/japplphysiol.00594.2002
5. Moosavi
SH, Banzett RB, Butler JP. Time course of air hunger
mirrors the biphasic ventilatory response to hyÂpoxia.
J Appl Physiol (1985). 2004;97:2098-103.
https://doi.org/10.1152/japplphysiol.00056.2004
6. Cullen GE, Harrison TR,
Calhoun JA, Wilkins WE, Tims MM. Studies in
congestive heart failure: XIII. The Relation of Dyspnea of
Exertion to the Oxygen Saturation and Acid- Base Condition of the Blood.
J Clin Invest. 1931;10:807-31.
https://doi.org/10.1172/JCI100385
7. Harrison TR, Calhoun JA,
Cullen GE, Wilkins WE, Pilcher C. Studies in congestive
heart failure: XV. Reflex Versus Chemical Factors in
the Production of Rapid Breathing. J Clin Invest.
1932;11:133-54. https://doi.org/10.1172/JCI100397
8. Mahler D. Dyspnea. Medicine
& Science in Sports & ExerÂcise 1991;23:1322.
9. Gesell R, Moyer C. Is
breathing fundamentally a reflex pheÂnomenon? [Internet].
Quarterly Journal of Experimental Physiology 1935; 25:13â31.
10. Donald A. Mahler DO. Dyspnea, Mechanisms, Measurement and
Management. Donald A. Mahler DO, editor. CRC Press;
2005. (2nd Edition).
11. Rahn
H, Otis AB, Chadwick LE, et al. The pressure-volume diagram
of the thorax and lung [Internet]. American Journal of
Physiology-Legacy Content. 1946; 146: 161-78.
https://doi.org/10.1152/ajplegacy.1946.146.2.161
12. Marshall R, Stone RW, Christie
RV. The relationship of dyspnoea to
respiratory effort in normal subjects, mitral stenosis and emphysema. Clin Sci. 1954;13:625-31.
13. Fowler WS. Breaking
Point of Breath-Holding [Internet]. J Appl Physiol 1954; 6: 539-45.
https://doi.org/10.1152/jappl.1954.6.9.539
14. Cournand A, Richards DW Jr, Bader RA, Bader ME, FishÂman AP. The oxygen cost of
breathing. Trans Assoc Am Physicians. 1954;67:162-73.
15. Zakynthinos
S, Roussos C. Oxygen Cost of Breathing. In: Gutierrez G, Vincent JL. (eds) Tissue
Oxygen UtilizaÂtion. Update in Intensive Care and Emergency MediÂcine,
1991;12. Springer, Berlin,
Heidelberg. https://doi.org/10.1007/978-3-642-84169-9_14.
16. McIlroy
MB. Dyspnea and the work of breathing in diseases of the
heart and lungs [Internet]. Progress in CardiovasÂcular
Diseases 1958; 1: 284-97. https://doi.org/10.1016/S0033-0620(59)80027-X
17. Harden KA, Bartlett RG,
Barnes H, Reid L, Barthakur A, Waters WP. Oxygen cost
of breathing. I. Am Rev Respir Dis. 1962;85:387-91.
18. Killian KJ, Jones NL. Mechanisms of exertional dyspnea.
In: Killian KJ, Jones NL. Mechanisms of exertional
dyspnea. Clin Chest Med., editor. Clinical
exercise TestÂing. Philadelphia, Saunders; 1994.
247-57. https://doi.org/10.1016/S0272-5231(21)01071-6
19. American Physiological
Society. Exercise: Regulation and Integration of Multiple Systems. Am
Physiological Society 1996; 1210 p.
20. Campbell EJ, Howell JB. The sensation of breathlessness. Br Med Bull. 1963 Jan;19:36-40. https://doi.org/10.1093/oxfordjournals.bmb.a070002
21. Bennett ED, Jayson MI, Rubensteind, Campbell EJ. The ability of
man to detect added non-elastic loads to breathÂing. Clin
Sci. 1962;23:155-62.
22. Campbell EJ, Freedman S,
Smith PS, Taylor ME. The abilÂity of man to detect added elastic
loads to breathing. Clin Sci. 1961;20:223-31.
23. Dyspnea. Mechanisms,
assessment, and management: a consensus statement. American
Thoracic Society. Am J Respir Crit Care Med. 1999;159:321-40.
https://doi.org/10.1164/ajrccm.159.1.ats898
24. Manning, Harold L., Schwartzstein, Richard M. PathoÂphysiology of Dyspnea. New
England Journal of MediÂcine [Internet] 1995;333:1547
https://doi.org/10.1056/NEJM199512073332307
25. Anzueto
A, Miravitlles M. Pathophysiology of dyspnea in COPD.
Postgrad Med. 2017 Apr;129(3):366-74.
https://doi.org/10.1080/00325481.2017.1301190
26. Hanania
NA, OâDonnell DE. Activity-related dyspnea in chronic obstructive pulmonary
disease: physical and psychological consequences, unmet needs, and future direcÂtions.
Int J Chron Obstruct Pulmon Dis. 2019;14:1127-38.
https://doi.org/10.2147/COPD.S188141
27. OâDonnell DE, Laveneziana P, Webb K, Neder JA.
ChronÂic obstructive pulmonary disease: clinical integrative physiology. Clin Chest Med. 2014;35:51-69.
https://doi.org/10.1016/j.ccm.2013.09.008
28. Denis E. OâDonnell, Amany F, et al. Exertional dyspnoea in COPD: the clinical utility of cardiopulmonary
exerÂcise testing. Eur Respir
Rev 2016;25:333-47
https://doi.org/10.1183/16000617.0054-2016
29. Miki K, Maekura
R, Miki M, et al. Exertional acidotic reÂsponses in
idiopathic pulmonary fibrosis: The mechanisms of exertional
dyspnea [Internet]. Respiratory Physiology & Neurobiology 2013;185:653-8. https://doi.org/10.1016/j.resp.2012.11.008
30. OâDonnell DE, Elbehairy AF, Berton DC, Domnik NJ, Neder JA. Advances in the Evaluation of Respiratory Pathophysiology during
Exercise in Chronic Lung DisÂeases. Front Physiol. 2017;8:82. https://doi.org/10.3389/fphys.2017.00082
31. OâDonnell DE, Ora J, Webb KA, Laveneziana P,
Jensen D. Mechanisms of activity-related dyspnea in pulmonary disÂeases. Respir Physiol Neurobiol. 2009;167:116-32.
https://doi.org/10.1016/j.resp.2009.01.010
32. Pham K, Schaeffer M, Reid R, Abdallah S, Andersen R, Jensen D. Physiological mechanisms
of increased activity-related dyspnea in obesity [Internet]. 4.1 Clinical
respiraÂtory physiology, exercise and functional imaging. 2015.
https://doi.org/10.1183/13993003.congress-2015.PA2234
33. Jensen D, Webb KA, Wolfe LA,
OâDonnell DE. Effects of human pregnancy and advancing gestation on respiraÂtory
discomfort during exercise [Internet]. RespiratoryPhysiology
& Neurobiology 2007, 156: 85â93.
https://doi.org/10.1016/j.resp.2006.08.004
34. Rantala
HA, Leivo-Korpela S, Lehto
JT, LehtimÀki L. Dyspnea on Exercise Is Associated
with Overall Symptom Burden in Patients with Chronic Respiratory Insufficiency.
PalliatMed
Rep. 2021;2:48-53.
https://doi.org/10.1089/pmr.2020.0112