Autor : Terroba, Hernán1, Sánchez Hinestroza, SofĂa1, González, Alejandra1, Alzola, Rodrigo2, Segovia, Jaime1,Fielli, Mariano1
1Servicio de NeumonologĂa, Hospital Nacional Profesor Alejandro Posadas, Buenos Aires, Argentina.
2Servicio de InfectologĂa. Hospital Nacional Profesor Alejandro Posadas, Buenos Aires, Argentina.
https://doi.org/10.56538/ramr.SAXU1380
Correspondencia : Hernán Terroba E-mail: hterroba@gmail.com
RESUMEN
El síndrome de linfocitosis infiltrativa
difusa se produce en asociación con la infección por virus de la
inmunodeficiencia humana; requiere cumplir con los criterios
diagnósticos y descartar otras patologías infecciosas y
autoinmunes. Se presenta el caso de una mujer de 47 años que
consultó por edema parotídeo bilateral, síndrome sicca, tos y síndrome de impregnación. Se
observó en la tomografía de tórax infiltrado en «vidrio
esmerilado», parcheado y bilateral. Se realizó diagnóstico de
virus de la inmunodeficiencia humana positivo y fibrobroncoscopia
con lavado broncoalveolar sin desarrollo de
patógenos. Se interpreta como neumonía intersticial linfoidea
asociada a síndrome de linfocitosis infiltrativa
difusa. Se inició terapia antirretroviral con buena evolución y
desaparición de los síntomas y de los infiltrados pulmonares.
Palabras clave: Síndrome de linfocitosis infiltrativa
difusa, Virus de la inmunodeficiencia humana, Neumonía intersticial
linfoidea
ABSTRACT
Diffuse infiltrative
lymphocytosis syndrome occurs in association with HIV infection; it requires
meeting the diagnostic criteria and ruling out other infectious and autoimmune
pathologies. We present the case of a 47-year-old woman who consulted for
bilateral parotid edema, sicca syndrome, cough and impregnation syndrome, which
was observed in the chest tomography infiltrated in ground glass, patched and
bilateral. A diagnosis of HIV positive and fiberoptic bronchoscopy with
bronchoalveolar lavage was made without the development of pathogens. It is
interpreted as lymphoid interstitial pneuÂmonia associated with DILS.
Antiretroviral therapy was started with good evolution and disappearance of
symptoms and pulmonary infiltrates.
Key words: Diffuse infiltrative lymphocytosis syndrome (DILS), Human
immunodeficiency virus, Interstitial pneumonia
Recibido: 17/06/2022
Aceptado: 18/08/2022
INTRODUCCIÓN
Se
presenta un caso de síndrome sicca, asociado
al diagnóstico reciente de infección por VIH con neumonía
intersticial linfoidea (NIL) y DILS.
CASO CLÍNICO
Paciente femenina de 47 años, con antecedentes de
taÂbaquismo e hipotiroidismo. Consultó por un cuadro de 6 meses de
evolución caracterizado por edema indoloro en la región
parotídea bilateral, tos seca, sequedad ocular y bucal,
sudoración nocturna y pérdida ponderal de 20 kg.
Se realizó una ecografía de cuello que
mostró glándulas parótidas aumentadas de tamaño y
un aspecto heterogéneo difuso. El laboratorio presentó los
siguientes resultados, hemograma sin eosinofilia,
PCR: 4,7 mg/d, serología para VIH positiva, con valor de CD4+ 253 mm3/CD8+
1159 mm3,
carga viral de 186 340 copias/mL, colagenograma
negativo, valores de IgE normal y proteinograma
normal.
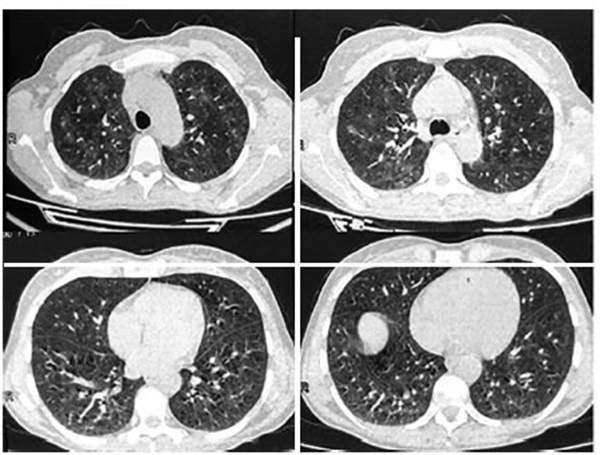
En la TC de tórax, se observó infiltrado
parcheado en “vidrio esmerilado” con compromiso bilateral y distribución
difusa; sutil presencia de retículo predominantemente periférico
y algunos quistes aislados (Figura 1). Se efectuó fibrobroncoscopia
con lavado broncoalveolar (BAL) que puso en evidencia
linfocitosis del 28%, sin aislamientos microbiológicos y PCR para Pneumocystii jirovecci negativo.
La paciente se negó a la realización de biopsia de
parótida ante las posibles complicaciones del procedimiento. Se
interpretó el cuadro como neumonía intersticial linfoidea
relacionada con DILS, por lo cual se inició tratamiento antirretroviral
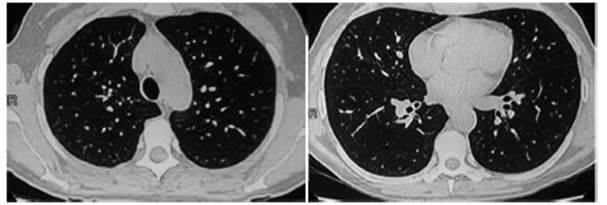
con mejoría clínica y radiológica (Figura 2). Actualmente,
sin síntomas respiratorios, disminución de tamaño de glándulas
parótidas, carga viral indetectable con aumento de relación
CD4/CD8.
DISCUSIÓN
Las
manifestaciones clínicas secundarias a la afecÂtación visceral extraglandular dependen del órgano afectado: sistema
nervioso con meningitis aséptica, polineuropatía
de inicio agudo o subagudo, parálisis del nervio facial, hepatitis
linfocítica, nefritis tubulointersÂticial,
cistitis e infiltración gastrointestinal.7, 8
La
prevalencia del compromiso pulmonar varía en las distintas series entre
un 33% y un 66% de los casos. La presentación clínica y
radiológica más frecuente es la de la neumonía
intersticial linfocítica (NIL). En la TC de tórax pueden
observarse áreas de infiltrado en “vidrio esmerilado” bilateral,
nódulos centrolobulillares mal definidos,
quistes de paredes delgadas, engrosamiento de los tabiques y reticulaciones interlobulillares.9
Si bien
no se han consensuado ni se han establecido criterios diagnósticos para
DILS algunos autores como Itescu y cols. proponen los
siguientes criterios diagnósÂticos:
1) Serología positiva para VIH.
2) Crecimiento de glándulas salivales bilateral o
xerostomía con persistencia de signos o síntomas por, al menos, 6
meses.
3) Confirmación histológica de
infiltración linfociÂtaria de las glándulas salivales o
lacrimales sin compromiso granulomatoso o neoplásico.10
El BAL es útil para descartar una infección oportunisÂta subyacente y los hallazgos típicos incluyen aumento en el recuento total de glóbulos blancos con linfocitosis y un recuento normal en la proporción CD4/CD8.
El
diagnóstico diferencial incluye el síndrome de Sjögren (SS), que tiene en común los signos
propios de síndrome de sicca, parotiditis,
manifestaciones extraÂglandulares (que involucran
principalmente al pulmón, al sistema nervioso y al riñón)
y la hipergammaglobuÂlinemia. En el caso del SS, se
observa la presencia de autoanticuerpos: FAN con
anti-SSA/Ro, anti-SSB/La en el SS y la infiltración de órganos
por linfocitos CD4+, mientras que, en el DILS, se tratará siempre de
pacientes VIH y la infiltración por linfocitos CD8+.11 Se deben, además, excluir otros síndromes Sjögren-like, como la enfermedad relacionada
con la IgG4, hepatitis C crónica y enfermedad crónica de injerto
contra huésped.
Respecto
al tratamiento, la mayoría de los autores coincide en el inicio del TARV
y puede considerarse la utilización de esteroides de acuerdo con la
gravedad del cuadro clinico.12
En el
caso que se presenta, las características clínicas
sistémicas y las radiológicas pulmonares, la ausencia de autoanticuerpos y la evolución clínica
favorable luego de iniciar la terapia con antirretrovirales, permite presumir
el diagnóstico de DILS, ya que no se pudo realizar una conÂfirmación
histológica debido a la negativa de la paciente.
CONCLUSIÓN
El DILS es un síndrome multisistémico
que tiene actualmente baja prevalencia. La neumonía intersÂticial puede
ser una manifestación y debe incluirse en el diagnóstico
diferencial.
Conflicto de intereses
Los autores declaran no presentar conflictos de
interés
BIBLIOGRAFÍA
1. Solal-Celigny P, Couderc LJ,
Herman D, et al. Lymphoid interstitial pneumonitis in acquired immunodeficiency
synÂdrome-related complex. Am. Rev Respir Dis. 1985;131:956-
60. https://doi.org/10.1164/arrd.1985.131.6.956
2. Itescu S, Brancato LJ,
Winchester R, et al. A sicca syndrome in HIV infection: Association with
HLA-DR5 and CD8 lymÂphocytosis. Lancet 1989;2:466-8.
https://doi.org/10.1016/s0140-6736(89)92085-0
3. Williams FM, Cohen PR, Jumshyd
J, Reveille JD. PrevaÂlence of the diffuse infiltrative
lymphocytosis syndrome among human immunodeficiency virus type 1-positive
outpatients. Arthritis Rheum. 1998;41:863-8. https://doi.org/10.1002/1529-0131(199805)41:5<863::AID-ART13>3.0.CO;2-F
4. Panayiotakopoulos GD, Aroni K,
Kyriaki D, et al. Paucity of Sjögren-like syndrome in a cohort of
HIV-1-positive patients in the HAART era. Part II. Rheumatology (OxÂford) 2003;42:1164-7. https://doi.org/10.1093/rheumatolÂogy/keg316
5. Yamamoto M, Nakao R, Higuchi
Y, et al. sicca syndrome in patients infected with human immunodeficiency
virus-1. Mod Rheumatol. 2002;12:333-7.
https://doi.org/10.3109/s101650200059
6. Meer S. Human immunodeficiency
virus and salivary gland pathology: an update. Oral Surgery,
Oral Medicine, Oral Pathology and Oral Radiology. 2019;128:52-9.
https://doi.org/10.1016/j.oooo.2019.01.001
7. Sidahi M, Luque R,
Martínez A, Mañas MD. Síndrome de linfocitosis infiltrativa difusa: otra causa de fracaso renal agudo en
paciente VIH [Diffuse infiltrative
lymphoÂcytosis syndrome: another cause of acute renal failure in the HIV-infected patient]. Enferm Infecc Microbiol Clin. 2010;28:757-8.
https://doi.org/10.1016/j.eimc.2010.06.004
8. Ghrenassia E, Martis N, Boyer
J, Burel-Vandenbos F, MeÂkinian A, Coppo P. The diffuse
infiltrative lymphocytosis syndrome (DILS). A comprehensive
review. J Autoimmun. 2015;59:19-25.
https://doi.org/10.1016/j.jaut.2015.01.010
9. Oikonomou A, Prassopoulos P.
Mimics in chest disease: interstitial opacities. Insights
Imaging. 2013;4:9-27.
https://doi.org/10.1007/s13244-012-0207-7
10. Itescu S, Winchester R.
Diffuse infiltrative lymphocytosis syndrome: a disorder occurring in human
immunodeficienÂcy virus-1 infection that may present as a sicca syndrome. Rheum
Dis Clin North Am. 1992;18:683-97.
11. Ghrenassia E, Roulin L,
Aline-Fardin A, et al. The spectrum of chronic CD8+ T-cell expansions: clinical
features in 14 patients. PLoS One. 2014;9(3):e91505. Published 2014 Mar 11.
https://doi.org/10.1371/journal.pone.0091505
12. Nizamuddin I, Koulen P,
McArthur C. Contribution of HIV Infection, AIDS, and Antiretroviral Therapy to
Exocrine Pathogenesis in Salivary and Lacrimal Glands. Int J Mol Sci. 2018;19:2747.
https://doi.org/10.3390/ijms19092747