Autor : Baldini MatĂas1 * MarĂa N. Chiapella1 Alejandra Fernández1 Sergio Guardia1
1 Laboratorio de Función Pulmonar y Sueño, Hospital Nacional Profesor Dr. Alejandro Posadas, El Palomar, Buenos Aires, Argentina
Correspondencia :Dr. MatĂas Baldini, Maison 769, 1712 Castelar, Buenos Aires, Argentina - E-mail: mbaldini@intramed.net
Resumen
IntroducciĂłn:
El
tratamiento de elecciĂłn para el sĂndrome de apneas hipopneas
del sueño (SAHOS) es la presiĂłn positiva continua de aire en la vĂa aĂ©rea
(CPAP) titulando la presiĂłn efectiva que elimine los eventos obstructivos a
través de métodos validados. Desde el inicio de la pandemia de COVID 19, se ha
recomendado posponer las titulaciones convencionales, indicando en su lugar
equipos autoajustables. En nuestra poblaciĂłn es dificultoso el acceso a estos
dispositivos.
Objetivo:
Demostrar
si existe diferencia entre el nivel de presiĂłn de CPAP calculado a partir de
una fĂłrmula de predicciĂłn y la presiĂłn determinada mediante titulaciĂłn bajo polisomnografĂa.
Materiales
y MĂ©todos: Se
incluyeron pacientes con SAHOS en los que se realizĂł una titulaciĂłn de CPAP
efectiva y se comparĂł con la CPAP calculada por la fĂłrmula de Miljeteig y Hoffstein.
Resultados:
Se
incluyeron registros de historias clĂnicas de 583 pacientes, (56%) hombres, 51
años (41-61), Ăndice de apneas e hipopneas (IAH) 51.3
(29.2 -84.4), CPAP calculada 9.3 cm H2O vs CPAP efectiva 8 cm H2O (p <
0.0001). Comparando segĂşn grado de severidad del SAHOS, la diferencia promedio
entre CPAP calculada y CPAP efectiva fue 0.24, 0.21 y 0.41 (diferencias no
significativas) para leve, moderado y grave hasta un IAH < 40, en pacientes
con un IAH ≥ 40 esta diferencia fue de 1.10 (p < 0.01). Hallamos una
aceptable correlaciĂłn entre la CPAP calculada y CPAP efectiva, coeficiente de
correlaciĂłn intraclase = 0.621 (p < 0.01).
ConclusiĂłn:
PodrĂan
utilizarse cálculos de predicción de presión de CPAP para iniciar tratamiento
en pacientes con SAHOS sin acceso a terapias autoajustables en el contexto de
la pandemia hasta tanto puedan realizarse las medidas de calibración estándar.
Palabras
clave: PresiĂłn
positiva continua en la vĂa aĂ©rea, PredicciĂłn,
Titulación, Apneas del sueño
Recibido: 08/06/2020
Aceptado: 02/10/2020
IntroducciĂłn
El
SĂndrome de Apneas Hipopneas del Sueño (SAHOS) es una
entidad clĂnica que se caracteriza por la presencia de episodios recurrentes de
apneas e hipopneas secundarios al colapso de la
faringe durante el sueño y se asocia a hipertensión arterial, accidentes
cerebrovasculares, deterioro de la calidad de vida, accidentes de tránsito y
mayor riesgo de muerte por eventos cardiovasculares1.
En una revisión de estudios epidemiológicos del año 2015, la prevalencia
promedio fue de 22% en hombres y 17% en mujeres2.
La aplicaciĂłn de presiĂłn positiva continua de aire en la vĂa aĂ©rea (CPAP)
durante el sueño es el tratamiento de elección para el SAHOS3-6.
Con el fin de iniciar el tratamiento con CPAP en un paciente con SAHOS, debe
titularse previamente la presiĂłn efectiva que elimine los eventos obstructivos.
Si bien la titulaciĂłn manual bajo polisomnografĂa
(PSG) es el método considerado gold standard en la medición del nivel de presión efectiva de
CPAP, se pueden obtener resultados comparables utilizando diferentes métodos
validados como el uso de dispositivos autoajustables y mediante PSG de noche
partida7-11.
Existen en la literatura diferentes ecuaciones de predicciĂłn que intentan calcular a travĂ©s de la utilizaciĂłn de diferentes variables las presiones efectivas de la CPAP12. Las ecuaciones se han utilizado posteriormente para estimar las presiones iniciales o para su uso durante los estudios de valoraciĂłn de presiĂłn positiva en la vĂa aĂ©rea (PAP) en el laboratorio como presiĂłn de referencia sin reemplazar a los mĂ©todos validados. Por lo tanto, este valor obtenido puede ser aplicado provisoriamente aunque no debe ser considerado el valor definitivo. Miljeteig, H. y Hoffstein, V. propusieron la predicciĂłn de la presiĂłn de CPAP utilizando una fĂłrmula que incluye el Ăndice de apnea e hipopnea (IAH) y dos paráÂmetros antropomĂ©tricos como son el Ăndice de masa corporal (IMC) y la circunferencia del cuello (CC), validando su utilidad en estudios posteriores13-15.
A
finales de 2019, se identificĂł un nuevo coronavirus como la causa de un grupo
de casos de neuÂmonĂa en Wuhan, una ciudad en la provincia China de Hubei. Este
se extendió rápidamente, dando como resultado una epidemia en toda China,
seguida de un nĂşmero creciente de casos en otros paĂses del mundo y
declarándose como pandemia en marzo de 2020 por la Organización Mundial de la
Salud (OMS). La entidad fue denominada COVID-19, que significa enfermedad por
coronavirus 2019 y el virus que la produce, coronavirus 2 del sĂndrome
respiratorio agudo severo (SARS-CoV-2)16.
Las terapias de PAP son consideradas procedimientos de generaciĂłn de aerosoles,
una de las principales vĂa de contagio del SARS-CoV-2, lo que motivĂł, en
contexto de esta pandemia y debido al alto grado de contagiosidad y virulencia
del virus, a que el Centro de Control de Enfermedades (CDC) de los Estados
Unidos y las principales asociaciones mundiales de medicina del sueño
recomendasen posponer y reprogramar la administraciĂłn en el laboratorio de
sueño la terapia de PAP, es decir estudios de titulación de PAP, debido al
riesgo de aerosolizaciĂłn17-19.
El
objetivo de nuestro trabajo fue demostrar si existe concordancia entre el nivel
de presiĂłn de CPAP calculado a partir de la fĂłrmula de Miljeteig
y Hoffstein y la presiĂłn determinada mediante
titulaciĂłn manual bajo polisomnografĂa. De no haber
diferencias significativas, permitirĂa iniciar el tratamiento con CPAP, a la
espera de poder realizar titulaciĂłn de una presiĂłn definitiva, mediante los
métodos actualmente validados.
Materiales y métodos
Estudio
de concordancia de métodos. Se analizaron los datos obtenidos de la base de datos
de pacientes utilizada en el laboratorio de función pulmonar y sueño del
Hospital Posadas con fines estadĂsticos entre enero de 2016 y diciembre de
2019. Se incluyeron todos los pacientes que contaban con historia clĂnica
completa, presentaban diagnĂłstico de SAHOS y se les habĂa realizado una
titulaciĂłn de CPAP efectiva.
Se
evaluaron el IAH registrado en la PSG basal, y los parámetros antropométricos
como IMC y CC obtenidos de la historia clĂnica. Se realizĂł en todos los casos
una titulaciĂłn con CPAP en una segunda noche de PSG o bien durante la misma
noche en que se estableciĂł el diagnĂłstico (estudio de noche parÂtida). En todos
los casos la titulaciĂłn fue realizada en forma manual bajo supervisiĂłn mediante
PSG. Se realizo control de fugas cumpliendo los
criterios que establecen las guĂas clĂnicas de la Academia Americana de
Medicina del Sueño para la realización de titulación de noche completa y de
noche parÂtida. Se considerĂł como titulaciĂłn de presiĂłn eficaz a aquella que
cumpliĂł con los criterios establecidos como Ăłptima, buena y aceptable donde se
eliminan o se corrigen parcialmente los eventos respiratorios (IAH menor a
10/hora)1, 19.
Se
utilizĂł la fĂłrmula de Miljeteig y Hoffstein,
(presiĂłn efectiva = 0.16 Ă— IMC + 0.13 Ă— CC en centĂÂmetros + 0.04 Ă— IAH basal –
5.12) en el cálculo del valor de predicción de la presión de CPAP.
Se
compararon los datos de la presiĂłn efectiva (CPAP efec)
en el grupo global y segĂşn los grados de severidad por IAH con la presiĂłn
predicha por la fĂłrmula de Miljeteig y Hoffstein (CPAP cal).
Análisis estadĂstico
Los
resultados se expresan como porcentajes en las variables categĂłricas o mediana
y rango intercuartil en las continuas segĂşn la
distribuciĂłn de la poblaciĂłn. En la comparaciĂłn de diferencias en los datos continuos
se utilizó Wilcoxon. Se comparó ambos métodos
mediante el coeficiente de correlaciĂłn intraÂclase.
Además se utilizó representación en plot con Bland Altman para el análisis
gráfico de la relación entre los tipos de medición. Se consideró significativo
un valor de p < 0.05 a dos colas.
Resultados
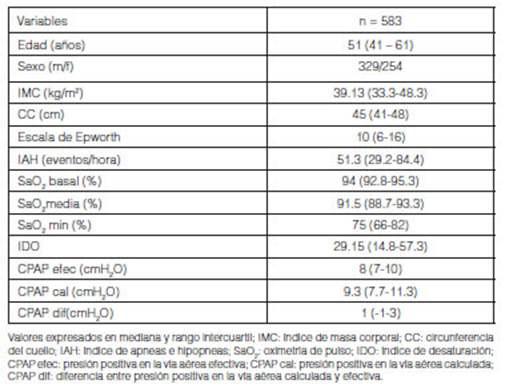
Se
incluyeron registros de historias clĂnicas de 583 pacientes, mediana de edad 51
años (41 – 61), 329 (56%) hombres. Las variables antropométricas, polisomnográficas y las presiones de CPAP obtenidas por
ambos métodos, se resumen en la Tabla 1. La distribución de los
pacientes segĂşn el grado de seÂveridad del SAHOS definido por el IAH fue: SAHOS
leve 32 (5.5%), SAHOS moderado 121 (20.7%), SAHOS grave 430 (73.8%). La mediana
de CPAP cal para todos los pacientes fue 9.3 cm H2O
vs CPAP efec 8 cm H2O
p < 0.01. Si bien la diferencia es estadĂsticamente significativa, la
diferencia en valores absolutos fue 1.3 cm H2O.
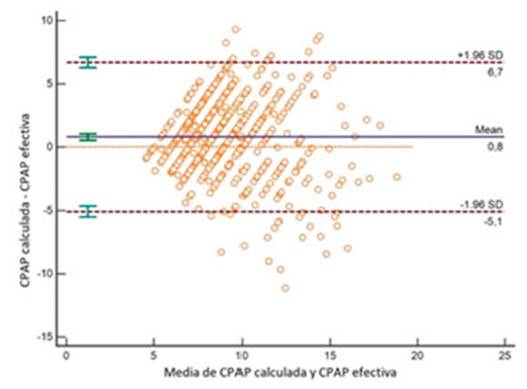
Nosotros
hallamos que usando la fĂłrmula de Miljeteig
y Hoffstein, nos aproximábamos a una presión exitosa
(presión de CPAP calc dentro de ± 3 cm H2O en comparación con la
presiĂłn de CPAP efectiva obtenida durante la titulaciĂłn) en 430 pacientes
(74%), observando una aceptable correlación entre ambos métodos con un
coeficiente de correlaciĂłn intraclase de 0.621 (IC
95% 0.555-0.679) p < 0.01, Figura 1.
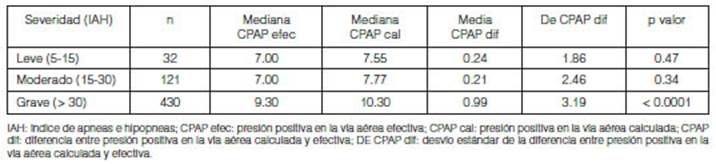
En
la comparación de las presiones de CPAP obtenidas mediante cada método según el
grado de severidad del SAHOS, se observĂł que no hay diferencia significativa
entre CPAP cal y CPAP efec denÂtro de los pacientes
con SAHOS leve y moderado. Entre los pacientes con SAHOS grave la diferencia
entre ambas presiones es estadĂsticamente significativa pero en valores
absolutos, esa diferencia fue solamente de 1 cm H2O, Tabla 2.
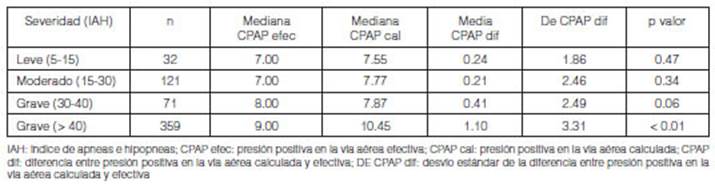
Con
el objetivo de maximizar el rendimiento de la formula a los pacientes con mayor
severidad, SAHOS grave, se los dividiĂł en 2 grupos. En un primer grupo a
aquellos con un IAH ≥ 30 y <40 y un segundo grupo a los que
presentaban un IAH ≥ 40. De esta manera se observa que no hay diferencia
significativa entre la CPAPcal y CPAPefec
en el grupo de pacientes graves con un IAH < 40, Tabla 3.
DiscusiĂłn
En
este estudio hemos encontrado que el nivel de CPAP obtenido mediante calibraciĂłn
estándar en pacientes con apneas del sueño no difiere en forma significativa
del obtenido mediante la fĂłrmula de predicciĂłn de Miljeteig
y Hoffstein, hasta valores de IAH< 40.
El
tratamiento de elecciĂłn en SAHOS es el empleo de PAP. La presiĂłn eficaz que
corrige los eventos respiratorios debe ser determinada en forma individual en
cada paciente independientemente del método utilizado. La titulación manual en
una segunda noche bajo PSG es el método considerado gold
standard en la mediciĂłn del nivel de presiĂłn efectiva
de CPAP, de todos modos, se pueden obtener resultados comparables durante la
misma noche del estudio basal (noche partida) o utilizando un dispositivo de
CPAP autoajustable (APAP) supervisado o en el domicilio del paciente durante varias
noches7-11, 20.
Desde
el inicio de la pandemia, en Wuhan, China, producida por el virus SARS CoV-2,
nos hemos visto obligados a establecer desde las distintas áreas y
especialidades de la medicina, estrategias de prevenciĂłn de infecciĂłn,
diagnĂłstico y tratamiento no sĂłlo en pacientes con COVID-19, poblaciĂłn en
general, y personal de salud, sino que ha involucrado también el modo de
abordar las patologĂas que vemos diariamente en el ejercicio de nuestra
profesiĂłn. Para ello, referentes en las distintas discipliÂnas han elaborado
guĂas y recomendaciones a seguir en cada caso. El COVID-19 es muy contagioso,
se transmite a través de gotas respiratorias de portadores que son esparcidas,
alcanzando la boca, nariz u ojos de quienes están a menos de 2 metros de
distancia16.
El
CDC de los Estados Unidos y las principales asociaciones mundiales y nacionales
de medicina del sueño recomendaron posponer y reprogramar la administración en
el laboratorio de sueño de las teraÂpias de PAP, debido al riesgo de aerosolizaciĂłn, una de las principales vĂas de contagio del
SARS-CoV-2. Es asĂ que se recomienda priorizar estudios ambulatorios con APAP
en pacientes seleccionados que deben recibir tratamiento por el grave impacto
clĂnico del SAHOS y con alto riesgo de no iniciarlo17, 18, 20.
Nuestro
Laboratorio se encuentra ubicado en el área oeste del conurbano bonaerense,
incluido en el régimen de Hospitales Públicos de Autogestión. Atiende a un área
de influencia de alrededor de 6.000.000 de habitantes y derivaciones de todo el
paĂs al ser Centro de Referencia Nacional para el tratamiento de patologĂas que
requieren complejidad.
En
nuestro medio los pacientes presentan 3 tipos diferentes de cobertura médica
para proveerse de los equipos de tratamiento (CPAP), medicina prepaga, obras
sociales gremiales y sistema pĂşblico estatal. La mayorĂa de los pacientes
carecen de cobertura médica prepaga u obra social y los equipos de PAP son
provistos a través de la asistencia social estatal, con una demora de entre
60-120 dĂas. Aquellos pacientes que requieren una segunda noche de estudio para
titulación el tiempo de espera también se ubica entre
los 60-90 dĂas. Ambas situaciones generan sin dudas una tardĂa respuesta
terapĂ©utica en pacientes con patologĂa SAHOS y el consiguiente riesgo en su
morbimortalidad, fundamentalmente en los pacientes con SAHOS de grado grave.
Las
caracterĂsticas demográficas y de recursos en nuestro medio hacen dificultosa
la implementación de terapias domiciliarias autoajustables como método de
calibraciĂłn o tratamiento. La necesidad de una alternativa diferente para poder
iniciar la terapéutica nos llevó a plantear la posibilidad de utilizar cálculos
de predicciĂłn de presiĂłn de CPAP en el contexto de esta pandemia hasta tanto
poder realizar una calibración estándar.
A
lo largo de los años se han descripto diferentes ecuaciones de predicción que
intentan calcular a través de la utilización de distintas variables, las
presiones efectivas de CPAP12. Miljeteig y Hoffstein, pioneros en el tema, propusieron y validaron su
ecuaciĂłn13-15. SegĂşn estos autores, la utilidad de la formula serĂa
determinar una presión aproximada inicial en la calibración por métodos
convencionaÂles. Las ecuaciones se han utilizado posteriormente para estimar
las presiones iniciales o para su uso durante los estudios de valoraciĂłn de PAP
en el laboratorio como presiĂłn de referencia, minimizando el tiempo necesario
en alcanzar la presión óptima y lograr mayor cantidad de sueño en dicha presión
y asĂ incrementar la probabilidad de alcanzar el sueño REM. SerĂa Ăştil además
en pacientes con alto pretest que podrĂan
beneficiarse con estudios de noche partida, reduciendo tiempos diagnĂłsticos y
costos.
Masa
y col compararon los niveles de CPAP alcanzados por titulaciĂłn con equipos
autoajustables en domicilio, con los valores de CPAP calculados a partir de la
fĂłrmula de Miljeteig y Hoffstein
y con la titulaciĂłn con CPAP supervisada bajo PSG, no hallando diferencia
significativa entre el nivel de CPAP alcanzado por el método estándar y el
ajustado con la formula predicha, pero este Ăşltimo fue diferente a la
titulación con CPAP autoajustable, 8.4 ± 1 cm H2O vs 9.1 ± 1.9 cm H2O
(p < 0.05). Sin embargo, no encontraron diferencias significativas en la
escala de somnolencia, en el IAH, ni en la adherencia en los tres grupos. En
nuestro grupo de pacientes si bien la CPAP cal fue estadĂsticamente diferente a
la CPAP efec, 9.3 cm H2O vs 8 cm H2O
p < 0.0001, esta diferencia absoluta de 1.3 cm H2O, no parecerĂa
ser clĂnicamente significativa, al igual que lo observado en el grupo de Masa
con una diferencia similar. Además, encontramos que estratificando a los
pacientes segĂşn el grado de severidad por el IAH, lograÂmos disminuir esta
diferencia de presión entre ambos métodos a 0.55 cm H2O en los leves
y a 0.77 cm H2O en los moderados; en tanto que en el grupo grave,
esta diferencia fue más marcada, 1.45 cm H2O. Buscamos asà un punto
de corte para el IAH que nos permita predecir con mayor exactitud la presiĂłn de
CPAP dentro del grupo de pacientes graves, que son los que más se benefician
con el tratamiento y más tempranamente deberĂan acceder al mismo dado el mayor
riesgo de morbimortalidad. Encontramos que para un corte en el IAH de 40, esta
diferencia entre CPAP cal y CPAP efec fue de tan solo
0.13 cm H2O, estadĂsticamente no significativa.
En
su trabajo original, Miljeteig y Hoffstein,
utilizando un procedimiento estadĂstico de regresiĂłn lineal, obtuvieron un
subconjunto óptimo de variables con el máximo coeficiente de regresión R2
13. Este grupo de variables predictoras (IAH,
CC y IMC) resultĂł en un R2 = 0.671, es decir que el modelo repreÂsentaba
el 67% de la variación en el cálculo de la presión de CPAP, poniendo en
evidencia la presencia de otras variables en la determinaciĂłn de la misma no
contempladas por este modelo. En nuestro trabajo observamos que a mayor
severidad del SAHOS, mayor era la diferencia entre CPAP cal y CPAP efec. Esta pĂ©rdida en la exactitud de la ecuaciĂłn se podrĂa
deber a la influencia de estas otras variables en la determinaciĂłn de la
presiĂłn, no expresadas en la misma.
ConclusiĂłn
En
este estudio hemos demostrado que, en nuestra poblaciĂłn, podrĂan utilizarse
cálculos de predicción de presión de CPAP para iniciar el tratamiento en forma temprana
en pacientes con SAHOS sin acceso a terapias autoajustables en el contexto de
la pandemia por COVID 19, hasta tanto puedan realizarse las medidas de
calibraciĂłn estándar. Además, esto se podrĂa realizar con bastante exactitud en
aquellos pacientes con un IAH de hasta 40. En pacientes con un IAH mayor, se
deberĂa realizar un seguimiento clĂnico más estrecho con el fin de determinar
la necesidad de ajustar la presiĂłn indicada.
Cada
centro deberĂa evaluar las caracterĂsticas de su poblaciĂłn y recursos, a fin de
valorar la facÂtibilidad de iniciar el tratamiento con CPAP a travĂ©s de este
método de predicción de presión hasta tanto las condiciones endémicas y de
bioseguridad del medio en el que trabajan permitan realizar las técnicas
convencionales.
Conflicto
de interés: Los
autores del trabajo declaran no tener conflictos de intereses relacionados con
esta publicaciĂłn.
Agradecimientos: A nuestros tĂ©cnicos, Mirtha González, Patricia Tapia y Ronaldo Hurley, quienes realizan todos los estudios de polisomnografĂa y titulaciones de CPAP.
BibliografĂa
1.
Nogueira F,Borsini E, Cambursano H, et al. GuĂas prácticas de diagnĂłstico y
tratamiento del sĂndrome de apneas e hipopneas
obstructivas del sueño: Actualización 2019. Rev Am Med Resp. 2019; 1: 59-90.
2. Franklin KA, Lindberg E.
Obstructive sleep apnea is a common disorder in the population-a review on the epidemiologyof sleep apnea. J Thorac
Dis. 2015; 7(8): 1311-22.
3. Epstein LJ, Kristo D, Strollo PJ, Jr., et al.
Clinical guideline for the evaluation, management and long-term care of obstrucÂtive
sleep apnea in adults. J Clin Sleep Med. 2009; 5(3):
263-76.
4. Giles TL, Lasserson
TJ, Smith BH, White J, Wright J, Cates CJ. Continuous positive airways pressure
for obstructive sleep apnoea in adults. The Cochrane
Database Syst Rev. 2006(3): Cd001106.
5. Weaver TE, Chasens
ER. Continuous positive airway pressure treatment for sleep
apnea in older adults. Sleep MedRev. 2007;
11(2): 99-111.
6. Gay P, Weaver T, Loube D, Iber C. Evaluation of
positive airway pressure treatment for sleep related breathing disorders in
adults. Sleep. 2006; 29(3): 381-401.
7. Sleep-related breathing
disorders in adults: recommendations for syndrome definition and measurement
techniques in cliniÂcal research. The Report of an American
Academy of Sleep Medicine Task Force. Sleep. 1999; 22(5):
667-89.
8.
Lloberes P, Duran-Cantolla
J, Martinez-Garcia MA, et al. Diagnosis and treatment of sleep apnea-hypopnea
syndrome. Spanish Society
of Pulmonology and Thoracic Surgery. ArchBronconeumol. 2011;
47(3): 143-56.
9. Kushida
CA, Littner MR, Hirshkowitz
M, et al. Practice parameters for the use of continuous and bilevel
positive airway pressure devices to treat adult patients with sleep-related
breathing disorders. Sleep. 2006; 29(3): 375-80.
10. Gonzalez Mangado
N, Troncoso Acevedo MF, Gomez Garcia T. Home
ventilation therapy in obstructive sleep apnea-hypopnea syndrome. Arch Bronconeumol. 2014; 50(12):
528-34.
11. Morgenthaler
TI, Aurora RN, Brown T, et al. Practice parameters for the use of autotitrating continuous positive airway pressure devices
for titrating pressures and treating adult patients with obstructive sleep
apnea syndrome: an update for 2007. An American Academy of
Sleep Medicine report. Sleep. 2008; 31(1): 141-7.
12. Camacho M., Riaz M., Tahoori A., Certal V, Kushida C. A.
Mathematical equations to predict positive airway pressures for obstructive
sleep apnea: a systematic review. Sleep Disord. 2015;2015:293868.
13. Miljeteig
H, Hoffstein V. Determinants of continuous positive
airway pressure level for treatment of obstructive sleep apnea. Am Rev RespirDis. 1993; 147(6 Pt 1): 1526-30.
14. Hoffstein
V, Mateika S. Predicting nasal continuous positive
airway pressure. Am J Respir Crit
Care Med. 1994 Aug; 150(2): 486-8.
15. Oliver Z, Hoffstein
V. Predicting effective continuous positive pressure. Chest.2000; 117
(4):1061-4.
16. World Health Organization. Director-General’s remarks at the media briefing on 2019-nCoV on 11
February 2020. En:
https:// www.who.int/dg/speeches/detail/who-director-general-s-remarks-at-the-media-briefing-on-2019-ncov-on-11-february-2020;
consultado marzo 2020.
17. COVID-19: FAQs for Sleep
Medicine Clinicians and Sleep Facilities | AASM. American Academy
of Sleep Medicine - AssociaÂtion for Sleep Clinicians and Researchers. En:https://aasm.org/clinical-resources/covid-19-faq/; consultado abril 2020.
18. COVID-19 Mitigation
Strategies for Sleep Clinics and Labs - UPDATED. American
Academy of Sleep Medicine - Association for Sleep Clinicians and Researchers.
En:
https://aasm.org/covid-19-resources/covid-19-mitigation-strategies-sleep-clinics-labs/;
consultado abril 2020.
19.
Chumino RodrĂguez Y, Valiensi S. Recomendaciones para
laboratorios de sueño durante la pandemia por Coronavirus. Rev
Am MedResp. 2020; suplemento especial COVID-19 - Mayo
2020: 14-24.
20. KushidaC, Chediak A, Berry B, et al. Clinical Guidelines for the Manual Titration of Positive Airway Pressure in Patients with Obstructive Sleep Apnea. JClinSleepMed. 2008; 4(2): 157-71.