Autor : Rey, DarĂo R1,2
1 Consultor Honorario NeumonologĂa Hospital Dr. E. TornĂş CABA 2Director Carrera de Especialistas en NeumonologĂa Facultad de Medicina U.B.A.
Paciente masculino 48 años a quien se le realiza un examen Pre Ocupacional para ingresar en un establecimiento hotelero. Sin antecedentes patológicos de importancia.
El paciente es fumador de tabaco (8 a 10 cigarrillos diarios desde la adolescencia. Es bebedor social y practica el tenis.
Examen físico
Peso 86 Kg, altura 1.80 m, pulso 80 por minuto regular e igual TA 130/85 Corazón R1 R2 en 4 focos. No soplos ni frotes A la auscultación MV conservado en ambos hemitórax sin ruidos agregados
Laboratorio
Valores dentro de parámetros normales
Radiología de Tórax
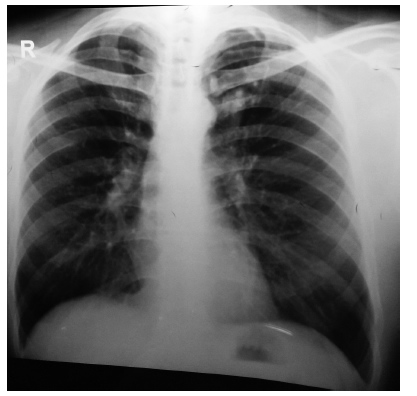
Informada “normal sin alteraciones” (Figura 1). En la observación minuciosa de la radiografía (Figura 2), se aprecia una irregularidad en la zona del entrecruzamiento del arco anterior de la 1a. Costilla, con la clavícula izquierda, consistente en dos nódulos pequeños, de densidad símil calcio.
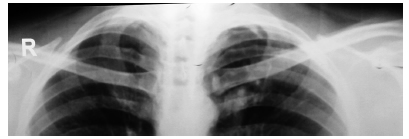
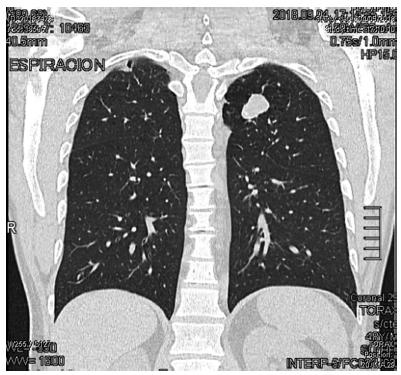
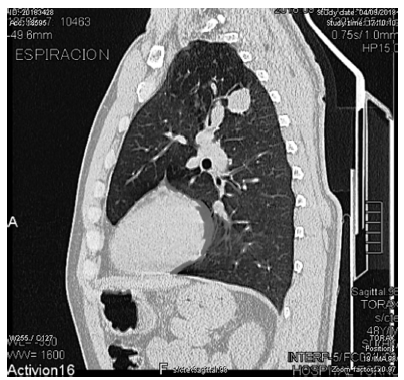
Las posibilidades diagnósticas son: 1) calcificaciones parenquimatosas, resultado de una infección pulmonar padecida previamente y sin clínica evidente, o 2) la presencia de un hamartoma pulmonar (HP). Se solicitó una Tomografía Computada de Tórax sin contraste multiplanar (TC), la que confirmó la existencia de la tumoración mencionada. El HP se localizaba en el segmento ápico posterior del Lóbulo Superior Izquierdo, con una masa nodular homogénea, bien delimitada (22 mm de diámetro), y 5 calcificaciones excéntricas, conformando el típico “signo del pochoclo o pop corn”. (Figuras 3, 4 y 5)
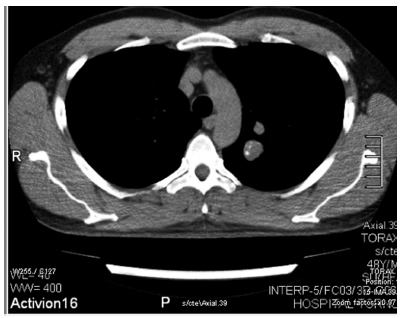
Se otorgó el APTO “C” (Apto con preexistencias) para la tarea propuesta. Desde el punto de vista neumonológico, se exhortó vigilancia periódica (12 meses) para seguimiento evolutivo de la masa pulmonar.
Discusión
Los hamartomas constituyen tumores benignos, resultado de una mezcla desorganizada de tejidos normales como cartílago, hueso, grasa, músculo y tejido conectivo. Aunque poco frecuentes, se presentan con mayor incidencia a nivel pulmonar y, según Wiatrrowska y col., conforman el 8% de los tumores pulmonares y el 6% de los nódulos solitarios de pulmón1.
Más del 90% de los HP se localiza en la periferia pulmonar; sólo un 5% lo hace de modo endobronquial mimetizando un tumor maligno broncogénico2, 3.
Habitualmente asintomáticos, su diagnóstico es fortuito, surgido en un estudio radiográfico incidental de tórax. Con poca frecuencia, pueden originar hemoptisis (en ocasiones severa), obstrucción bronquial y tos improductiva, relacionados con su ubicación endobronquial4, 5.
Predominan en hombres (2.5:1) y entre la 4a-5a década de la vida. Se aprecian como nódulos bien delimitados, de 2 a 4 cm de diámetro, a veces con bordes lobulados. Un 20-30% de ellos posee calcificaciones (clásico signo del ”pochoclo o pop corn”) y hasta un 60% presenta tejido graso6, 7.
Para sospecha diagnóstica, la radiografía de tórax es inespecífica, salvo que por su gran tamaño, sean bien evidentes sus caracteres8. En el caso que se presenta, el hallazgo de calcificaciones hacen presuponer su existencia, por lo cual completar mediante la TC es indicación cardinal al detectar tejido graso en el nódulo (-40/-120 UH), así como calcificaciones en su seno.
El diagnóstico de certeza se basa en la identificación de ambos tejidos en la masa en estudio. Si bien son muy orientadores, el tejido graso lo es más que el óseo.
Los HP pueden presentar resultados positivos mediante el PET-TC, lo que pueden inducir a un diagnóstico erróneo; diferentes autores encuentran innecesaria su aplicación.
Algunos investigadores consideran que el diagnóstico radiológico diferencial entre el HP y el Hemangioma Esclerosante Pulmonar (HSP) es muy poco específico. Jiang y col. analizaron resultados obtenidos en 14 HP y 12 HSP. Si bien las cohortes son escasas en número, el PET-TC reveló valores significativos de elevación en el HSP, lo que contribuiría a ayudar en un dictamen de certeza9.
La evolución maligna es poco frecuente: publicaciones muy puntuales hacen sospechar su transformación por rápido crecimiento10, 11. Un hamartoma pequeño y periférico, sin características atípicas, se puede controlar periódicamente de forma segura, cada 6-12 meses, a fin de descartar el crecimiento.
En los hamartomas endobronquiales que provocan complicaciones distales, la resección quirúrgica es curativa.
A través de la carrera médica, hemos cumplido con las siguientes premisas aprendidas de nuestros maestros:
1. Leer detenidamente y ordenadamente la radiografía de tórax.
2. Solicitar placas previas (Si se poseen).
3. Recabar datos clínicos (Si los hay).
4. No apresurarse: destinar el tiempo necesario para analizar las imágenes.
S. Rahoof, en su artículo sobre cómo se debe interpretar una radiografía de tórax, manifestó que el éxito en sus análisis consistía en leer cientos de radiografías para conocer qué es normal y, por ello, poder definir lo anormal12.
Estos criterios –utilizados en el caso problema– se han seguido a través de los años con excelentes resultados.
Conflicto de intereses: El autor declara que no tiene conflicto de intereses.
1. Wiatrowska B, Yazdi M, Matzionger F, et al. Fine needle aspiration biopsy of pulmonary hamartomas. Radiologic, cytologic and immunocytochemical study of 15 cases. Acta Cytol 1995, 39: 1167-74.
2. Loro Marchese J, Hurtado Hoyos E, Rey D, et al. Hamartoma Bronquial Arch Arg Tisiol y Neumonol 1981; 50: 25.
3. Cosío B, Villena V, Echave-Sustaeta J, et al. Endobronchial hamartoma. Chest. 2002; 122: 202-5.
4. Chauhan U, Kumar S, Nandolia K, et al. Bronchial artery embolization for treatment of hemoptisis caused by peripheral pulmonary hamartoma. Lung India 2018; 35: 530-1.
5. Ahmed S, Arshad A, Jeffery-Mador J. Endobronchial hamartoma: A rare structural cause of chronic cough. Resp Med Case Rep 2007; 22: 224-7.
6. Klein J, Braff S. Imaging evaluation of the solitary pulmonary nodule. Clin. Chest Med. 2008; 29: 15-38.
7. Gaerte S, Meyer C, Winer-Muram H, et al. Fat-containing lesions of the chest. RadioGraphics. 2002; 22: S61-78.
8. Kishore M, Gupta P, Preeti S, et al. Pulmonary Hamartoma Mimicking Malignancy: A Cytopathological Diagnosis. J Clin Diag Res 2016; 10 : ED06-ED07.
9. Jiang L, Huang Y, Tang Q, et al. 18F‑FDG PET/CT characteristics of pulmonary sclerosing hemangioma vs. pulmonary hamartoma. Oncol Lett 2018; 16: 660-5.
10. Itoga M, Kobayashi Y, Takeda M, et al.- A Case of Pulmonary Hamartoma Showing Rapid Growth. Case Reports in Medicine 2013, Article ID 231652. http://dx.doi.org/10.1155/2013/231652
11. Basile A, Gregoris A, Antoci B, et al. Malignant change in a benign pulmonary hamartoma. Thorax 1989; 44: 232-3.
12. Bahoof S, Feigin D, Sung A, et al. Interpretation of Plain Chest Roentgenogram Chest 2012; 141: 145-58.