Autor : Barreca Eduardo1, Suárez Susana VerĂłnica1, 2, LĂłpez JosĂ© Luis1, GarcĂa Diego1, Falco Jimena2, MartĂn Carlos1
11 ClĂnica Bazterrica, Buenos Aires, Argentina 2 Sanatorio GĂĽemes, Buenos Aires, Argentina
Correspondencia :Suárez Susana Verónica - e-mail: draveronicasuarez@gmail.com
Palabras clave: Fístula del sistema respiratorio; Tuberculosis.
Introducción
La fístula esofagobronquial es una complicación muy poco frecuente de la tuberculosis. Usualmente se asocia a tuberculosis pulmonar y/o mediastinal siendo más frecuente en inmunocomprometidos y en contexto de adenopatías mediastinales en contacto con las estructuras involucradas en el trayecto fistuloso1. Se presenta un caso de un inmunocomprometido, con tuberculosis pulmonar y fístula esofagobronquial como complicación. Se realiza tratamiento antifímico con buena evolución.
Caso clínico
Paciente masculino de 27 años de edad, con antecedentes de Lupus Eritematosos Sistémico, que presentó como único compromiso glomerulonefritis lúpica tipo IV, actualmente sin parámetros de actividad. Se encuentra en tratamiento con hidroxicloroquina y micofenolato. Consulta por presentar tos productiva, sudoración nocturna y descenso de peso de dos meses de evolución. Evaluado en diferentes guardias, siendo tratado como bronquitis aguda en múltiples oportunidades. Persiste sintomático, agregando tos postprandial a líquidos. Niega fiebre, hemoptisis u otra sintomatología asociada.
Al ingreso se constatan crepitantes en base izquierda como único hallazgo positivo en el examen físico.
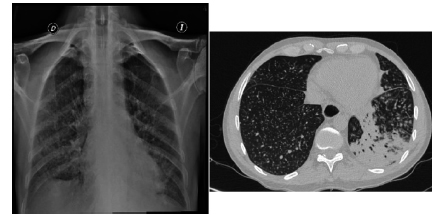
En las imágenes de ingreso (Figura 1) se evidencia un patrón micronódular bilaterales, consolidación con broncograma aéreo en língula y lóbulo inferior izquierdo y una fístula con al menos dos tractos que comunican la cara posterior del bronquio fuente izquierdo con la pared lateral izquierda del tercio medio del esófago.
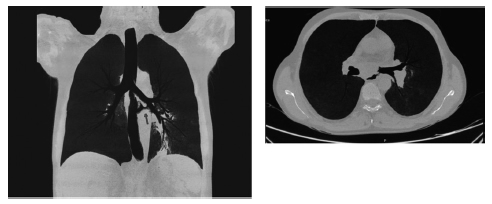
Se realiza FBC con evidencia de fístula en cara posterior del bronquio fuente izquierdo. (Figura 2)
Reactantes de fase aguda elevados y baciloscopía y cultivos positivos para BAAR en esputo seriado.
El cuadro se interpreta como una tuberculosis pulmonar complicada con fístula esofagobronquial y neumonía aspirativa. Se coloca sonda nasogástrica para alimentación y se inicia isoniacida, rifampicina, pirazinamida y etambutol. Se decide conducta expectante respecto del tratamiento quirúrgico. Buena evolución.
Discusión
Las fístulas esofagobronquiales adquiridas en el adulto son entidades poco frecuentes1. La tuberculosis pulmonar posee diversas manifestaciones clínicas, pero la perforación esofagobronquial debido a adenitis mediastínica provocando un trayecto fistuloso que comunica la vía aérea con el esófago, es realmente excepcional2, 3.
Estas fístulas se atribuyen a la presencia de adenopatías mediastinales tuberculosas causando necrosis y perforación de las estructuras adyacentes, que crean las condiciones requeridas para la formación de la fístula4, 5. Cómo otro mecanismo implicado se menciona la presencia de broncolitos secundarios a enfermedades, que como la tuberculosis, producen calcificación del tejido pulmonar o de los ganglios linfáticos. En ocasiones estas calcificaciones pueden impactar, erosionar y perforar órganos vecinos. El broncolito puede introducirse en la luz bronquial, en la esofágica o en ambas y puede poner en comunicación la vía aérea con la digestiva6.
Una vez establecida la comunicación aerodigestiva como complicación de la tuberculosis, la tos se hace evidente tras la ingesta, se acompaña de hemoptisis, de emisión de restos alimenticios en el esputo o de episodios súbitos de disnea. Se puede asociar a infecciones respiratorias a repetición.
La mayoría de los estudios reportan variabilidad en el tamaño y localización de las fístulas esofagobronquiales. Se ha observado que la linfadenitis tuberculosa involucra generalmente los ganglios paratraqueales derechos, con más frecuencia que los nódulos subcarinales, sin embargo los trayectos fistulosos son más frecuentes en la región subcarinal2.
La presencia de la fístula se sospecha clínicamente debido al relato del paciente, y la presencia de neumonías a repetición. En cuanto a los medios diagnósticos para confirmar la misma podemos recurrir a la tomografía computarizada de alta resolución, fibrobroncoscopía o esofagoscopia.
La realización de la broncoscopía nos permite identificar el bronquio dónde se encuentra la fístula, y descartar la presencia de un proceso neoplásico, traumático o diverticular6, 7. Además tanto la broncoscopía como la esofagoscopia permiten tomar muestras para su envío a anatomía patológica en busca de granulomas, y también para su cultivo. Hallazgos positivos en los estudios mencionados, aportan mayor precisión sobre la etiología de la fístula en estudio.
En nuestro caso, la presencia de la fístula esófago-bronquial se sospechó dada la clínica que manifestaba el paciente, acompañado inicialmente de una tomografía donde se observaba el trayecto fistuloso que conectaba el esófago con el bronquio fuente izquierdo. Como un método más directo de observación se realizó fibrobroncoscopía que confirmó la sospecha diagnóstica. Si bien no se realizó biopsia en dicho procedimiento, la presencia de imágenes compatibles con tuberculosis en la tomografía asociada a baciloscopía positiva y la presencia de adenopatías mediastinales en un paciente inmunocomprometido se tomaron como datos suficientes para el diagnóstico de fistula esófago-bronquial secundaria a tuberculosis.
El tratamiento de la fístula esófago-bronquial tradicionalmente requiere resección quirúrgica o sutura del trayecto fistuloso. Los pacientes con infecciones pulmonares recurrentes y bronquiectasias pueden requerir incluso resección del segmento pulmonar afectado8. Sin embargo, ha resultado exitoso en muchos casos el tratamiento antituberculoso y la alimentación por sonda nasogástrica de pacientes con fístula esófago-bronquial9.
Se debe tener alto índice de sospecha para iniciar en etapas tempranas el tratamiento antifímico, dando así más chances de resolución solamente con tratamiento médico de la fístula esófago-bronquial asociada a tuberculosis.
Conflictos de interés: Los autores declaran que no tienen conflictos de interés.
1. Wigley FM, Murray HW, Mann RB, Saba GP, Kashima H, Mann JJ. Unusual manifestation of tuberculosis: TE fistula. Am J Med. 1976; 60(2): 310-4.
2. Reed CE. Benign esophagobronchial fístula: Report of a case and review of the literature. JSC Med Assoc. 1987; 83(10): 539-41.
3. Bhatia R, Mitra DK, Mukherjee S, Berry M. Bronchoesophageal fístula of tuberculosis origin in a child. Pediatr Radiol. 1992; 22(2): 154.
4. Madan K, Venkatnarayan K, Shalimar, Mohan A. Successful medical management of tuberculous broncho-oesophageal fistula. BMJ Case Rep. 2014; Mar 11;2014. pii: bcr2013202560.
5. Lucaya J, Sole S, Badosa J, Manzanares R. Bronchial perforation and bronchoesophageal fistulas: Tuberculous origin in children. AJR Am J Roentgenol. 1980; 135(3): 525-8.
6. Carvajal Balaguera J, Mallagray Casas S, Martínez Cruz R, Dancausa Monge A. Bronchoesophageal fistula and broncholithiasis. Arch Bronconeumol. 1995; 31(4): 184-7.
7. Gerzic Z, Rakic S, Randjelovic T. Acquired Benign Esophagorespiratory Fistula: Report of 16 Consecutive cases. Ann Thorac Surg. 1990; 50(5): 724-7.
8. Kim HK, Choi YS y Kim K. Long-term results of surgical treatment in benign bronchoesophageal fistula. J Thorac Cardiovasc Surg. 2007; 134(2): 411-4.
9. Porter JC, Friedland JS, Freedman AR. Tuberculous bronchoesophageal fistulae in patients infected with the human immunodeficiency virus: three case reports and review. Clin Infect Dis. 1994; 19(5): 954-7.