Autor : Calle Catalina1, Coronel Carina2, Noboa Belén2, Velasteguà Genoveva3
1 Servicio de NeumologĂa del Hospital Carlos Andrade MarĂn 2 NeumologĂa en la Universidad Central del Ecuador 3 Servicio de PatologĂa del Hospital Carlos Andrade MarĂn. Quito, Ecuador
Correspondencia : Calle catalina; cata2906@hotmail.com
Palabras clave: Calcinosis pulmonar; Hiperparatiroidismo primario.
Introducción
Las calcificaciones pulmonares son depósitos de calcio asociados a una gran variedad de enfermedades y situaciones clínicas y bioquímicas. Pueden presentarse de dos formas, distróficas y metastásicas, según el tejido pulmonar subyacente sea, respectivamente, patológico o no.
Las calcificaciones metastásicas se encuentran principalmente en el sistema vascular periférico, tejidos blandos, pulmones, riñones, estómago y corazón. Todos estos órganos se caracterizan por su ambiente alcalino, medio que predispone a la precipitación de las sales de calcio. El pulmón es el órgano donde mayor frecuencia se asientan las calcificaciones1.
La calcificación metastásica pulmonar es una complicación frecuente en pacientes con insuficiencia renal crónica, como consecuencia de la hemodiálisis. Si bien las calcificaciones anormales cardiacas y pulmonares se han comunicado en un 20 a 80% de las autopsias de pacientes con enfermedad renal crónica (ERC), tales calcificaciones son raramente identificadas en la radiografía de tórax2. También las calcificaciones pulmonares metastásicas se asocian a hiperparatiroidismo secundario, hipervitaminosis D, trasplante renal, tumores (leucemias, linfomas, mieloma múltiple).
A continuación, se describe el caso de un hombre con calcinosis pulmonar secundaria a hiperparatiroidismo primario.
Caso clínico
Paciente de sexo masculino de 49 años de edad. Consulta por tos seca de 12 años de evolución, que empeora hace 2 años y se acompaña de disnea grado 2.
Antecedentes
Sin historial de hábitos perniciosos ni patología previa, con antecedentes de exposición a materiales usados en la construcción por 15 años, sin protección.
Examen físico
La auscultación pulmonar revela escasos roncus diseminados. Se observan acropaquias grado II. Saturando 88% con FiO2 de 0.21.
Exámenes complementarios
Se realiza tomografía de tórax evidenciándose micronódulos en vidrio deslustrado difuso a predominio de lóbulos superiores (Figura 1)
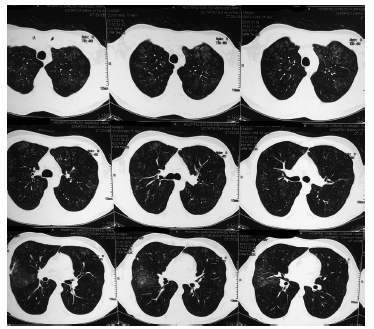
Las pruebas funcionales respiratorias muestran una espirometría normal (VEF1 3.66L (108%); CVF 4.83L(115%); VEF1/CVF (76%), difusión de monóxido de carbono (DLCO) 109%, Durante la prueba de caminata de 6 minutos el paciente avanzó 642 metros (89% del predicho) con desaturación de 89% a 82% con FIO2 al 21%.
La broncoscopía evidenció una mucosa con micronodulaciones de bordes irregulares difusas. Los cultivos y la citología del lavado y cepillado bronquial resultaron negativos.
Con estos hallazgos fue evaluado por un Comité multidisciplinar de Intersticiales, conformado por especialistas en Neumología, Radiología, Patología, Cirugía de tórax y Reumatología. Como conclusión, y al no tener un cuadro concluyente de neumonitis por hipersensibilidad, se decidió realizar una biopsia por videotoracocoscopía. Se tomaron muestras del segmento dos derecho.
El estudio histopatológico del tejido biopsiado reveló un parénquima con depósitos de calcio en septos alveolares, pared bronquial y arteriolas pulmonares, compatible con Calcinosis pulmonar difusa (Figura 2)
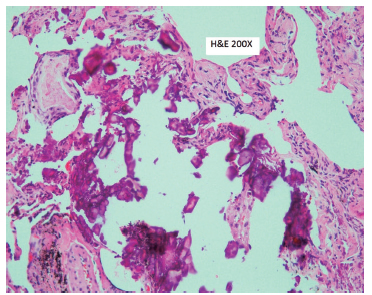
Con este diagnóstico se solicitan exámenes adicionales en la Tabla 1 se describen resultados de laboratorio. Por otra parte, la ecografía renal mostraba riñones de forma, tamaño y situación normal, disminución de ecogenicidad y relación corticomedular, múltiples cálculos bilaterales, lo cual llevó al diagnóstico de nefrocalcinosis bilateral. La densitometría ósea informó osteopenia lumbar y femoral.
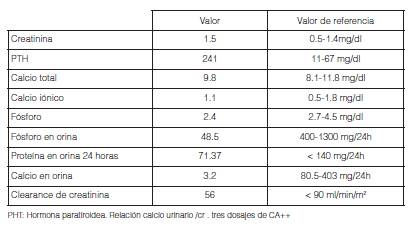
Diagnóstico final
Con estos resultados se concluye un diagnóstico de hiperparatiroidismo primario con compromiso pulmonar y renal. El paciente es derivado a la Unidad de Medicina Interna para continuar con su evaluación y tratamiento.
Actualmente el paciente desde el punto de vista respiratorio mantiene el grado de disnea, sin ninguna agudización, en espera de tratamiento definitivo.
Discusión
La calcinosis pulmonar difusa, también llamada calcificación metastásica, se observa generalmente en pacientes portadores de insuficiencia renal terminal, en hemodiálisis, intoxicación por vitamina D, hiperparatiroidismo, hiperfosforemia o coexistiendo con enfermedades granulomatosas y, aunque no se ha establecido en forma precisa su etiología debido a su baja prevalencia, se acepta que con el tratamiento adecuado estas lesiones tienden a desaparecer3.
Se describe el caso de un paciente con hiperparatiroidismo primario (HPTP) establecido a partir de los estudios complementarios y el diagnóstico histopatológico de calcinosis pulmonar.
En los enfermos con HPTP la calcinosis pulmonar suele ser una manifestación poco frecuente. Los hallazgos más comunes en esta patología son la hipercalcemia asintomática y la nefrolitiasis4. El HPTP se diagnostica al encontrar una concentración de hormona paratiroidea francamente elevada en un paciente con hipercalcemia o normocalcemia, describiéndose un nuevo fenotipo clínico. Las pruebas de laboratorio a menudo son suficientes para establecer el diagnóstico diferencial entre presentaciones atípicas de HPTP y otras enfermedades, como malignidad e hiperparatiroidismo secundario. El cuadro clínico a nivel pulmonar puede ser asintomático y progresivo, pero puede llegar a producir fallo respiratorio y ser fulminante5.
La calcificación metastásica se relaciona con el transporte elevado de calcio desde un lugar del organismo, como el hueso, a otro donde se deposita. El depósito de calcio se realiza predominantemente en los lugares de excreción de ácidos (ácido clorhídrico en el estómago, ácido úrico en el riñón y anhídrido carbónico en el pulmón), precipitando en estos tejidos por alcalinización de pH. Es así que la predominancia apical se atribuye a diferencias regionales de pH. Existe una mayor alcalinidad apical (pH 7.5 ), por la relación ventilación perfusión (V/Q), versus un pH basal de 7.39; diferencia ésta que favorece la precipitación de las sales de calcio en la membrana alveolar favoreciendo su adelgazamiento y alteraciones de la difusión6, 7.
En la radiografía de tórax, el hallazgo característico son las zonas de consolidación mal definidas e inespecíficas que simulan edema o infección. En la tomografía computada (TC) suelen observarse opacidades nodulares centrolobulillares densas o claramente calcificadas, confluentes y predominantes en los lóbulos superiores. Las calcificaciones en los vasos de la pared torácica y en las estructuras traqueobronquiales son un hallazgo frecuente. Aunque la distribución es centrolobulillar, en el estudio anatomopatológico el depósito cálcico es puramente intersticial. Los principales lugares de depósito de las sales de calcio son los septos alveolares y las paredes de los bronquiolos y arteriolas. En ocasiones la TC es inespecífica, como ocurrió en el caso que se describe, y muestra opacidades en vidrio esmerilado o consolidaciones densas más o menos nodulares sin signos de calcificación. En estos casos la gammagrafía con Tc-MDP (difosfonato de metileno) puede ser la técnica más sensible para identificar las calcificaciones.
El diagnóstico diferencial incluye los procesos que cursan con pequeños nódulos calcificados difusos y, con menor frecuencia, a los que presentan pequeños nódulos de alta densidad sin calcificación detectable. Por otra parte, deben diferenciarse las calcificaciones distróficas sobre tejido necrótico o fibroso, de las calcificaciones metastásicas sobre tejido sano. La lista de diagnósticos se reduce a las enfermedades granulomatosas como la tuberculosis, neumoconiosis, amiloidosis y calcificaciones ateromatosas vasculares en el caso de calcificaciones distróficas. La insuficiencia renal crónica, hiperparatiroidismo, hipervitaminosis, mieloma múltiple y sarcoidosis son causas de calcificaciones metastásicas8, 9.
Otra entidad a tener en cuenta es la microlitiasis alveolar que suele cursar con engrosamiento de los septos; es ésta una enfermedad rara caracterizada por la acumulación intraalveolar de gránulos microscópicos de fosfato de calcio conocidos como microlitos o calcosferitas. Considerada como una enfermedad sistémica tiene dos formas de presentación, la primera de carácter familiar hasta el 50% de los casos y la segunda de carácter esporádico sin relación intrafamiliar directa. Se ha observado un componente hereditario, predominantemente un desorden autosómico recesivo, reconociéndose la mutación en el gen SLC34A2 que codifica un cotransportador NaPi-II, este transportador es una proteína de membrana que se expresa predominantemente en los pulmones y glándulas mamarias de los mamíferos, menos reconocida en el intestino, riñón y próstata, siendo el único transportador de fosfato, expresado en los neumocitos tipo II. Es sabido que cuando el surfactante pulmonar es degradado o reciclado, quedan en el espacio alveolar fosfatos producto del metabolismo de los fosfolípidos y al estar presente la mutación sobre la proteína transportadora, se puede encontrar reducida la eliminación de estos fosfatos, con la consecuente formación de microlitos10-12.
El tratamiento de la calcinosis pulmonar metastásica se enfoca en la eliminación de la causa, de tal manera que se necesita un diagnóstico específico en cada caso para establecer un tratamiento definitivo (paratidoidectomía, trasplante renal, normalización de cifras de calcio y fósforo)13, 14. El pronóstico es generalmente bueno, aunque las calcificaciones viscerales pueden persistir a pesar del tratamiento. En este caso el paciente fue derivado a la unidad de cirugía para paratiroidectomía.
Conclusión
La calcinosis pulmonar metastásica es una enfermedad rara, asociada a una gran variedad de procesos tanto benignos como malignos, generalmente asintomática, que debemos tener presente al momento de valorar pacientes con neumopatías intersticiales de morfología micronodular, sobre todo cuando existen factores de riesgo. La importancia de diagnosticar de manera precoz radica en que las calcificaciones pulmonares son potencialmente reversibles con un tratamiento adecuado.
Conflictos de interés: Los autores declaran que no tienen conflicto de intereses
1. Pons A, Mast R. Calcificaciones pulmonares metastásicas en un hiperparatiroidismo terciario. Radiología. 2014; 56(2): 184-7.
2. Saraya T, Sada M, Ohkuma K, et al. Evidence of Unilateral Metastatic Pulmonary Calcification with a Prolonged Fever and Arthralgia Caused by Acute Lymphoblastic Leukemia in a Chronic Dialysis Patient. Intern Med. 2015; 54(1): 63-7.
3. Santiago R, Rodríguez E, Borderas F, et al. Calcificación pulmonar metastásica: una rara causa de enfermedad pulmonar intersticial. Arch Bronconeumol. 2003; 39(4): 184-6.
4. Silverberg S, Lewiecki E, Mosekilde L, et al. Presentation of asymptomatic primary hyperparathyroidism: proceedings of the third international workshop. J Clin Endocrinol Metab. 2009; 94: 1951-8.
5. Lowe H, McMahon D, Rubin M, et al. Normocalcemic primary hyperparathyroidism: further characterization of a new clinical phenotype. J Clin Endocrinol Metab. 2007; 92: 3001-5.
6. Hartman T, Muller N, Primack S, et al. Metastatic pulmonary calcification in patients with hypercalcemia: findings on chest radiographs and TC scans. AJR. Am J Roentgenol. 1994; 162: 799-802.
7. Castillo M, Gimeno M, Carro B, et al. Calcinosis pulmonar difusa en paciente con insuficiencia renal. Arch Bronconeumol. 2005; 41(10): 587-589.
8. Cassibba S, Pellegrino M, Gianotti L, et al. Silent renal stones in primary hyperparathyroidism: prevalence and clinical features. Endocr Pract. 2014; 20: 1137-42.
9. Labidi J, Ariba Y, Gabsia A, et al. Severe Metastatic Calcifications in a Hemodialysis Patient. Saudi J Kidney Dis Transpl. 2016; 27(5): 1037-42.
10. Mejía M, Alonso D, Suárez T, et al. Microlitiasis alveolar pulmonar, una entidad poco frecuente. Neumología y Cirugía de Tórax. 2007; 66(2): 81-8.
11. Khaladkar S, Kondapavuluri S, Kamal A, et al. Pulmonary Alveolar Microlithiasis - Clinico-Radiological dissociation - A case report with Radiological review. J Radiol Case Rep. 2016; 10(1): 14-21.
12. Ahmad K, Kumar Gupta M, Dhungel K, et al. Pulmonary alveolar microlithiasis: a rare case report. Iran J Med Sci. 2013;38(3): 267-70.
13. Bilezikian JP, Brandi ML, Eastell R, et al. Guidelines for the management of asymptomatic primary hyperparathyroidism: summary statement from the Fourth International Workshop. J Clin Endocrinol Metab. 2014; 99: 3561-9.
14. Miller FR, Netterville JL. Surgical management of thyroid and parathyroid disorders. Med Clin North Am. 1999; 83: 247-59.