Autor : Nogueira Facundo, Borsini Eduardo, Cambursano Hugo, Smurra Marcela, Dibur Eduardo, Franceschini Carlos, PĂ©rez-Chada Daniel, Larrateguy Luis, Nigro Carlos
DivisiĂłn NeumonologĂa, Hospital de ClĂnicas, Universidad de Buenos Aires - Av. CĂłrdoba 2351, 7mo piso, sala 4 - (CP 1125) Ciudad AutĂłnoma de Buenos Aires, Argentina
Correspondencia : dr.facundo.nogueira@gmail.com
Resumen
Las apneas del sueño constituyen uno de los trastornos respiratorios crónicos de mayor relevancia en la población general, por su prevalencia, los efectos que produce en los pacientes que las padecen y su impacto en la salud pública. En el año 2013 se publicaron las primeras Guías Prácticas de diagnóstico y tratamiento del síndrome de apneas e hipopneas obstructivas del sueño de la AAMR. Desde entonces se ha generado un volumen significativo de evidencia científica sobre estos trastornos, lo que ha motivado la actualización de estas Guías Prácticas. Un grupo de trabajo, conformado por profesionales entrenados y con experiencia en trastornos respiratorios del sueño, revisó la bibliografía y actualizó los conceptos vertidos en las guías 2013. En su desarrollo se define el cuadro, los criterios diagnósticos y de gravedad, los factores de riesgo, las formas de presentación y sus consecuencias. Se detalla la metodología diagnóstica, sus distintas variables e indicaciones y los requisitos técnicos para su validación e interpretación. Por último se desarrollan las alternativas terapéuticas, así como también aspectos prácticos de su implementación. El objetivo central fue generar una herramienta de divulgación científica, que determine pautas claras que sirvan de referencia para la formación de profesionales, la atención de pacientes con esta enfermedad y la generación de políticas públicas.
Abstract
Practical guidelines for the diagnosis and treatment of obstructive sleep apnea syndrome
Sleep apnea is one of the most relevant chronic respiratory disorders in the general population, given its prevalence, the effects it produces in patients and their impact on public health. In 2013, the first Practical Guidelines for diagnosis and treatment of obstructive sleep apnea syndrome of the AAMR were published. Since then, a significant volume of scientific evidence on these disorders has been generated, which has motivated the updating of these Practical Guidelines. A working group of trained professionals with experience in sleep breathing disorders reviewed the literature and updated the concepts included in the 2013 guidelines. Clinical aspects, diagnostic and severity criteria, risk factors, consequences and diagnostic strategy are addressed, as well as therapeutic alternatives and practical aspects of their implementation. The main objective was to generate practical guidelines that constitute a reference for the training of professionals, the care of patients with this disease and the generation of public policies.
Coordinación del Proyecto: Juan Facundo Nogueira
Grupos de trabajo
A) Grupo de redacción
Capítulo Epidemiología
• Coordinación: Hugo Cambursano
• Equipo:
♦ Marcos Langer
♦ Alexis Cazaux
♦ Malisa Uribe
♦ Tania Vallone
Capítulo Diagnóstico
• Coordinación: Eduardo Borsini
• Equipo:
♦ Carlos Nigro
♦ Daniel Pérez-Chada
♦ Eduardo Dibur
♦ Marcela Smurra
♦ Luis Larrateguy
♦ Ramiro Rojas
Capítulo Tratamiento
• Coordinación: Juan Facundo Nogueira
• Equipo:
♦ Carlos Franceschini
♦ Guido Simonelli
♦ Vanina Giovini
♦ Mirta Coronel
♦ Daniela Visentini
♦ Guillermo Montiel
B) Grupo de Edición y Revisión
♦ Juan Facundo Nogueira
♦ Eduardo Borsini
♦ Hugo Cambursano
♦ Marcela Smurra
♦ Carlos Nigro
♦ Eduardo Dibur
♦ Carlos Franceschini
♦ Daniel Pérez-Chada
♦ Luis Larrateguy
♦ Marcelino De Vega
♦ Carlos Codinardo
♦ Ada Toledo
C) Asistentes
♦ Florencia Angellotti
♦ Sebastián Leiva
Introducción
Las apneas del sueño constituyen uno de los trastornos respiratorios crónicos de mayor relevancia en la población general, por su prevalencia, los efectos que produce en los pacientes que las padecen y su impacto en la salud pública. En el año 2013 se publicaron las primeras Guías Prácticas de diagnóstico y tratamiento del síndrome de apneas e hipopneas obstructivas del sueño1, tras una extensa revisión y análisis de la evidencia científica disponible, con la visión y el criterio de expertos locales y orientadas a la realidad de nuestro país.
El objetivo central de este trabajo es generar una herramienta de comunicación científica en idioma castellano, que permita una amplia difusión de esta temática en nuestro medio y determine pautas claras que sirvan de referencia para la formación de profesionales, la atención de pacientes con esta enfermedad y la generación de políticas públicas.
La magnitud de la evidencia científica acumulada desde la impresión de las primeras guías prácticas, nos obliga a actualizar los conceptos vertidos en dicho documento.
Se conformó entonces, en el seno de la Sección Sueño, Oxigenoterapia y otros Cuidados Respiratorios Domiciliarios de la AAMR, un grupo de trabajo de profesionales con formación y desarrollo en el campo de los trastornos respiratorios del sueño.
Tomando como base el documento de las Guías de 2013, se organizaron tres grupos de trabajo, enfocado cada uno en alguno de los tres capítulos predefinidos:
a) Definición, factores de riesgo, prevalencia y mortalidad; en el cual se define el problema, se revisan los aspectos epidemiológicos esenciales y se describen las complicaciones más relevantes.
b) Diagnóstico: se exponen conceptos fundamentales vinculados a las herramientas diagnósticas disponibles.
c) Tratamiento: se analizan las distintas modalidades terapéuticas.
Se respetó el formato original de “Guías Prácticas de Manejo Clínico”, diseñadas con un enfoque de resolución de problemas, orientado a responder los interrogantes que surgen en la práctica cotidiana,
con consignas y conceptos claros y concretos, que resuman los elementos básicos necesarios para el manejo de estos enfermos.
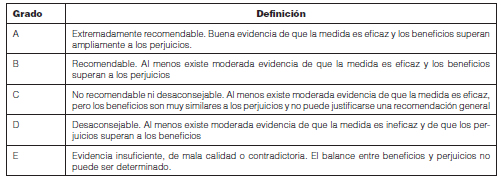
La agenda de trabajo se inició en enero de 2017, con la definición del temario, la confección de los grupos y la distribución de temas. A lo largo del 2017 y primer semestre del 2018 se procedió a efectuar una extensa revisión y valoración de la evidencia publicada e indizada, así como también la posición adoptada en los distintos consensos internacionales con respecto al tópico analizado. Para valorar la evidencia científica se utilizó la clasificación de criterios de recomendación detallada en la Tabla 11.
Luego de la redacción de cada capítulo, un grupo de revisores previamente designados procedió a revisar y editar integralmente el documento. Este proceso incluyó la realización de dos reuniones presenciales de discusión y generación de consenso, llevadas a cabo en mayo y junio de 2018, a partir de las cuales surgió el documento definitivo.
Definición, factores de riesgo, prevalencia y mortalidad
Definición
Las apneas obstructivas del sueño (AOS) se definen por la presencia de episodios recurrentes de apneas o hipopneas secundarios al colapso de la faringe durante el sueño, que generan desaturaciones y microdespertares.
Cuando estos eventos están asociados a un conjunto de signos y síntomas (Tabla 2) constituyen el síndrome de apneas e hipopneas obstructivas del sueño (SAHOS). Sin embargo un número considerable de pacientes con AOS no necesariamente presentan síntomas2.
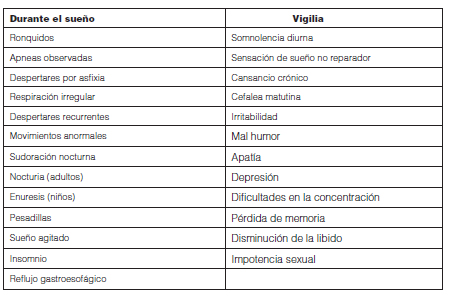
La denominación de síndrome se basa en la identificación de signos y síntomas compatibles asociados a un índice de apneas e hipopneas (IAH) ≥ 5 eventos/hora.
La presencia de apneas o hipopneas durante el sueño desencadenan respuestas inflamatorias, cardiovasculares, neurocognitivas y metabólicas, que incrementan la morbimortalidad.
Factores de riesgo
Los principales factores de riesgo asociados al desarrollo de SAHOS son la obesidad3-6, el sexo masculino2, 7, 8, el incremento de la edad7, 9, la menopausia10, las alteraciones de la anatomía craneofacial y del cuello (congénitas y/o adquiridas)11, el hipotiroidismo12, los antecedentes familiares de ronquido y SAHOS13, 14 y el uso de drogas con efecto miorrelajante, opioides, así como el consumo de tabaco o alcohol15, 16 (Tabla 3).
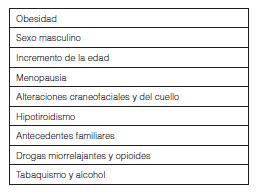
Si bien el sobrepeso/obesidad son factores de riesgo fuertemente asociados al desarrollo de SAHOS, un índice de masa corporal normal no excluye la sospecha del diagnóstico.
Prevalencia
La estimación de la prevalencia se ve influenciada por diversos factores, tales como los criterios utilizados para definir los eventos respiratorios; los puntos de corte en el índice de eventos que se tomen en consideración; la presencia o no de síntomas y/o comorbilidades; la metodología diagnóstica empleada (cuestionarios, polisomnografía, métodos simplificados); la tecnología empleada en los procedimientos diagnósticos (termistancia, flujo por presión, pletismografía de inductancia, etc) y la base poblacional sobre la que se efectúa el estudio (criterios de selección, características antropométricas, edad, factores de riesgo).
La prevalencia del SAHOS en la población general aceptada tradicionalmente es de 3.1 a 7.5% en varones2, 17-19 y 1.2 a 4.5% en mujeres pre-menopáusicas20-22. En mujeres post-menopáusicas la prevalencia se equipara a la de los hombres1. No obstante ello, estudios epidemiológicos más recientes, utilizando criterios y metodología diagnóstica moderna, describen tasas de prevalencia superiores23, 24. En una revisión de estudios epidemiológicos del año 2015, la prevalencia promedio de AOS fue de 22% en hombres y 17% en mujeres25, en tanto que para el SAHOS la media estimada fue de 6% en hombres y 4% en mujeres. Incluso estudios posteriores, uno de ellos efectuado en Brasil, dan cuenta de tasas de prevalencia aún mayores: IAH ≥ 5ev/h en población general entre 32.8 a 71.9%; IAH ≥ 15ev/h 23.1 a 49.7% en hombres y 9.5 a 23.4% en mujeres26.
Esta disparidad en las cifras de prevalencia referidas, refleja la necesidad de unificar la definición de los criterios de diagnóstico y de desarrollar un esquema multidimensional que permita establecer la severidad en función de la correlación entre síntomas, factores comórbidos y diferentes indicadores obtenidos en los estudios diagnósticos17, 27.
Comorbilidades
a) Comorbilidad cardiovascular
La relación entre AOS y las enfermedades cardiovasculares, ha sido estudiada analizando la asociación epidemiológica y las modificaciones vinculadas con su tratamiento.
Las condiciones cardiovasculares asociadas son hipertensión arterial (HTA), HTA resistente o refractaria (HTAr), accidente cerebro-vascular (ACV), accidente isquémico transitorio (AIT), insuficiencia cardíaca (IC), enfermedad arterial coronaria (EAC), arritmias, hipertensión pulmonar (HTP), isquemia miocárdica, infarto agudo de miocardio (IAM) y muerte súbita (MS).
La evidencia establece también una relación entre la morbilidad cardiovascular y la severidad del SAHOS28.
Los mecanismos identificados que vinculan el desarrollo de enfermedad cardiovascular y SAHOS son la hipoxemia intermitente, la fragmentación del sueño y las oscilaciones en la presión intratorácica29-31.
Hipertensión Arterial
El SAHOS constituye un factor de riesgo independiente para el desarrollo de HTA y se asocia al incremento en la rigidez de la pared vascular, valorado a través de la velocidad de la onda del pulso. La prevalencia de HTA en pacientes con SAHOS se incrementa alrededor de 3 veces, alcanzado valores de hasta un 60%32, 33. A mayor severidad del SAHOS, mayor probabilidad de desarrollar HTA28, 32, 34, 35.
La desaturación de oxígeno durante el sueño resultó el factor más fuertemente asociado a desarrollo de HTA36.
En pacientes con HTAr la prevalencia de AOS es elevada (64 al 71%)37, 38. En este sub-grupo de pacientes, la aplicación de tratamiento con CPAP permite mejorar el control de las cifras tensionales39. Los pacientes con HTAr deberían ser sistemáticamente evaluados para descartar trastornos respiratorios durante el sueño.
Enfermedad Arterial Coronaria, Infarto Agudo de Miocardio
El SAHOS se asocia con un incremento en la incidencia de eventos coronarios isquémicos y de las complicaciones vinculadas a un IAM40.
Arritmias
Las alteraciones en el sistema nervioso autónomo y la disminución de la variabilidad de frecuencia cardiaca, se asocian a un aumento de la incidencia de arritmias auriculares y ventriculares y de la morbimortalidad cardiovascular, especialmente en pacientes con cardiopatía subyacente40.
El estudio de cohorte Sleep Hearth & Health Study determinó que los pacientes con SAHOS tienen entre 2 a 4 veces más riesgo de padecer arritmias complejas tales como fibrilación auricular (FA), taquicardia ventricular no sostenida (TVNS) y ectopia ventricular compleja (EVC)41.
Mehra y colaboradores, en otro estudio que incluyó 2.911 pacientes, documentó que padecer SAHOS severo incrementa significativamente el riesgo de presentar FA (OR 2.15; 95% CI: 1.19-3.89; p = 0.01) y EVC (OR 1.43; 95% CI: 1.12-1.82; p < 0.001)42. Los niveles de hipoxemia y los índices de eventos obstructivos se correlacionaron más fuertemente con el incremento del riesgo de padecer EVC, mientras que el desarrollo de FA se correlacionó mejor con el índice de apneas centrales. Las condiciones que podrían vincular la relación entre el SAHOS y el desarrollo de FA son la hipertrofia del VI, la disfunción diastólica del VI y el agrandamiento de la AI42.
Una revisión sistemática de la literatura expone una asociación de SAHOS con FA y enfermedad del nodo sinusal. Como contrapartida, en una muestra de pacientes con Enfermedad del Nodo Sinusal, el 38% presentaba elementos diagnósticos de apneas del sueño43. Adicionalmente, un estudio europeo multicéntrico reveló que la prevalencia de SAHOS en pacientes con marcapasos definitivo es del 59%44. Es de destacar que solo una minoría de estos sujetos refería somnolencia diurna.
Con respecto a los efectos del CPAP, algunos estudios indican que este tratamiento reduce la aparición de arritmias cardiacas45. Existen evidencias de que la recurrencia de FA luego de su reversión en sujetos con SAHOS, es menor en pacientes tratados con CPAP46. La evidencia disponible no es aun suficiente para corroborar el efecto positivo del tratamiento con CPAP sobre otras arritmias47, 48.
Muerte súbita
Los pacientes con SAHOS presentan mayor riesgo de desarrollar muerte súbita (MS) durante la noche (2.6:1) lo que difiere significativamente de lo que ocurre en sujetos sin apneas; a la vez que el riesgo de muerte súbita se correlaciona directamente con la severidad del SAHOS49, 50.
Una SaO2 media durante el sueño inferior a 93%, una SaO2 mínima de ≤ 78% y un IAH ≥ 20 ev/h, representaron los factores predictores de MS más relevantes50.
Insuficiencia cardíaca
La prevalencia de trastornos respiratorios durante el sueño en pacientes con insuficiencia cardiaca es elevada51, 52, aun en pacientes con función sistólica conservada53. El SAHOS constituye un factor de riesgo independiente para el desarrollo de insuficiencia cardiaca congestiva (ICC) en pacientes con antecedentes cardiovasculares como la enfermedad coronaria54.
Accidente cerebrovascular
El SAHOS es un factor de riesgo independiente para el desarrollo de ACV35, 55-59. El tratamiento con CPAP nasal reduce ese riesgo, aunque la evidencia con relación a esta afirmación no es aun concluyente35, 55-58, 60, 61. Algunos estudios han demostrado que la utilización de CPAP mejora el pronóstico y la recuperación con menores secuelas60. En pacientes que han padecido un accidente cerebrovascular (ACV) la prevalencia de SAHOS es elevada62.
Riesgo cardiovascular global
Las AOS de grado severo se relacionan con un incremento del riesgo padecer eventos cardiovasculares fatales y no fatales en varios estudios28, 55, 63, 64.
Mortalidad cardiovascular
Un meta-análisis sobre seis estudios que incluyeron 11.932 pacientes, concluyó que se puede establecer una relación estadística clara entre la mortalidad general y la mortalidad de causa cardiovascular con AOS de grado severo (IAH ≥ 30), mientras que en los pacientes tratados mediante la CPAP, la mortalidad de causa cardiovascular se equipara a la de la población general65, 66.
En resumen
– Se recomienda considerar el diagnóstico de AOS en pacientes con HTA, HTAr y en aquellos con patrón non-dipper. (Recomendación A)
– Se recomienda considerar el diagnóstico de AOS en pacientes que padecen o han padecido eventos cardíacos isquémicos, arritmias cardíacas (particularmente FA) MS, ACV e IC. (Recomendación B)35, 55, 56, 59, 67.
b) Desórdenes metabólicos asociados al SAHOS
La hipoxemia intermitente característica de la AOS, es reconocida como factor fisiopatogénico central en el desarrollo de trastornos en el metabolismo de la glucosa y la resistencia a la insulina68.
La investigación sugiere que el SAHOS está relacionado con el desarrollo del Síndrome Metabólico independientemente de la obesidad69-74.
Varios estudios epidemiológicos han sugerido que las apneas del sueño se asocian a resistencia a la insulina, intolerancia a la glucosa y diabetes tipo 2, independientemente de la obesidad75-80.
Por otro lado, la elevada prevalencia de SAHOS entre los portadores de Diabetes (DBT) Mellitus sugiere que, recíprocamente, la DBT podría ser un factor de riesgo para el desarrollo de SAHOS75, 76, 79, 81.
Si bien algunos estudios refieren cierta mejoría del metabolismo de la glucosa en pacientes con SAHOS tratados con CPAP, la evidencia aún no es concluyente69,82-85.
Estas guías recomiendan considerar el diagnóstico de SAHOS en los pacientes portadores de Síndrome Metabólico y DBT tipo II, con especial énfasis en obesos. (Recomendación B)
c) SAHOS: trastornos neurocognitivos
Diferentes estudios han reportado una relación entre el SAHOS y el deterioro de algunos aspectos vinculados a la función cognitiva, como atención, actividad ejecutiva y memoria86-91.
Los resultados sobre la mejoría en la función cognitiva en pacientes con SAHOS tratados con CPAP no han sido concluyentes85, 92-94.
El SAHOS se relaciona con deterioro neurocognitivo y de la calidad de vida. (Recomendación B)91,95.
d) SAHOS y riesgo de accidentes
El SAHOS está relacionado con un incremento en el riesgo de accidentes de tránsito, laborales y domésticos96-98.
Es recomendable por lo tanto, la evaluación sistemática de los factores de riesgo, síntomas y signos asociados con el SAHOS, como requisito para el otorgamiento o la renovación de la licencia de conducir, en especial, aunque no exclusivamente, en los conductores profesionales. (Recomendación B)96, 99.
La sospecha clínica de SAHOS sugiere llevar a cabo los estudios dirigidos a confirmar el diagnóstico. (Recomendación A)96, 99.
Los pacientes con diagnóstico de SAHOS no tratado no deberían estar autorizados para conducir vehículos. El tratamiento recomendado es la CPAP. (Recomendación A)96, 99.
No se recomienda el uso de medicamentos estimulantes como medida única para reducir el riesgo de accidentes en pacientes con SAHOS100.
Se recomienda que el control y seguimiento de estos pacientes sea efectuado por profesionales entrenados en Medicina del Sueño, documentando el cumplimiento del tratamiento mediante mediciones objetivas y mejoría clínica (Recomendación D)96, 99.
e) Cirugía en pacientes con SAHOS
El SAHOS aumenta el riesgo de complicaciones perioperatorias en pacientes sometidos a anestesia general, sedación y analgesia con opioides (Recomendación C)101-104. La evidencia sugiere mayor riesgo de insuficiencia respiratoria post-operatoria, eventos cardiovasculares y necesidad de transferencia a unidad de cuidados críticos105.
Se recomienda la búsqueda de síntomas y factores de riesgo de SAHOS en la evaluación pre-operatoria (Recomendación B)95, 99. El sub-diagnóstico de AOS en pacientes sometidos a cirugía es elevado106.
En pacientes con sospecha de SAHOS se deberá confirmar el diagnóstico e iniciar el tratamiento correspondiente desde el pre-operatorio (Recomendación C)95,99.
El diagnóstico preoperatorio del SAHOS permite proyectar estrategias para reducir el riesgo de complicaciones107.
Abordaje del paciente con SAHOS confirmado o sospechado con indicación quirúrgica
El manejo comprende tres etapas: pre-operatorio, intra-operatorio y post-operatorio.
En el pre-operatorio el objetivo es establecer el riesgo o el diagnóstico de SAHOS. Los pacientes se clasifican en alto o bajo riesgo de acuerdo a las características clínicas descriptas en la Tabla 1 y mediante los cuestionarios disponibles como Stop–Bang, Berlín u otros.
El Stop-Bang ha sido validado para el cribado preoperatorio. Un puntaje ≥ 5 respuestas positivas predicen alto riesgo de SAHOS con cierta mejoría en la especificidad si el bicarbonato sérico es ≥ 28 mmol/l108.
Si el diagnóstico ha sido confirmado mediante un test validado, un profesional entrenado debería iniciar el tratamiento con CPAP109. Si no fue posible efectuar un estudio diagnóstico específico antes de la cirugía, en pacientes con alto pretest clínico, se sugiere abordarlos como pacientes con SAHOS confirmado.
Es recomendable tratar de identificar situaciones que podrían complicar el manejo del SAHOS en el peri-operatorio. Pacientes ancianos con predictores de vías aéreas de difícil manejo, Mallampati III/ IV, obesos con indicación de cirugía bariátrica u otra, portadores de enfermedades neuromusculares, síndrome de obesidad e hipoventilación, comorbilidades cardiovasculares, hipertensión pulmonar y otras enfermedades respiratorias crónicas.
Durante la cirugía, un principio general es aplicar la técnica anestésica que minimice el uso de depresores respiratorios cuyo efecto se prolongue en el postoperatorio. Los pacientes con SAHOS son especialmente sensibles a los efectos depresores de sedantes y opiáceos a nivel respiratorio. Lo cual puede ser controlado por la aplicación de “bajas dosis” y drogas de acción corta, además de tener siempre disponibles agentes que reviertan su acción.
Debe optimizarse la permeabilidad de la vía aérea, con la posición adecuada de la cabeza y cuello, junto con la aplicación de presión positiva continua. Considerar siempre el protocolo de manejo de vía aérea dificultosa en estos pacientes, especialmente en los obesos.
En pacientes sometidos a anestesia general se recomienda el monitoreo continuo de la oxigenación y ventilación mediante pulsioximetría y capnografía.
Es aconsejable la pre-oxigenación antes de la inducción anestésica y se recomienda elegir agentes anestésicos y bloqueantes musculares (en caso de ser necesarios) de acción corta.
Controlar el riesgo de reflujo gastroesofágico y de broncoaspiración, especialmente en paciente obesos.
La extubación se decidirá si la ventilación espontanea es óptima y la oxigenación es adecuada, con el paciente en posición semisentado, con reflejos de vía aérea intactos y comprobación de que los efectos de bloqueantes neuromusculares hayan revertido.
Durante la cirugía se restringirá, en lo posible, el aporte endovenoso de fluidos ya que se ha demostrado, agravan el edema en la vía aérea110.
El control del dolor exige la combinación de técnicas loco-regionales, antiinflamatorios no esteroideos, ketamina o anticonvulsivantes, para disminuir necesidad de opiáceos111.
El monitoreo del postoperatorio debería llevarse a cabo en una sala de recuperación de anestesia con pulsioximetría continua. En aquellos pacientes que requieren O2 suplementario, o son añosos, obesos, o con SAHOS severo debe monitorizarse la ventilación con capnografía o estado ácido base con gases arteriales. Si recibían tratamiento con CPAP antes de la cirugía, esta debe instalarse tan pronto como sea posible en el post-operatorio.
En aquellos pacientes con sospecha de AOS o con diagnóstico confirmado, especialmente si desarrollan hipoxemia, eventos obstructivos o hipoventilación, es recomendable evitar la posición supina y si la situación lo permite colocar en posición lateral o semisentado.
Para el control del dolor se recomiendan analgésicos no opiáceos, bloqueo de nervios periféricos y analgesia neuroaxial.
Es muy importante considerar que los eventos obstructivos y no obstructivos pueden exacerbarse no solo en los primeros 3 días de post-operatorio con anestesia general, sino que puede prolongarse por más de 7 días. Esto obliga a ser enfáticos en recomendar la aplicación de CPAP o ventilación no invasiva (VNI) si fuese la indicación, en el post-operatorio inmediato y durante la primera semana del post-operatorio.
En resumen
– Los pacientes con SAHOS tienen mayor riesgo de complicaciones peri-operatorias.
– Es recomendable identificar la enfermedad en el pre-operatorio, confirmar el diagnóstico y establecer la severidad y necesidad de tratamiento. Esto permite proyectar estrategias de manejo para reducir el riesgo de complicaciones, como la aplicación preoperatoria de la CPAP.
– En caso de cirugía de urgencia, el paciente con alto riesgo de SAHOS debe ser manejado como si el diagnostico hubiese sido confirmado112.
A) Diagnóstico
Evaluación clínica y modelos de predicción
La sospecha clínica de trastornos respiratorios durante el sueño (TRS) debe ser confirmada mediante mediciones objetivas para definir la mejor estrategia de tratamiento, utilizando métodos validados y reproducibles.
No se recomienda utilizar modelos de predicción clínica como único método diagnóstico, ni adoptar conductas terapéuticas en base a ellos. (Recomendación A)95, 113-116.
El proceso diagnóstico es un acto médico cuya objetividad no debe estar viciada por intereses comerciales. Estas guías recomiendan que el estudio y tratamiento de estos pacientes debe estar bajo la responsabilidad de profesionales entrenados, excluyendo expresamente a empresas o particulares interesados en la comercialización de dispositivos de diagnóstico o tratamiento.
Pruebas diagnósticas
Se recomienda solicitar un estudio de sueño a los pacientes con síntomas sugestivos de AOS (ronquidos, pausas respiratorias observadas por terceros y/o somnolencia diurna), especialmente con factores de riesgo, comorbilidades y complicaciones asociadas a los mismos. (Recomendación A)95, 99, 117, 118. (Tabla 4)

Los dos métodos validados para confirmar el diagnóstico son la polisomnografía (PSG) y la poligrafía respiratoria (PR). La PSG es el método de referencia, independientemente del nivel de sospecha clínica y de las comorbilidades del paciente. Debe ser realizada en un ambiente acondicionado para tal fin por personal entrenado, lo que la hace un procedimiento costoso y de acceso limitado. La PR puede ser realizada en el domicilio del paciente, optimizando el confort, aumentando el número de pacientes que pueden acceder al estudio y disminuyendo los costos del procedimiento. Se acepta la utilización de PR para diagnosticar AOS en pacientes con sospecha clínica. La evidencia sobre la utilización de PR en pacientes con enfermedad neuromuscular, insuficiencia cardiaca, EPOC e hipoventilación por otra causa, es limitada, por lo cual se sugiere cautela en la utilización de esta técnica en estas situaciones.
En los últimos años hemos asistido a una sensible mejoría en la calidad de los procedimientos para el diagnóstico objetivo de los TRS, particularmente en los equipos diseñados para estudios domiciliarios, pudiendo detectarse incluso apneas centrales119-122. Estas pruebas pueden utilizarse además para el monitoreo en la evolución de la enfermedad (descenso de peso, control post-operatorio) y para la vigilancia del tratamiento con equipos de presión positiva123-125.
La tecnología utilizada para el diagnóstico tiene menos importancia que el nivel de experiencia y entrenamiento de quien interpreta los resultados95, 99.
A continuación, se describen las diferentes pruebas objetivas de acuerdo a su nivel de complejidad y nivel de recomendación.
a) Polisomnografía - Nivel 1 y 2
Ámbito, personal y procedimiento
Para el adecuado funcionamiento de un laboratorio de sueño se necesita un dormitorio de tamaño apropiado para cada paciente, equipado con controles de temperatura, ventilación, atenuación de luz y sonido. Además, debe contar con acceso a un baño y debe tener un sistema que permita la comunicación entre el paciente y el técnico, quien debe estar en una habitación separada junto a los equipos de monitoreo.
Los laboratorios de sueño deben contar con un director médico, que garantice la calidad de los estudios y mantenga el personal entrenado. Con personal técnico encargado de la conexión y control de los pacientes, monitorizando sus signos vitales y garantizando el funcionamiento de los equipos de grabación libres de artefactos. En el caso de unidades multidisciplinarias, además del acceso a un servicio de emergencia, es necesaria la presencia de neurólogos, neumonólogos, cardiólogos, psicólogos, kinesiólogos respiratorios, otorrinolaringólogos y personal de soporte117, 124-129.
Para la adquisición de registros polisomnográficos se recomienda incluir las siguientes señales: 3 canales de electroencefalografía (EEG) con las siguientes derivaciones: F4-M1/C4-M1/O2-M1, 2 canales de electrooculografía (EOG), 1 canal de electromiografía (EMG) en mentón y 2 EMG en miembros inferiores, 2 electrodos precordiales de electrocardiografía (ECG), bandas de esfuerzo respiratorio (torácica y abdominal) por pletismografía de inductancia o sensores piezoeléctricos. Flujo aéreo (combinando termistor, para detección de apneas y cánula de presión nasal para detección de hipopneas), oximetría de pulso, sensor de posición corporal y micrófono para registro del ronquido130. (Tabla 5)
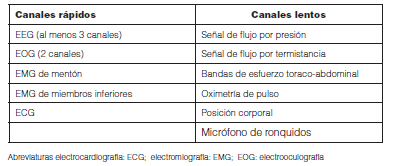
El estudio debe incluir el registro de sueño en distintas posiciones. Se debe realizar en horarios nocturnos o reproduciendo los horarios habituales de descanso del paciente y deberá durar al menos 6 horas, que incluyan como mínimo 3 horas de tiempo total de sueño. Se pueden agregar señales accesorias según recomendación clínica: presión esofágica, pH esofágico, temperatura corporal central, tumescencia peneana, presión arterial, CO2 exhalada para los estudios diagnósticos o CO2 transcutáneo para el monitoreo de los estudios de titulación, EEG, EOG y EMG extendidos, video, velocidad de onda de pulso y pletismografía de pulso130-132.
La polisomnografía completa no vigilada (sin supervisión técnica durante el registro) efectuada en domicilio, en sala de internación o en laboratorio de sueño, define el nivel 2 y debe seguir idénticas pautas de calidad que para la PSG supervisada (nivel 1)130, 131.
Parámetros de Registro
Indicadores de calidad de sueño: Luces encendidas; luces apagadas; tiempo total de registro (TTR); tiempo total de sueño (TTS); tiempo de vigilia luego de iniciado el sueño (WASO); índice de eficiencia del sueño; latencia al sueño; latencia al sueño REM; vigilia intra-sueño; etapas de sueño; tiempo y porcentajes de cada etapa118.
Indicadores respiratorios: Número de eventos respiratorios (apneas, hipopneas, ronquidos, despertares asociados a esfuerzo respiratorios/ronquidos), índice de apneas, hipopneas y despertares asociados a esfuerzo respiratorio, asociación con posición corporal y fase de sueño. Saturación de oxígeno (SaO2) media, mínima, tiempo debajo de 90% de SaO2 (T90); índice de desaturaciones ≥ 3 puntos por hora (IDO3); consideración por posición y fases de sueño118.
Indicadores de movimiento: Movimiento de las piernas (periódicos y no periódicos); relación con microdespertares; índice mioclónico118.
Indicadores de tratamiento con dispositivos de presión positiva (DPP): niveles de presión y fuga durante el registro. Se debe indicar el tipo de máscara usado en el procedimiento de titulación.
Definición de eventos respiratorios polisomnográficos130, 132
Apnea: Caída de la señal de flujo mayor al 90% de la línea de base por al menos 10 segundos. Se clasifica en:
– Obstructiva: Con persistencia de esfuerzo respiratorio.
– Central: Con ausencia de esfuerzo respiratorio.
– Mixta: Ausencia de esfuerzo respiratorio al inicio con presencia de actividad toraco-abdominal hacia el final del evento.
Hipopnea: Al menos 30% de reducción de amplitud de la señal flujo aéreo por un mínimo de 10 segundos asociado a un arousal (microdespertar) o a caída de la saturación de oxígeno mayor o igual al 3%. Es posible usar el umbral de desaturación de 4% como alternativa. Puede clasificarse en obstructiva o central de acuerdo a la señal de pletismografía por inductancia, la presencia de limitación al flujo en la señal de presión nasal o presión esofágica.
Esfuerzo respiratorio asociado a microdespertar (ERAM o RERA por sus siglas en inglés): Secuencia de respiraciones con incremento de esfuerzo, ya sea medido por presión esofágica o estimado por aplanamiento de la curva inspiratoria de flujo por presión durante al menos 10 segundos finalizando en un microdespertar. El evento no debe cumplir los criterios de hipopnea.
Para la estadificación de etapas de sueño y definición de microdespertares se sugiere revisar el manual de la American Academy of Sleep Medicine (AASM)130.
Una vez realizado el registro polisomnográfico, se procederá a la revisión manual del estudio por parte de un profesional calificado siguiendo la siguiente sistemática120.
– Revisión de la hoja de petición del estudio así como antecedentes personales del paciente, hábitos de sueño y medicación habitual.
– Comprobación de la calidad y la validez del registro, familiarizándose con las distintas fases de sueño del paciente.
– Codificación manual de las fases de sueño y de microdespertares.
– Codificación de eventos respiratorios.
– Codificación de movimientos de piernas.
– Creación de informe final con interpretación de los resultados.
Indicaciones de la polisomnografía
– Diagnóstico de SAHOS en pacientes con sospecha clínica130, 133, 134 (Recomendación A)
– En pacientes con estudio domiciliario no concluyente o técnicamente inadecuado. (Recomendación A)95, 117,132,133,135.
– En casos de comorbilidades tales como enfermedad cardiorrespiratoria, debilidad muscular potencial debido a enfermedad neuromuscular, hipoventilación en vigilia o sospecha de hipoventilación en sueño, uso crónico de opioides, historia de ACV o insomnio severo se recomienda la PSG130, 132, 134. (Recomendación B)
– PSG inicialmente negativa y persistencia de la sospecha clínica130, 133, 134. (Recomendación C)
Criterios de diagnóstico y de severidad
El índice de apneas e hipopneas (IAH) se define como la suma de apneas, hipopneas por hora de sueño. Un IAH menor a 5 ev/h es considerado normal en adultos. El diagnóstico de SAHOS se realiza en base al hallazgo de un IAH ≥ 5 ev/hora de sueño, asociado a un cuadro clínico compatible y/o comorbilidades95, 99, 118. El predominio del tipo de eventos (obstructivos o centrales) deberá ser consignado.
La severidad de la enfermedad se ha determinado clásicamente según el IAH, tal como se consigna en la Tabla 6118. Este índice se debe interpretar en el contexto de cada paciente ya que las comorbilidades y el compromiso clínico pueden imprimir diferentes connotaciones de severidad. Adicionalmente se deberán tener en cuenta otros indicadores respiratorios, como aquellos determinantes del nivel de oxigenación durante el sueño, que se correlacionan con mayor riesgo cardiovascular y especialmente en sujetos con síndrome de superposición con EPOC y/o clínica de hipoventilación nocturna136, 137.
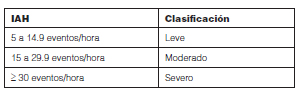
Es importante también evaluar la diferencia entre el IAH en decúbito supino y no supino para detectar SAHOS posicional y debe describirse la posición más desfavorable.
b) Poligrafía Respiratoria - Nivel 3
Estos equipos deben ser capaces de registrar como mínimo los siguientes parámetros: flujo aéreo por presión nasal, esfuerzo respiratorio y oximetría (Evidencia A)133. De acuerdo a la necesidad se pueden incorporar: flujo aéreo por termistores, sensor de posición corporal, sensor de ronquidos, electrocardiografía y tiempo de tránsito de pulso133, 138.
Una prueba diagnóstica válida debe tener un tiempo total de registro interpretable de al menos 4 horas, libre de artificios en los canales de flujo, esfuerzo respiratorio y oximetría (Evidencia C)133.
La evidencia disponible muestra que la PR realizada en el domicilio del paciente es comparable a la PSG realizada en el laboratorio de sueño para el diagnóstico del SAHOS del adulto en pacientes con sospecha clínica. (Evidencia A)133, 138-141.
La interpretación de los métodos simplificados deberá realizarse por expertos en presencia de comorbilidades tales como:
– Enfermedades cardiopulmonares significativas
– Enfermedades neuromusculares
– Historia de accidente cerebrovascular
– Uso crónico de opiáceos
Estos procedimientos carecen de utilidad para el diagnóstico de otra patología del sueño concomitante (parasomnias, desórdenes de movimientos durante el sueño, insomnio).
El análisis de los trazados deberá ser realizado manualmente por un profesional entrenado y con experiencia en el manejo de trastornos respiratorios del sueño y en el análisis de polisomnografía, en el contexto de una adecuada y específica evaluación clínica (Evidencia C)95, 109, 142.
No se recomienda la toma de decisiones terapéuticas basadas en el análisis automático del trazado efectuado por el programa del equipo, dado que estos son menos exactos que el análisis manual (Evidencia B)109, 142, 143.
c) Oximetría de pulso - Nivel 4
Un registro de oximetría anormal y sugestiva de SAHOS en un paciente adulto sintomático, en manos de un médico con entrenamiento, puede ser útil para decidir tratamiento ante la sospecha clínica de SAHOS del adulto, en situaciones en las que no se disponga de estudios de mayor complejidad (Evidencia C)144-146.
Los oxímetros deben trabajar con un tiempo de promediación de la señal de SO2 de 3 segundos o menos y una capacidad de memoria interna de por lo menos 12 horas147. Deberán estar provistos de un programa de análisis de los datos obtenidos, que posibilite su visualización y edición manual del registro143, 147, 148. (Evidencia C).
No se recomienda la utilización de la oximetría como método único para la evaluación diagnóstica de pacientes con sospecha clínica de SAHOS, ya que una oximetría normal no descarta SAHOS (Evidencia A)148.
Los análisis automáticos provistos por numerosos dispositivos disponibles deben ser en todos los casos evaluados y eventualmente editados por un profesional médico experimentado (Evidencia C)149, 150.
Se define una oximetría sugestiva de SAHOS del adulto en el contexto clínico adecuado a un patrón en diente de sierra y un IDO3 ≥ 15ev/h, compatible con SAHOS moderado a severo (Evidencia C)146, 151.
B) Tratamiento
a) Dispositivos de presión positiva (DPP)
1. Presión positiva continua en la vía aérea
La aplicación de presión positiva continua en la vía aérea (CPAP) durante el sueño es el tratamiento de elección para el SAHOS y su eficacia es superior a la de otras terapias (Recomendación A)109, 152-154. Ha demostrado ser eficaz para suprimir los eventos respiratorios, corregir las desaturaciones y los ronquidos, mejorar la calidad del sueño, la somnolencia diurna, la calidad de vida y el deterioro cognitivo109,152-154. Estudios publicados demuestran, con distintos niveles de evidencia, que el uso de CPAP reduce el riesgo de accidentes de tránsito155, de eventos cardiovasculares fatales y no fatales28, de hipertensión arterial156, de determinadas arritmias157, de accidentes cerebrovasculares60 y la mortalidad relacionada al SAHOS66 (Recomendación A).
El tratamiento con CPAP reduce los gastos relacionados a salud en los pacientes con SAHOS (Evidencia B)158, 159. Por tal motivo, por ello estas guías exhortan a los diferentes eslabones de la cadena de responsabilidades en salud pública y privada, a mejorar las estrategias de cobertura y acceso al tratamiento en la población de riesgo
Tienen indicación de tratamiento con CPAP aquellos pacientes con:
– SAHOS de grado moderado – severo (IAH ≥ 15 eventos/hora) (Recomendación A)109, 135, 160, 161.
– SAHOS leve (IAH entre 5 y 14.9 eventos/h) asociado a: somnolencia diurna excesiva y/o déficit cognitivo y/o a comorbilidades cardiovasculares, metabólicas y cerebrovasculares (Recomendación A)109, 135, 160, 161.
– En pacientes con SAHOS leve (IAH entre 5 y 14.9 eventos/h) asociado a marcada desaturación de oxígeno nocturno e índice de desaturaciones (IDO3) elevado, deberá considerarse la indicación de tratamiento con CPAP.
La indicación, ajuste y control del tratamiento debe estar a cargo de un equipo profesional entrenado en Medicina del Sueño135, 154.
Titulación de CPAP
Toda vez que se decida iniciar el tratamiento con CPAP en un paciente con SAHOS deberá titularse previamente la presión efectiva que elimine los eventos obstructivos95, 135, 154.
Como paso previo, independientemente del método de titulación utilizado, es fundamental educar, preparar y entrenar al paciente, lo que resulta determinante en gran medida de la futura tolerancia y cumplimiento del tratamiento162.
La titulación de CPAP puede realizarse en forma manual mediante monitoreo con PSG convencional, con protocolo de PSG de noche partida (split-night) o utilizando un dispositivo de CPAP autoajustable (APAP) validado95, 117, 135, 162, 163.
La titulación manual bajo polisomnografía es el método considerado «gold standard» en la medición exacta del nivel de presión efectiva de CPAP95, 117. Su desventaja es el costo económico y el tiempo que consume para su estudio y análisis117. Una alternativa es la realización de un estudio a noche partida (2 horas de PSG basal y 4 horas de PSG con titulación) que si bien podría resultar ventajosa en términos económicos, la combinación del procedimiento diagnóstico y la titulación en una sola noche podría representar un tiempo insuficiente para un adecuado diagnóstico basal y ajuste y adaptación al CPAP117.
Los equipos de APAP pueden ser utilizados para titular el nivel de presión efectiva, con resultados comparables a la titulación manual95, 117, 162-164. Esta modalidad resulta más costo-efectiva que el procedimiento manual guiado por PSG165. Las titulaciones con APAP pueden ser realizadas en el laboratorio de sueño bajo control con Polisomnografía o bien durante una o varias noches en el domicilio del paciente, sin supervisión ni monitoreo complementario (Recomendación A)117, 162-168.
Existen diferencias en el funcionamiento y rendimiento entre distintos modelos de APAP, deberá optarse por equipos debidamente validados (Recomendación A)169.
Para que este procedimiento de titulación sea considerado válido la fuga peri-máscara no debe superar los 0.4 litros/segundo durante más del 30% de la noche. Para determinar el valor de CPAP efectiva se deberá analizar tanto los valores de presión mediana y percentilo 90-95 como la morfología de la curva de presión de cada noche95, 117, 135, 162, 163.
No se recomienda la titulación con APAP en pacientes con comorbilidades relevantes, tales como insuficiencia cardiaca, enfermedad pulmonar significativa (EPOC) y otras causas de desaturación de oxígeno nocturna distintas del SAHOS (por ej. síndrome de hipoventilación y obesidad)95, 117, 163, 165. Los sujetos que no roncan (naturalmente o como resultado de una cirugía de paladar) y aquellos que presentan un síndrome de apneas centrales del sueño no son actualmente candidatos a ser titulados con equipos de APAP, aún bajo monitoreo polisomnográfico. (Recomendación A)95, 117, 163, 165.
Los estudios de titulación con APAP deben ser efectuados y analizados por un equipo profesional con entrenamiento en la disciplina95,117,163, 165.
Recomendaciones generales
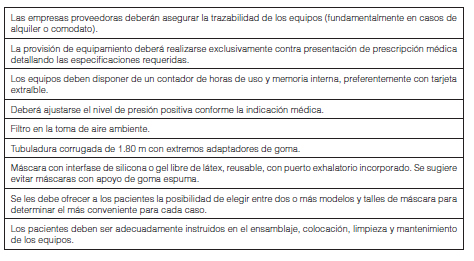
Los equipos de CPAP para tratamiento deberán disponer de memoria interna con registro de horas de uso, sistema compensador de fugas, filtros de aire ambiente y posibilidad de adaptar termo-humidificadores.
La elección de la interfase (máscaras nasales, buconasales o almohadillas nasales) deberá ser individualizada para cada caso, posibilitándole al paciente la elección de la máscara más apropiada entre distintos modelos.
Deberá asegurarse que no existan fugas significativas peri-máscara ni que se produzcan lesiones en el rostro por mala colocación o elección de un modelo inapropiado95, 117, 163.
El uso de termo-humidificadores puede mejorar la adherencia en aquellos que desarrollen síntomas nasales con el uso de CPAP (sequedad, congestión, irritación)170. No hay evidencia que demuestre que
su uso sistemático en poblaciones no seleccionadas de pacientes con SAHOS mejore la adherencia al tratamiento con CPAP. Por lo tanto deberán indicarse en casos seleccionados (Recomendación B)171,172.
Todos los que inicien tratamiento con CPAP deben ser controlados en forma sistemática y personalizada por personal entrenado en la implementación de tratamiento con dispositivos de presión positiva, monitoreando evolución clínica, cumplimiento objetivo de la terapia y desarrollo de complicaciones, fundamentalmente las primeras semanas de tratamiento95, 162, 163.
Dado que el patrón de uso de CPAP se establece en el primer mes de tratamiento173 y el grado de mejoría clínica es uno de los principales determinantes de la adherencia a largo plazo174, los controles clínicos deben ser estrechos al inicio de la terapia y luego del primer mes deberán ser trimestrales durante el primer año y semestrales partir del segundo, excepto que la evolución sugiera mayor frecuencia95.
Al momento de la prescripción de CPAP se recomienda implementar en cada paciente un programa de educación y entrenamiento, que podrá ser grupal o personalizado, con el objeto de instruirlo sobre el significado e implicancias de su enfermedad y los efectos del uso de CPAP175. Deberá incluir una sesión de prueba, ajuste y adaptación al equipo; correcta elección de la interfase; instrucción sobre limpieza y mantenimiento de los materiales y prevención de efectos adversos, que le permita familiarizarse con el tratamiento162.
En cada visita de control se deberá monitorear la indemnidad de los materiales, la aparición de eventos adversos y la evolución de los síntomas, a la vez que se reforzará la indicación y necesidad de continuar con la terapia. Adicionalmente y dado que ha sido demostrado que los pacientes sobreestiman el tiempo de uso176, se deberá medir el cumplimiento objetivo de la terapia registrado por cada equipo95, 117, 162, 163, 175. Los dispositivos además aportan información sobre la presencia de fuga del circuito y los índices de eventos respiratorios residuales.
Se le debe indicar al paciente que utilice el CPAP todo el tiempo que duerma y se considera como límite inferior de adecuado cumplimiento, un uso de al menos 4 horas por noche durante 5 o más noches por semana95,117,162,163,175.
En la tabla 7 se enumeran las características mínimas aceptables que debe cumplir el equipamiento de presión positiva provisto para el tratamiento.
2. CPAP auto-ajustable (APAP)
Los equipos de APAP son dispositivos que ajustan el nivel de presión de CPAP ante la aparición de ronquidos, reducción o detención del flujo aéreo y modificaciones en la impedancia o morfología de la onda de flujo inspiratorio. Ha sido demostrado que son efectivos para el tratamiento del SAHOS, como alternativa a las CPAP de presión fija, si bien faltan estudios comparativos evaluando resultados a largo plazo (Recomendación B)177-187.
La tecnología APAP, en comparación con CPAP, logra presiones medias en la vía aérea más bajas, aunque esta ventaja a menudo se ve contrabalanceada por presiones pico más altas177. La hipótesis de que el uso de APAP mejora la adherencia y el cumplimiento del tratamiento no ha sido aun suficientemente probada; en poblaciones no seleccionadas los datos de cumplimiento son similares o solo ligeramente mejores con APAP comparado con CPAP177, 188. No se han podido identificar diferencias en términos de mejoría de la somnolencia entre estas dos modalidades188, sin embargo, cuando fue evaluada la preferencia de cada paciente, la mayoría prefiere los APAP188.
Algunos trabajos sugieren que los pacientes que requieren elevadas presiones efectivas de CPAP (≥ 10 cmH2O) o que presentan mayor variabilidad de la misma, parecen ser los más beneficiados con esta tecnología184-187. En aquellos enfermos que expresan dificultades en la adherencia al CPAP, luego de una minuciosa evaluación de las causas potenciales, la utilización de equipos autoajustables podría mejorar el confort y la adherencia al tratamiento, aunque esto deberá ser fehacientemente corroborado184-187.
No ha sido evaluado suficientemente aun el comportamiento de estos equipos en pacientes con insuficiencia cardiaca congestiva, enfermedades pulmonares crónicas graves (EPOC), hipoventilación alveolar vinculada a obesidad, síndrome de apneas centrales del sueño y en aquellos sometidos previamente a cirugía de paladar95, 109, 160, 163.
Algunos autores indican que el uso de CPAP resulta superior al APAP en el control de determinados indicadores de comorbilidades cardiovasculares (variabilidad de la frecuencia cardíaca, desacople cardio-respiratorio e HTA) y metabólicas (resistencia a la insulina)189-191. De todos modos, se requiere investigación más robusta para clarificar estos aspectos, a la luz de las distintas tecnologías y algoritmos de funcionamiento de los APAP disponibles en la actualidad.
Las principales limitaciones de estos dispositivos se relacionan con el propio algoritmo de funcionamiento, con gran variabilidad entre los diferentes fabricantes y desempeño disímil en las pruebas de banco. En tal sentido, es preciso tener en cuenta que no todas las APAP funcionan del mismo modo, ni producen los mismos resultados. En un estudio reciente comparando 11 modelos distintos, todos los equipos se comportaron de manera diferente al ser sometidos a patrones simulados de respiración con trastornos de sueño en una prueba de banco, denotando grandes diferencias en la eficacia del tratamiento y la precisión de los datos del informe del dispositivo entre los modelos testeados169. Por tal motivo, se recomienda utilizar equipos debidamente validados, que modifiquen la presión en función de la medición de la onda de flujo inspiratorio (Recomendación B)95, 135, 162, 163, 169. Para ello disponen de un neumotacógrafo y un transductor de presión que registran la presión, el flujo, el volumen y las fugas.
3. Dispositivos de presión positiva binivelada
En pacientes con SAHOS sin comorbilidades ni hipercapnia diurna, el uso de presión positiva binivelada (PPBN) no es superior al del CPAP (en términos de adherencia, confort, seguridad y eficacia) a la vez que representa un costo muy superior192-195. Constituye una alternativa terapéutica en pacientes que requieran niveles de presión terapéutica muy elevados (tratamiento opcional) que les genere intolerancia o efectos adversos en vía aérea superior (VAS) y fundamentalmente cuando en la titulación de CPAP, a pesar de alcanzar 15 cmH2O de presión, persisten los eventos obstructivos (Recomendación D)192-196.
Estas guías recomiendan evaluar la eficacia de la PPBN en pacientes en los cuales el SAHOS se asocie con hipoventilación alveolar, enfermedades neuromusculares, EPOC con hipercapnia, patología restrictiva de caja torácica y obesidad/hipoventilación158,160,197.
4. Sistemas de alivio de presión espiratoria (APE)
Constituye una medida tendiente a incrementar el confort reduciendo la presión media en la vía aérea, que puede ser aplicada a pacientes con dificultades en la adaptación al tratamiento con CPAP. De todos modos, los resultados de un meta-análisis reciente demuestra que el uso de APE no incrementa la adherencia, ni tampoco mejora los síntomas del paciente188. Por lo tanto, no hay evidencia suficiente que sostenga la indicación sistemática de sistemas de APE.
5. Ventilación servo-asistida (VSA)
La ventilación servo-asistida (VSA) constituye una modalidad ventilatoria diseñada y orientada al tratamiento de pacientes que padecen apneas centrales, especialmente con respiración periódica de Cheyne Stokes y se ha demostrado su eficacia en la resolución de estos cuadros198, 199. De todos modos, los resultados de un ensayo clínico aleatorizado sobre tratamiento con VSA en pacientes con apneas predominantemente centrales e insuficiencia cardíaca con fracción de eyección del ventrículo izquierdo (FEy VI) ≤ 45%, indicaron una mayor tasa de mortalidad en el grupo tratado con VSA200. Las causas y/o mecanismos biológicos detrás de estos hallazgos no han sido identificados. Por lo tanto no se recomienda la indicación de VSA en pacientes con FEy VI ≤ 45% y trastorno respiratorio del sueño con predominio de apneas centrales201.
Adicionalmente, ha sido reportada la resolución de las apneas centrales que aparecen durante el tratamiento con CPAP (apneas emergentes con la presión positiva o “complejas”) con el uso de VSA202; sin embargo, un ensayo clínico aleatorizado de CPAP versus VSA en pacientes con apneas emergentes, si bien demostró mayor control de estos eventos, no encontró ningún beneficio en términos de adherencia al tratamiento o mejoría de la somnolencia y calidad de vida203. Por lo tanto, resulta insuficiente la evidencia que justifique el uso de VSA en este contexto.
6. Aplicación de telemedicina (TM) en el tratamiento del SAHOS
Nuevos dispositivos de CPAP en el mercado permiten transmitir información de las presiones terapéuticas, adherencia, fuga, IAH residual, saturación de oxígeno, etc. en forma inalámbrica a una “nube” informática (utilizando tecnología 2G, 3G, 4G, Bluetooth o WiFi) a través de la cual se puede acceder a estos resultados. El acceso instantáneo y cotidiano a esta información nos permite actuar de manera proactiva para resolver inconvenientes asociados al tratamiento (ej: fuga no intencional, IAH residual elevado, pocas horas terapéuticas de uso de CPAP, etc.) realizar la titulación de presión de CPAP y modificar los parámetros del dispositivo en forma remota.
El monitoreo mediante el software específico de los equipos de presión positiva ha demostrado generar información reproducible y confiable cuando se la compara con poligrafía respiratoria204.
Ha sido reportado que el seguimiento proactivo basado en TM de pacientes con SAHOS bajo CPAP, disminuye la tasa de abandono de la terapia205 y mejora la adherencia206 comparado con el seguimiento convencional. En cambio otros autores no han encontrado mejoría en la adherencia con el uso de TM, aunque reduce la carga de trabajo y los costos del seguimiento, tornándose más costo-efectivo207,208. Es necesario contar con mayor evidencia para determinar el rol de esta tecnología en la estrategia de mejorar la adherencia y disminuir las complicaciones asociadas al tratamiento con presión positiva en el SAHOS.
b) Dispositivos Intraorales (DIO)
Los dispositivos intraorales disminuyen la obstrucción en la VAS aumentando el espacio orofaríngeo, mediante la tracción hacia delante de la mandíbula y/o la lengua. Existen múltiples modelos de DIO, lo que hace difícil comparar su eficacia. La mayoría de los estudios incluyen dispositivos de avance mandibular (DAM) y en menor grado se han evaluado los dispositivos retenedores de lengua o los combinados. De todos modos no se ha podido determinar un único modelo ideal209-212.
Los DAM se fijan en el maxilar superior y adelantan la mandíbula, de esta forma aumentan el calibre de la vía aérea superior, ensanchan lateralmente el espacio palatofaringeo y estiran los músculos linguales, contrarrestando de esta manera la retro-posición de la lengua durante el sueño, a la vez que desplazan el hueso hioides hacia adelante, estabilizando así la epiglotis y el paladar blando211, 212.
Existen dispositivos en una pieza (monobloc) o en dos (duobloc) y de materiales diversos (acrílico es el más comúnmente utilizado) de avance regulable y otros fijos. Los de avance regulable presentan eficacia superior, menor tasa de complicaciones y mejor adherencia en comparación a los monobloc fijos95.
El IAH, la oxigenación durante el sueño y el índice de microdespertares mejoran usando DIO comparado con placebo; de todos modos el tratamiento con CPAP resulta más efectivo en la mejoría de estas variables209, 212-214. Tanto la CPAP como los DAM mejoran la somnolencia diurna en una medida similar209, 212-214. Ha sido reportado un efecto modesto del uso de DAM sobre la HTA de pacientes con SAHOS214.
Utilizar DAM es mejor que ningún tratamiento en pacientes que no toleran la CPAP y puede ser tan eficaz como CPAP en la enfermedad leve209, 212-214. Algunos trabajos indican que los DAM podrían ser mejor tolerados que la CPAP209, 214.
Los DIO Constituyen una alternativa terapéutica razonable en pacientes con ronquido simple y en no obesos con SAHOS leve; adicionalmente pueden ser de utilidad en sujetos con SAHOS moderado-severo que no toleren la CPAP o como alternativa para utilizar en viajes o post-operatorios de cirugía facial u otorrinolaringológica ORL95, 117, 210-212.
No hay evidencia suficiente que permita definir que parámetros predicen mejor respuesta a los DAM, de todos modos la video endoscopía durante sueño inducido (DISE: drug-induced sleep endoscopy) podría identificar sujetos en los que el avance mandibular revierta la obstrucción de la VAS210. Pacientes con cuadros más leves tienen mayores chances de responder a la terapia215.
Cuando se prescriba un DAM para tratamiento de un adulto con apnea de sueño, se recomienda que sea un dispositivo personalizado y que permita la titulación del avance efectivo, construido por ortodoncistas especializados214. Se recomienda la comprobación de su efectividad mediante estudios de sueño el seguimiento periódico por médicos y ortodoncistas entrenados en trastornos respiratorios del sueño214.
Un avance mandibular del 50% de la capacidad máxima es ampliamente utilizado como el avance efectivo mínimo para comenzar la terapia y existe un concepto generalizado de que a mayor avance mayor efectividad del tratamiento216. De todos modos, un meta-análisis reciente demostró que la magnitud del avance no influye en la tasa de éxito, evidenciándose una alta tasa de variabilidad inter-individual en la tasa de respuesta a estos tratamientos210.
Resulta por lo tanto primordial titular el grado de avance que resulta efectivo en cada paciente partiendo de protrusiones mínimas, para individualizar mejor la terapia, inducir una adaptación del sistema masticatorio y reducir la probabilidad de desarrollar efectos adversos por avances excesivos210.
Deberá explorarse la posibilidad de realizar el menor avance posible que resulte efectivo, para limitar los efectos secundarios que aparecen al traccionar hacia adelante la mandíbula, tensionando las fibras de los músculos elevadores de la mandíbula, el ligamento de la articulación témporo-mandibular (ATM) y los tejidos retrodiscales, lo que podría inducir la aparición de sensibilidad o dolor en la ATM210, 214. Se reconoce al desarrollo de trastornos témporo-mandibulares como la razón principal para interrumpir la terapia con DAM210, 214.
Un estudio reciente sugiere que determinados ejercicios de apertura mandibular permiten prevenir la aparición de complicaciones en la ATM en sujetos con SAHOS tratados con DAM217.
Los efectos adversos pueden limitar la aceptación y tolerancia al tratamiento con DAM. Los más importantes son molestias en la ATM ya descriptas y el incremento de la salivación. Adicionalmente, puede aparecer movimiento en las piezas dentarias que son sometidas a las fuerzas de tracción mandibular y cambios en la mordida212. Una protrusión mandibular excesiva aumenta el riesgo de aparición de estos eventos. Resulta además necesario verificar el buen estado dentario antes de indicar estos tratamientos y que el paciente sea seguido estrechamente por un ortodoncista entrenado212, 214.
Modernos dispositivos, provistos de un chip incorporado, permiten registrar en forma objetiva la tasa de uso de cada paciente218. Es preciso contar con mayor evidencia para determinar su aplicación sistemática.
c) Terapia Miofuncional
La terapia miofuncional orofacial (TMO) es una terapia no invasiva, simple, de bajo costo y de bajo riesgo que no reemplaza a la CPAP aunque puede complementar el tratamiento en las formas leves de la enfermedad o ser de utilidad en pacientes poco adherentes o que rechazan la presión positiva219. Consiste en un programa de entrenamiento utilizando ejercicios estandarizados de los grupos musculares de la vía aérea, fauces y del cuello que han mostrado reducir el IAH y mejorar los síntomas a corto y mediano plazo219
d) Tratamiento quirúrgico
La terapia quirúrgica incluye una variedad de procedimientos reconstructivos o de derivación de la VAS, a menudo dirigidos al sitio de obstrucción o, más comúnmente, mediante abordaje multinivel combinando diferentes intervenciones en etapas109.
La cirugía usualmente es considerada como terapia de segunda línea en el tratamiento del SAHOS, fundamentalmente como alternativa en pacientes que no toleran el tratamiento con CPAP o cuando estas terapias no alcanzan a eliminar las apneas109. También resulta útil en aquellos que no logran adherencia a estos dispositivos producto de obstrucción anatómica nasal (aumento del tamaño de cornetes, desviación de tabique, bloqueo nasal o hipertrofia amigdalina) como terapia conjunta con el CPAP o dispositivos de avance mandibular109, 220-222.
La cirugía es indicada solo de primera elección cuando existe una obstrucción fija de la vía aérea que ocasiona las apneas y se puede corregir quirúrgicamente (Ej., amigdalectomia), en cuyos casos puede cumplir un rol curativo109; aunque de todos modos en la mayoría de los pacientes se identifican múltiples niveles de obstrucción en la vía aérea222.
Las intervenciones dirigidas a acortar y endurecer el paladar blando o a reconstruir la vía aérea superior (reconstrucción mandíbulo-maxilar) disponen de limitada evidencia científica de calidad y se asocian a significativa morbilidad y por lo general, estos procedimientos no llegan a suprimir por completo el SAHOS221, 222.
Adicionalmente, no disponemos de factores predictores claros que nos permitan identificar que sujetos responderán favorablemente con estas terapias221.
Los pacientes deben ser correctamente evaluados para determinar si son candidatos a este tipo de tratamientos. Esta evaluación debe incluir un examen anatómico preciso para identificar posibles sitios de obstrucción y potenciales técnicas quirúrgicas para resolverlos. En tal sentido los estudios por imágenes aportan información relevante (Radiografía, Tomografía computada o Resonancia Nuclear Magnética), pero en los últimos años ha cobrado mayor trascendencia la exploración endoscópica de la VAS, tanto en vigilia como en sueño inducido farmacológicamente (DISE: drug-induced sleep endoscopy) que permite una mejor comprensión del patrón de colapso faríngeo, a tal punto que constituye una evaluación pre-quirúrgica rutinaria en estos enfermos. De todos modos hasta el momento no hay criterios unificados del plan anestésico a utilizar y de los criterios de evaluación de la vía aérea222, 223.
Se deben evaluar además las comorbilidades médicas, psicológicas o sociales que puedan afectar el resultado quirúrgico y explorar la predisposición del paciente a un tratamiento quirúrgico109, 222.
Las técnicas desarrolladas se clasifican en 3 categorías:
1. Cirugía derivativa
Traqueotomía. Fue el primer tratamiento quirúrgico propuesto para el SAHOS severo y actualmente constituye una opción en situaciones muy específicas. Puede utilizarse de manera transitoria o permanente en las siguientes situaciones:
– Pacientes que con obstrucción e hipoventilación severa (por ejemplo por obesidad mórbida) asociada a hipoxemia y/o hipercapnia que no mejoran con presión positiva en la vía aérea95, 222, 224.
– Deformidades faciales, no pasibles de tratamiento quirúrgico y en las que no pueda aplicarse CPAP95, 222, 224.
– Para protección de la vía aérea en pacientes neuromusculares, ACV, etc.95, 224.
2. Cirugía reductora de contenido
Cirugía Nasal. su rol principal en el manejo del SAHOS es como terapia correctora en caso de obstrucción nasal que dificulte la adherencia al CPAP225-228. Puede mejorar el IAH y la somnolencia diurna, pero muy difícilmente sea suficiente para resolver el síndrome, por lo que no constituye única opción terapéutica en pacientes con SAHOS226, 227. Puede contribuir a disminuir la presión efectiva del CPAP y mejorar la adherencia en algunos pacientes220, 225.
Uvulo-palato-faringo-plastia (UPFP). La evidencia publicada con esta técnica es insuficiente, con resultados dispares y diferencias en los criterios de selección de pacientes y técnica implementada222. Las complicaciones postoperatorias son frecuentes, incluyendo la falta de adherencia al CPAP cuando se utiliza en pacientes previamente sometidos a intervención quirúrgica229. Adicionalmente la mejoría del IAH es habitualmente parcial y puede desaparecer con el tiempo222. Por lo tanto no se recomienda como opción terapéutica en pacientes con SAHOS95, 109, 222, 228. Es de utilidad en pacientes roncadores simples, con evidencia de obstrucción orofaríngea única, disminuyendo la intensidad del ronquido230.
Uvuloplastía láser. No se recomienda ya que no ha demostrado efectos significativos en la severidad del SAHOS, ni en la calidad de vida109, 222, 231.
Radiofrecuencia de paladar blando. No existe bibliografía concluyente para su uso en SAHOS y su aplicación tendría lugar en casos cuidadosamente seleccionados222, 228.
Flat Uvulopalatino. No se recomienda como único tratamiento en el SAHOS. Puede ser efectivo en pacientes con ronquido simple cuidadosamente seleccionados232.
Implantes palatinos. El implante de fibras de polietileno no absorbible en paladar blando induce una respuesta fibrosa que genera mayor rigidez de esta estructura. Los resultados publicados no son concluyentes, serían de cierta utilidad en pacientes no obesos con SAHOS leve-moderado y colapso de vía aérea confinado a la región palatina222.
Amigalectomía. No se ha aclarado aún en que grado la hipertrofia amigdalina contribuye en la patogénesis del SAHOS en el adulto222. Al igual que la cirugía nasal, la tonsilectomía puede mejorar la adherencia al CPAP y reducir la presión terapéutica en sujetos que la padecen222, 228. La evidencia disponible sobre su aplicación como tratamiento único no es concluyente, aunque puede resultar efectiva en casos específicos, por lo que puede recomendarse como tratamiento primario del SAHOS leve-moderado solo en pacientes muy seleccionados, con hipertrofia amigdalina muy significativa y menores niveles de exceso de peso222, 228, 233.
Procedimientos quirúrgicos reductores de la base de la lengua: ablación por radiofrecuencia, glosectomía posterior de línea media, linguoplastía y tonsilectomía lingual. Estos procedimientos están destinados a reducir el tamaño de la lengua, aumentando el espacio retrolingual. Se realizan habitualmente como un componente del tratamiento quirúrgico multinivel combinando diferentes procedimientos y no se recomiendan como única intervención, dado que por sí solos rara vez resultan curativos222, 228.
Ablación por radiofrecuencia. Debe considerarse solo en pacientes no obesos o con obesidad leve con obstrucción retrolingual, que son intolerantes a otros tratamientos222, 228, 234.
Glosectomía posterior de línea media. Resección de tejido lingual mediante láser, radiofrecuencia o cirugía robótica. Escasa evidencia publicada con resultados dispares. Se combina con otros procedimientos en la cirugía multinivel222, 235.
Tonsilectomía lingual. Escasa evidencia publicada en adultos, insuficiente para generar una recomendación222.
3. Cirugías dilatadoras de la vía aérea
Procedimientos de reposicionamiento lingual. Tienen como objetivo ampliar el espacio aéreo hipofaríngeo adelantando la base de la lengua. No están indicados como tratamiento único, se efectúan generalmente en el marco de una intervención multinivel222, 229. Los procedimientos son la suspensión de la base de la lengua (anclaje lingual a la mandíbula mediante sutura); miotomía hioidea con suspensión (suspensión del hioides al cartílago tiroides o la mandíbula) y el avance del músculo geniogloso con osteotomía mandibular222, 229.
Cirugía de avance mandíbulo-maxilar. Está destinada a ensanchar la vía respiratoria a nivel retrogloso y retropalatal y algunos autores han reportado eficacia comparable al CPAP222. Tiene indicación en pacientes en los que fracasa la CPAP o que no la toleran o se niegan a su uso y particularmente en jóvenes con índice de masa corporal (IMC) bajo y/o con problemas craneofaciales evidentes pasibles de ser corregidos quirúrgicamente (hipoplasia mandíbulo-maxilar, retrognatia). Es una técnica compleja que requiere personal entrenado y en muchos casos debe realizarse de forma secuencial o combinarse con otros procedimientos (radiofrecuencia, avance de geniogloso o suspensión hioidea)222, 236, 237.
Distracción Osteogénica. Mediante este procedimiento se estimula el alargamiento del maxilar y los tejidos blandos circundantes. El hueso es osteotomizado y se implanta un dispositivo que, tras un periodo de latencia, se activa y genera avances de 1mm por día del maxilar, induciendo la neo-formación y cicatrización ósea. La indicación es en pacientes con SAHOS, fundamentalmente niños, con severas anomalías maxilo-faciales (micrognatia congénita) o hipoplasia hemi-facial238, 239.
Cirugía Multinivel. La evaluación radiológica y endoscópica de la VAS (DISE) demuestra que la obstrucción de la VAS en el SAHOS involucra múltiples sitios de colapso (nasal, retrogloso, retropalatal) en cerca del 90% de los pacientes222. El abordaje quirúrgico multinivel es actualmente el estándar para adultos que se presentan para cirugía de rescate después de un tratamiento conservador fallido, especialmente CPAP. Es preciso evaluar en detalle la anatomía de cada paciente para establecer la estrategia quirúrgica más adecuada222. Se recomienda la cirugía multinivel como un procedimiento de rescate después de la falla de CPAP, resultando más efectiva en menores de 60 años sin comorbilidades significativas y un IMC menor de 30222, 228.
Estimulación eléctrica de los músculos de la vía aérea superior (VAS).
Este método se basa en la estimulación eléctrica del nervio hipogloso, generalmente unilateral, mediante un electrodo implantado quirúrgicamente rodeando el nervio, conectado a un generador que, según el modelo, puede incorporar un sensor de esfuerzo ubicado entre las fibras de músculos intercostales. El sistema se activa solo durante las horas de sueño. La estimulación eléctrica del hipogloso genera como resultado una contracción de los músculos del piso de la boca, fundamentalmente el geniogloso y el genihioideo, aumentando así el espacio retrolingual y retropalatal221, 240, 241.
La activación de la unidad se produce un mes después de la cirugía, de modo tal de que se complete el proceso de cicatrización correspondiente. Se debe determinar el voltaje necesario de la estimulación durante un estudio polisomnográfico, a modo de titulación.
Un estudio randomizado multicéntrico, en sujetos con SAHOS moderado-severo, que no toleraron CPAP, con IMC ≤ 32, demostró una reducción del 68% en el IAH y mejoría sintomática con estimulación del hipogloso240. Un tercio de los pacientes puede manifestar molestias en la lengua o dolor transitorio relacionado con el procedimiento. Las principales limitaciones del método es que alrededor de un tercio de los pacientes no responden y el costo es significativamente más elevado que la terapia con CPAP. Resulta entonces necesario seleccionar apropiadamente los pacientes que sean candidatos a esta alternativa terapéutica, lo que involucra no solo estudios de sueño, sino también una valoración anatómica de la VAS (mediante radiología y/o endoscopía) descartando los sujetos con obesidad mórbida. Estaría recomendado en sujetos no obesos, con IAH entre 20 y 65 ev/h, que no presenten colapso concéntrico del paladar en la evaluación endoscópica (DISE) y que tengan amigdalectomía previa222. Resulta prudente de todos modos, evaluar previamente a un tratamiento de prueba con CPAP221.
Como condición previa deberá evaluarse exhaustivamente la tolerancia a la CPAP en cada paciente, por personal entrenado y durante un tiempo prudencial, extremando las medidas tendientes a mejorar la adherencia al tratamiento.
Se recomienda que los pacientes candidatos a estimulación eléctrica del hipogloso sean evaluados por un equipo multidisciplinario antes de decidir el implante.
e) Otras medidas
Descenso de peso
La obesidad se asocia a incremento del colapso de la vía aérea superior, aún en sujetos sin apneas del sueño, lo cual mejora sustancialmente con la reducción del peso242, 243. Se ha demostrado además una
mejoría del SAHOS con la reducción del peso corporal, sin embargo no se recomienda como única medida ya que sólo una minoría de pacientes logra bajar de peso y sostenerlo en el tiempo244, 245. Un meta-análisis reciente revela que los pacientes bajo tratamiento con CPAP tienden a incrementar significativamente el peso y el IMC246. Se recomienda el uso regular de terapias de pérdida de peso en conjunto con CPAP en todos los pacientes con sobrepeso y obesos con SAHOS247. Cuando está indicado el tratamiento con CPAP, este no debe ser retrasado a la espera del control del sobrepeso. Los pacientes obesos sometidos a cirugía bariátrica pueden revertir o mejorar significativamente el SAHOS, como consecuencia del descenso ponderal248, 249.
Tratamiento posicional
En la mayoría de los pacientes con SAHOS el IAH empeora en decúbito dorsal250. El SAHOS posicional se define como la presencia de un IAH en decúbito supino de por lo menos el doble que el IAH en decúbito lateral251. En pacientes con SAHOS se recomienda evitar dormir en decúbito dorsal, fundamentalmente si presentan SAHOS posicional252.
Los resultados de un meta-análisis que incluyó 3 ensayos clínicos de pacientes con SAHOS posicional sugiere que el uso de CPAP es superior a la terapia posicional para revertir la gravedad del cuadro de SAHOS y aumentar el nivel de saturación de oxígeno durante el sueño253. Técnicas sugeridas: utilización de pelotas de tenis/golf en la parte posterior de la ropa de dormir, almohadas especiales y elevar 30 grados la cabecera de la cama252, 254. Actualmente existen en el mercado diversos dispositivos vibratorios diseñados para reducir el tiempo en supino, sin embargo se requiere aun mayor validación científica255.
Fármacos y oxígeno
No se han hallado a la fecha medicamentos capaces de modificar la vía aérea superior o controlar la aparición de eventos obstructivos durante el sueño256.
Estas guías no recomiendan la indicación del oxígeno como único método terapéutico para el SAHOS. Constituye un método complementario en los casos en que persista la hipoxemia no asociada a hipercapnia257, 258.
Medidas higiénico-dietéticas
A los pacientes con SAHOS se les deberá indicar que se abstengan de fumar. Se recomendará además que se evite el consumo de alcohol y sedantes por la noche. Se deberá tratar la rinitis alérgica y cualquiera otra entidad que genere obstrucción nasal95, 117, 160.
Consideraciones finales
Nuevos hallazgos sobre los diferentes mecanismos fisiopatogénicos involucrados en la génesis del SAHOS han dado origen al concepto de “fenotipos del SAHOS”, que postula cuatro grandes categorías: factores anatómicos de la VAS que predisponen al colapso; respuesta muscular dilatadora insuficiente de la VAS que compensa el colapso en forma deficitaria; variaciones en el umbral de despertar y alteraciones en el circuito estímulo/respuesta (Loop Gain) del control ventilatorio. Una mejor caracterización de los mecanismos dominantes, permitiría en el futuro orientar el tratamiento que más beneficie a cada paciente259.
En todos los pacientes con SAHOS, independientemente de la severidad y del tratamiento finalmente sugerido, deben establecerse una serie de medidas generales que incluyen:
– Una adecuada higiene de sueño que garanticen una cantidad y calidad óptimas;
– Evitar el consumo de alcohol y tabaco;
– Suprimir fármacos con efecto relajante muscular y/o depresor respiratorio o bien con afectación de la estructura del sueño;
– La pérdida de peso en todos los pacientes con sobrepeso/obesidad, ya sea mediante tratamiento dietético y ejercicio, o bien, en los casos más extremos, con cirugía bariátrica y
– Tratamiento postural en casos de SAHOS posicional.
Se deberá efectuar un nuevo estudio de sueño cuando se produzca una modificación sustancial del peso (≥ 10-20% basal); si reaparecen o se agravan los síntomas (somnolencia); si no hay una mejoría clínica durante el tratamiento con CPAP nasal; si se desarrolla un evento agudo serio (coronario, cardiaco, cerebrovascular) o ante la sospecha de otros trastornos del sueño asociados95.
Cobertura económico/financiera del diagnóstico y tratamiento
Se recomienda la cobertura de los procedimientos diagnósticos necesarios en todo paciente con sospecha de SAHOS, así como también el tratamiento con CPAP en aquellos casos confirmados que cumplan con los criterios establecidos en este documento.
Ha sido expuesto el riesgo de padecer SAHOS, en términos de incremento de la morbi-mortalidad cardiovascular, metabólica, neurológica y cognitiva, con aumento en los costos de salud a largo plazo, que pueden ser potencialmente controlados con adecuado tratamiento.
Agradecimientos
El grupo de trabajo agradece a la Empresa Air Liquide por el soporte brindado para poder realizar las reuniones de consenso.
1. Nogueira F, Nigro C, Cambursano H, Borsini E, Silio J, Avila J. Practical guidelines for the diagnosis and treatment of obstructive sleep apnea syndrome. Medicina (Buenos Aires). 2013; 73(4): 349-62.
2. Young T, Palta M, Dempsey J, Skatrud J, Weber S, Badr S. The occurrence of sleep-disordered breathing among middle-aged adults. The New England journal of medicine. 1993; 328(17): 1230-5.
3. Duran J, Esnaola S, Rubio R, Iztueta A. Obstructive sleep apnea-hypopnea and related clinical features in a population-based sample of subjects aged 30 to 70 yr. American journal of respiratory and critical care medicine. 2001; 163(3 Pt 1): 685-9.
4. Peppard PE, Young T, Palta M, Dempsey J, Skatrud J. Longitudinal study of moderate weight change and sleep-disordered breathing. Jama. 2000; 284(23): 3015-21.
5. Barvaux VA, Aubert G, Rodenstein DO. Weight loss as a treatment for obstructive sleep apnoea. Sleep medicine reviews. 2000; 4(5): 435-52.
6. Newman AB, Foster G, Givelber R, Nieto FJ, Redline S, Young T. Progression and regression of sleep-disordered breathing with changes in weight: the Sleep Heart Health Study. Archives of internal medicine. 2005; 165(20): 2408-13.
7. Bixler EO, Vgontzas AN, Ten Have T, Tyson K, Kales A. Effects of age on sleep apnea in men: I. Prevalence and severity. American journal of respiratory and critical care medicine. 1998; 157(1): 144-8.
8. Young T, Shahar E, Nieto FJ, Redline S, Newman AB, Gottlieb DJ, et al. Predictors of sleep-disordered breathing in community-dwelling adults: the Sleep Heart Health Study. Archives of internal medicine. 2002; 162(8): 893-900.
9. Launois SH, Pepin JL, Levy P. Sleep apnea in the elderly: a specific entity? Sleep medicine reviews. 2007; 11(2): 87-97.
10. Shahar E, Redline S, Young T, Boland LL, Baldwin CM, Nieto FJ, et al. Hormone replacement therapy and sleep-disordered breathing. American journal of respiratory and critical care medicine. 2003; 167(9): 1186-92.
11. Cistulli PA, Richards GN, Palmisano RG, Unger G, Berthon-Jones M, Sullivan CE. Influence of maxillary constriction on nasal resistance and sleep apnea severity in patients with Marfan’s syndrome. Chest. 1996; 110(5): 1184-8.
12. Grunstein RR, Sullivan CE. Sleep apnea and hypothyroidism: mechanisms and management. Am J Med. 1988; 85(6): 775-9.
13. Redline S, Tishler PV, Tosteson TD, Williamson J, Kump K, Browner I, et al. The familial aggregation of obstructive sleep apnea. American journal of respiratory and critical care medicine. 1995; 151(3 Pt 1): 682-7.
14. Redline S, Tishler PV. The genetics of sleep apnea. Sleep medicine reviews. 2000; 4(6): 583-602.
15. Wetter DW, Young TB, Bidwell TR, Badr MS, Palta M. Smoking as a risk factor for sleep-disordered breathing. Archives of internal medicine. 1994; 154(19): 2219-24.
16. Peppard PE, Austin D, Brown RL. Association of alcohol consumption and sleep disordered breathing in men and women. Journal of clinical sleep medicine: JCSM: official publication of the American Academy of Sleep Medicine. 2007; 3(3): 265-70.
17. Yaggi HK, Strohl KP. Adult obstructive sleep apnea/hypopnea syndrome: definitions, risk factors, and pathogenesis. Clinics in chest medicine. 2010; 31(2): 179-86.
18. Young T, Peppard PE, Gottlieb DJ. Epidemiology of obstructive sleep apnea: a population health perspective. American journal of respiratory and critical care medicine. 2002; 165(9): 1217-39.
19. Jonas DE, Amick HR, Feltner C, Weber RP, Arvanitis M, Stine A, et al. Screening for Obstructive Sleep Apnea in Adults: Evidence Report and Systematic Review for the US Preventive Services Task Force. Jama. 2017; 317(4): 415-33.
20. Peppard PE, Young T, Barnet JH, Palta M, Hagen EW, Hla KM. Increased prevalence of sleep-disordered breathing in adults. American journal of epidemiology. 2013; 177(9): 1006-14.
21. Redline S, Sotres-Alvarez D, Loredo J, Hall M, Patel SR, Ramos A, et al. Sleep-disordered breathing in Hispanic/Latino individuals of diverse backgrounds. The Hispanic Community Health Study/Study of Latinos. American journal of respiratory and critical care medicine. 2014; 189(3): 335-44.
22. Simpson L, Hillman DR, Cooper MN, Ward KL, Hunter M, Cullen S, et al. High prevalence of undiagnosed obstructive sleep apnoea in the general population and methods for screening for representative controls. Sleep & breathing = Schlaf & Atmung. 2013; 17(3): 967-73.
23. Heinzer R, Vat S, Marques-Vidal P, Marti-Soler H, Andries D, Tobback N, et al. Prevalence of sleep-disordered breathing in the general population: the HypnoLaus study. The Lancet Respiratory medicine. 2015; 3(4): 310-8.
24. Arnardottir ES, Bjornsdottir E, Olafsdottir KA, Benediktsdottir B, Gislason T. Obstructive sleep apnoea in the general population: highly prevalent but minimal symptoms. The European respiratory journal. 2016; 47(1): 194-202.
25. Franklin KA, Lindberg E. Obstructive sleep apnea is a common disorder in the population-a review on the epidemiology of sleep apnea. J Thorac Dis. 2015; 7(8): 1311-22.
26. Tufik S, Santos-Silva R, Taddei JA, Bittencourt LR. Obstructive sleep apnea syndrome in the Sao Paulo Epidemiologic Sleep Study. Sleep medicine. 2010; 11(5): 441-6.
27. Borsini E, Nogueira F, Nigro C. Apnea-hypopnea index in sleep studies and the risk of over-simplification. Sleep science. 2018; 11(1): 45-8.
28. Marin JM, Carrizo SJ, Vicente E, Agusti AG. Long-term cardiovascular outcomes in men with obstructive sleep apnoea-hypopnoea with or without treatment with continuous positive airway pressure: an observational study. Lancet (London, England). 2005; 365(9464): 1046-53.
29. Levy P, Ryan S, Oldenburg O, Parati G. Sleep apnoea and the heart. European respiratory review : an official journal of the European Respiratory Society. 2013; 22(129): 333-52.
30. Bradley TD, Floras JS. Obstructive sleep apnoea and its cardiovascular consequences. Lancet (London, England). 2009; 373(9657): 82-93.
31. Javaheri S, Barbe F, Campos-Rodriguez F, Dempsey JA, Khayat R, Javaheri S, et al. Sleep Apnea: Types, Mechanisms, and Clinical Cardiovascular Consequences. Journal of the American College of Cardiology. 2017; 69(7): 841-58.
32. Young T, Peppard P, Palta M, Hla KM, Finn L, Morgan B, et al. Population-based study of sleep-disordered breathing as a risk factor for hypertension. Archives of internal medicine. 1997; 157(15): 1746-52.
33. Peppard PE, Young T, Palta M, Skatrud J. Prospective study of the association between sleep-disordered breathing and hypertension. The New England journal of medicine. 2000; 342(19): 1378-84.
34. Mancia G, Fagard R, Narkiewicz K, Redon J, Zanchetti A, Bohm M, et al. 2013 ESH/ESC Guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). Journal of hypertension. 2013; 31(7): 1281-357.
35. Martinez-Garcia MA, Galiano-Blancart R, Roman-Sanchez P, Soler-Cataluna JJ, Cabero-Salt L, Salcedo-Maiques E. Continuous positive airway pressure treatment in sleep apnea prevents new vascular events after ischemic stroke. Chest. 2005; 128(4): 2123-9.
36. Nieto FJ, Young TB, Lind BK, Shahar E, Samet JM, Redline S, et al. Association of sleep-disordered breathing, sleep apnea, and hypertension in a large community-based study. Sleep Heart Health Study. Jama. 2000; 283(14): 1829-36.
37. Pedrosa RP, Drager LF, Gonzaga CC, Sousa MG, de Paula LK, Amaro AC, et al. Obstructive sleep apnea: the most common secondary cause of hypertension associated with resistant hypertension. Hypertension. 2011; 58(5): 811-7.
38. Martinez-Garcia MA, Gomez-Aldaravi R, Gil-Martinez T, Soler-Cataluna JJ, Bernacer-Alpera B, Roman-Sanchez P. [Sleep-disordered breathing in patients with difficult-to-control hypertension]. Archivos de bronconeumologia. 2006; 42(1): 14-20.
39. Martinez-Garcia MA, Capote F, Campos-Rodriguez F, Lloberes P, Diaz de Atauri MJ, Somoza M, et al. Effect of CPAP on blood pressure in patients with obstructive sleep apnea and resistant hypertension: the HIPARCO randomized clinical trial. Jama. 2013; 310(22): 2407-15.
40. Lutsey PL, McClelland RL, Duprez D, Shea S, Shahar E, Nagayoshi M, et al. Objectively measured sleep characteristics and prevalence of coronary artery calcification: the Multi-Ethnic Study of Atherosclerosis Sleep study. Thorax. 2015; 70(9): 880-7.
41. Mehra R, Benjamin EJ, Shahar E, Gottlieb DJ, Nawabit R, Kirchner HL, et al. Association of nocturnal arrhythmias with sleep-disordered breathing: The Sleep Heart Health Study. American journal of respiratory and critical care medicine. 2006; 173(8): 910-6.
42. Mehra R, Stone KL, Varosy PD, Hoffman AR, Marcus GM, Blackwell T, et al. Nocturnal Arrhythmias across a spectrum of obstructive and central sleep-disordered breathing in older men: outcomes of sleep disorders in older men (MrOS sleep) study. Archives of internal medicine. 2009; 169(12): 1147-55.
43. Marti Almor J, Felez Flor M, Balcells E, Cladellas M, Broquetas J, Bruguera J. [Prevalence of obstructive sleep apnea syndrome in patients with sick sinus syndrome]. Rev Esp Cardiol. 2006; 59(1): 28-32.
44. Garrigue S, Pepin JL, Defaye P, Murgatroyd F, Poezevara Y, Clementy J, et al. High prevalence of sleep apnea syndrome in patients with long-term pacing: the European Multicenter Polysomnographic Study. Circulation. 2007; 115(13): 1703-9.
45. Patel N, Donahue C, Shenoy A, Patel A, El-Sherif N. Obstructive sleep apnea and arrhythmia: A systemic review. Int J Cardiol. 2017; 228: 967-70.
46. Kanagala R, Murali NS, Friedman PA, Ammash NM, Gersh BJ, Ballman KV, et al. Obstructive sleep apnea and the recurrence of atrial fibrillation. Circulation. 2003; 107(20): 2589-94.
47. Somers VK, White DP, Amin R, Abraham WT, Costa F, Culebras A, et al. Sleep apnea and cardiovascular disease: an American Heart Association/American College of Cardiology Foundation Scientific Statement from the American Heart Association Council for High Blood Pressure Research Professional Education Committee, Council on Clinical Cardiology, Stroke Council, and Council on Cardiovascular Nursing. Journal of the American College of Cardiology. 2008; 52(8): 686-717.
48. Grau N, Bazan V, Kallouchi M, Rodriguez D, Estirado C, Corral MI, et al. Long-term Impact of Continuous Positive Airway Pressure Therapy on Arrhythmia and Heart Rate Variability in Patients With Sleep Apnea. Archivos de bronconeumologia. 2016; 52(1): 17-23.
49. Gami AS, Howard DE, Olson EJ, Somers VK. Day-night pattern of sudden death in obstructive sleep apnea. The New England journal of medicine. 2005; 352(12): 1206-14.
50. Gami AS, Olson EJ, Shen WK, Wright RS, Ballman KV, Hodge DO, et al. Obstructive sleep apnea and the risk of sudden cardiac death: a longitudinal study of 10,701 adults. Journal of the American College of Cardiology. 2013; 62(7): 610-6.
51. Javaheri S, Parker TJ, Liming JD, Corbett WS, Nishiyama H, Wexler L, et al. Sleep apnea in 81 ambulatory male patients with stable heart failure. Types and their prevalences, consequences, and presentations. Circulation. 1998; 97(21): 2154-9.
52. Sin DD, Fitzgerald F, Parker JD, Newton G, Floras JS, Bradley TD. Risk factors for central and obstructive sleep apnea in 450 men and women with congestive heart failure. American journal of respiratory and critical care medicine. 1999; 160(4): 1101-6.
53. Chan J, Sanderson J, Chan W, Lai C, Choy D, Ho A, et al. Prevalence of sleep-disordered breathing in diastolic heart failure. Chest. 1997; 111(6): 1488-93.
54. Gottlieb DJ, Yenokyan G, Newman AB, O’Connor GT, Punjabi NM, Quan SF, et al. Prospective study of obstructive sleep apnea and incident coronary heart disease and heart failure: the sleep heart health study. Circulation. 2010; 122(4): 352-60.
55. Yaggi HK, Concato J, Kernan WN, Lichtman JH, Brass LM, Mohsenin V. Obstructive sleep apnea as a risk factor for stroke and death. The New England journal of medicine. 2005; 353(19): 2034-41.
56. Dyken ME, Im KB. Obstructive sleep apnea and stroke. Chest. 2009; 136(6): 1668-77.
57. Arzt M, Young T, Finn L, Skatrud JB, Bradley TD. Association of sleep-disordered breathing and the occurrence of stroke. American journal of respiratory and critical care medicine. 2005; 172(11): 1447-51.
58. Bassetti CL, Milanova M, Gugger M. Sleep-disordered breathing and acute ischemic stroke: diagnosis, risk factors, treatment, evolution, and long-term clinical outcome. Stroke. 2006; 37(4): 967-72.
59. Elwood P, Hack M, Pickering J, Hughes J, Gallacher J. Sleep disturbance, stroke, and heart disease events: evidence from the Caerphilly cohort. Journal of epidemiology and community health. 2006; 60(1): 69-73.
60. Kim Y, Koo YS, Lee HY, Lee SY. Can Continuous Positive Airway Pressure Reduce the Risk of Stroke in Obstructive Sleep Apnea Patients? A Systematic Review and Meta-Analysis. PloS one. 2016; 11(1): e0146317.
61. McEvoy RD, Antic NA, Heeley E, Luo Y, Ou Q, Zhang X, et al. CPAP for Prevention of Cardiovascular Events in Obstructive Sleep Apnea. The New England journal of medicine. 2016; 375(10): 919-31.
62. Johnson KG, Johnson DC. Frequency of sleep apnea in stroke and TIA patients: a meta-analysis. Journal of clinical sleep medicine : JCSM : official publication of the American Academy of Sleep Medicine. 2010; 6(2): 131-7.
63. Campos-Rodriguez F, Martinez-Garcia MA, de la Cruz-Moron I, Almeida-Gonzalez C, Catalan-Serra P, Montserrat JM. Cardiovascular mortality in women with obstructive sleep apnea with or without continuous positive airway pressure treatment: a cohort study. Annals of internal medicine. 2012; 156(2): 115-22.
64. Martinez-Garcia MA, Campos-Rodriguez F, Catalan-Serra P, Soler-Cataluna JJ, Almeida-Gonzalez C, De la Cruz Moron I, et al. Cardiovascular mortality in obstructive sleep apnea in the elderly: role of long-term continuous positive airway pressure treatment: a prospective observational study. American journal of respiratory and critical care medicine. 2012; 186(9): 909-16.
65. Ge X, Han F, Huang Y, Zhang Y, Yang T, Bai C, et al. Is obstructive sleep apnea associated with cardiovascular and all-cause mortality? PloS one. 2013; 8(7): e69432.
66. Young T, Finn L, Peppard PE, Szklo-Coxe M, Austin D, Nieto FJ, et al. Sleep disordered breathing and mortality: eighteen-year follow-up of the Wisconsin sleep cohort. Sleep. 2008; 31(8): 1071-8.
67. Wallace DM, Ramos AR, Rundek T. Sleep disorders and stroke. International journal of stroke : official journal of the International Stroke Society. 2012; 7(3): 231-42.
68. Chakhtoura M, Azar ST. Continuous positive airway pressure and type 2 diabetes mellitus. Diabetes & metabolic syndrome. 2012; 6(3): 176-9.
69. Feng Y, Zhang Z, Dong ZZ. Effects of continuous positive airway pressure therapy on glycaemic control, insulin sensitivity and body mass index in patients with obstructive sleep apnoea and type 2 diabetes: a systematic review and meta-analysis. NPJ primary care respiratory medicine. 2015; 25: 15005.
70. Coughlin SR, Mawdsley L, Mugarza JA, Calverley PM, Wilding JP. Obstructive sleep apnoea is independently associated with an increased prevalence of metabolic syndrome. European heart journal. 2004; 25(9): 735-41.
71. Meslier N, Gagnadoux F, Giraud P, Person C, Ouksel H, Urban T, et al. Impaired glucose-insulin metabolism in males with obstructive sleep apnoea syndrome. The European respiratory journal. 2003; 22(1): 156-60.
72. Xu S, Wan Y, Xu M, Ming J, Xing Y, An F, et al. The association between obstructive sleep apnea and metabolic syndrome: a systematic review and meta-analysis. BMC pulmonary medicine. 2015; 15: 105.
73. Nieto FJ, Peppard PE, Young TB. Sleep disordered breathing and metabolic syndrome. WMJ : official publication of the State Medical Society of Wisconsin. 2009; 108(5): 263-5.
74. Qian Y, Xu H, Wang Y, Yi H, Guan J, Yin S. Obstructive sleep apnea predicts risk of metabolic syndrome independently of obesity: a meta-analysis. Archives of medical science : AMS. 2016; 12(5): 1077-87.
75. Salord N, Gasa M, Mayos M, Fortuna-Gutierrez AM, Montserrat JM, Sanchez-de-la-Torre M, et al. Impact of OSA on biological markers in morbid obesity and metabolic syndrome. Journal of clinical sleep medicine : JCSM : official publication of the American Academy of Sleep Medicine. 2014; 10(3): 263-70.
76. Rajan P, Greenberg H. Obstructive sleep apnea as a risk factor for type 2 diabetes mellitus. Nature and science of sleep. 2015; 7: 113-25.
77. Pamidi S, Tasali E. Obstructive sleep apnea and type 2 diabetes: is there a link? Frontiers in neurology. 2012; 3: 126.
78. Punjabi NM, Shahar E, Redline S, Gottlieb DJ, Givelber R, Resnick HE. Sleep-disordered breathing, glucose intolerance, and insulin resistance: the Sleep Heart Health Study. American journal of epidemiology. 2004; 160(6): 521-30.
79. Reichmuth KJ, Austin D, Skatrud JB, Young T. Association of sleep apnea and type II diabetes: a population-based study. American journal of respiratory and critical care medicine. 2005; 172(12): 1590-5.
80. Marshall NS, Wong KK, Phillips CL, Liu PY, Knuiman MW, Grunstein RR. Is sleep apnea an independent risk factor for prevalent and incident diabetes in the Busselton Health Study? Journal of clinical sleep medicine : JCSM : official publication of the American Academy of Sleep Medicine. 2009; 5(1): 15-20.
81. Foster GD, Sanders MH, Millman R, Zammit G, Borradaile KE, Newman AB, et al. Obstructive sleep apnea among obese patients with type 2 diabetes. Diabetes care. 2009; 32(6): 1017-9.
82. Resnick HE, Redline S, Shahar E, Gilpin A, Newman A, Walter R, et al. Diabetes and sleep disturbances: findings from the Sleep Heart Health Study. Diabetes care. 2003; 26(3): 702-9.
83. Babu AR, Herdegen J, Fogelfeld L, Shott S, Mazzone T. Type 2 diabetes, glycemic control, and continuous positive airway pressure in obstructive sleep apnea. Archives of internal medicine. 2005; 165(4): 447-52.
84. Shpirer I, Rapoport MJ, Stav D, Elizur A. Normal and elevated HbA1C levels correlate with severity of hypoxemia in patients with obstructive sleep apnea and decrease following CPAP treatment. Sleep & breathing = Schlaf & Atmung. 2012; 16(2): 461-6.
85. Dewan NA, Nieto FJ, Somers VK. Intermittent hypoxemia and OSA: implications for comorbidities. Chest. 2015; 147(1): 266-74.
86. Baker C, Hurley R, Taber K. Update on Obstructive Sleep Apnea: Implications for Neuropsychiatry. J Neuropsychiatry Clin Neurosci. 2016; 28(3): 154-9.
87. Gagnon K, Baril AA, Gagnon JF, Fortin M, Decary A, Lafond C, et al. Cognitive impairment in obstructive sleep apnea. Pathologie-biologie. 2014; 62(5): 233-40.
88. Olaithe M, Bucks RS. Executive dysfunction in OSA before and after treatment: a meta-analysis. Sleep. 2013; 36(9): 1297- 305.
89. Stranks EK, Crowe SF. The Cognitive Effects of Obstructive Sleep Apnea: An Updated Meta-analysis. Archives of clinical neuropsychology : the official journal of the National Academy of Neuropsychologists. 2016; 31(2): 186-93.
90. Daurat A, Sarhane M, Tiberge M. [Obstructive sleep apnea syndrome and cognition: A review]. Neurophysiol Clin. 2016; 46(3): 201-15.
91. Leng Y, McEvoy CT, Allen IE, Yaffe K. Association of Sleep-Disordered Breathing With Cognitive Function and Risk of Cognitive Impairment: A Systematic Review and Meta-analysis. JAMA neurology. 2017; 74(10): 1237-45.
92. Antic NA, Catcheside P, Buchan C, Hensley M, Naughton MT, Rowland S, et al. The effect of CPAP in normalizing daytime sleepiness, quality of life, and neurocognitive function in patients with moderate to severe OSA. Sleep. 2011; 34(1): 111-9.
93. Kushida CA, Nichols DA, Holmes TH, Quan SF, Walsh JK, Gottlieb DJ, et al. Effects of continuous positive airway pressure on neurocognitive function in obstructive sleep apnea patients: The Apnea Positive Pressure Long-term Efficacy Study (APPLES). Sleep. 2012; 35(12): 1593-602.
94. Canessa N, Castronovo V, Cappa SF, Aloia MS, Marelli S, Falini A, et al. Obstructive sleep apnea: brain structural changes and neurocognitive function before and after treatment. American journal of respiratory and critical care medicine. 2011; 183(10): 1419-26.
95. Sueño GEd. Consenso nacional sobre el síndrome de apneas-hipopneas del sueño. Archivos de bronconeumologia. 2005; 41(S4): 3-110.
96. Connor J, Whitlock G, Norton R, Jackson R. The role of driver sleepiness in car crashes: a systematic review of epidemiological studies. Accident; analysis and prevention. 2001; 33(1): 31-41.
97. Hartenbaum N, Collop N, Rosen IM, Phillips B, George CF, Rowley JA, et al. Sleep apnea and commercial motor vehicle operators: Statement from the joint task force of the American College of Chest Physicians, the American College of Occupational and Environmental Medicine, and the National Sleep Foundation. Chest. 2006; 130(3): 902-5.
98. Garbarino S, Guglielmi O, Sanna A, Mancardi GL, Magnavita N. Risk of Occupational Accidents in Workers with Obstructive Sleep Apnea: Systematic Review and Meta-analysis. Sleep. 2016; 39(6): 1211-8.
99. Management of obstructive sleep apnoea/hypopnoea syndrome in adults. Scottish Intercollegiate Guidelines network. A national clinical guideline British Thoracic Society. 2003; En http://www.sign.ac.uk/pdf/sign73.pdf.; consultado el 03/12/17.
100. Strohl KP, Brown DB, Collop N, George C, Grunstein R, Han F, et al. An official American Thoracic Society Clinical Practice Guideline: sleep apnea, sleepiness, and driving risk in noncommercial drivers. An update of a 1994 Statement. American journal of respiratory and critical care medicine. 2013; 187(11): 1259-66.
101. Weaver JM. Increased anesthetic risk for patients with obesity and obstructive sleep apnea. Anesth Prog. 2004; 51(3): 75.
102. Bolden N, Smith CE, Auckley D, Makarski J, Avula R. Perioperative complications during use of an obstructive sleep apnea protocol following surgery and anesthesia. Anesthesia and analgesia. 2007; 105(6): 1869-70.
103. Mickelson SA. Preoperative and postoperative management of obstructive sleep apnea patients. Otolaryngol Clin North Am. 2007; 40(4): 877-89.
104. Kaw R, Michota F, Jaffer A, Ghamande S, Auckley D, Golish J. Unrecognized sleep apnea in the surgical patient: implications for the perioperative setting. Chest. 2006; 129(1): 198-205.
105. Mokhlesi B, Hovda MD, Vekhter B, Arora VM, Chung F, Meltzer DO. Sleep-disordered breathing and postoperative outcomes after elective surgery: analysis of the nationwide inpatient sample. Chest. 2013; 144(3): 903-14.
106. Chung F, Memtsoudis SG, Ramachandran SK, Nagappa M, Opperer M, Cozowicz C, et al. Society of Anesthesia and Sleep Medicine Guidelines on Preoperative Screening and Assessment of Adult Patients With Obstructive Sleep Apnea. Anesthesia and analgesia. 2016; 123(2): 452-73.
107. Fouladpour N, Jesudoss R, Bolden N, Shaman Z, Auckley D. Perioperative Complications in Obstructive Sleep Apnea Patients Undergoing Surgery: A Review of the Legal Literature. Anesthesia and analgesia. 2016; 122(1): 145-51.
108. Chung F, Subramanyam R, Liao P, Sasaki E, Shapiro C, Sun Y. High STOP-Bang score indicates a high probability of obstructive sleep apnoea. British journal of anaesthesia. 2012; 108(5): 768-75.
109. Epstein LJ, Kristo D, Strollo PJ, Jr., Friedman N, Malhotra A, Patil SP, et al. Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults. Journal of clinical sleep medicine : JCSM : official publication of the American Academy of Sleep Medicine. 2009; 5(3): 263-76.
110. Lam T, Singh M, Yadollahi A, Chung F. Is Perioperative Fluid and Salt Balance a Contributing Factor in Postoperative Worsening of Obstructive Sleep Apnea? Anesthesia and analgesia. 2016; 122(5): 1335-9.
111. Chung F, Liao P, Elsaid H, Shapiro CM, Kang W. Factors associated with postoperative exacerbation of sleep-disordered breathing. Anesthesiology. 2014; 120(2): 299-311.
112. Practice guidelines for the perioperative management of patients with obstructive sleep apnea: an updated report by the American Society of Anesthesiologists Task Force on Perioperative Management of patients with obstructive sleep apnea. Anesthesiology. 2014; 120(2): 268-86.
113. Schlosshan D, Elliott MW. Sleep . 3: Clinical presentation and diagnosis of the obstructive sleep apnoea hypopnoea syndrome. Thorax. 2004; 59(4): 347-52.
114. Stradling JR, Crosby JH. Predictors and prevalence of obstructive sleep apnoea and snoring in 1001 middle aged men. Thorax. 1991; 46(2): 85-90.
115. Rowley JA, Aboussouan LS, Badr MS. The use of clinical prediction formulas in the evaluation of obstructive sleep apnea. Sleep. 2000; 23(7): 929-38.
116. Harding SM. Prediction formulae for sleep-disordered breathing. Current opinion in pulmonary medicine. 2001; 7(6): 381-5.
117. Lloberes P, Duran-Cantolla J, Martinez-Garcia MA, Marin JM, Ferrer A, Corral J, et al. Diagnosis and treatment of sleep apnea-hypopnea syndrome. Spanish Society of Pulmonology and Thoracic Surgery. Archivos de bronconeumologia. 2011; 47(3): 143-56.
118. Sleep-related breathing disorders in adults: recommendations for syndrome definition and measurement techniques in clinical research. The Report of an American Academy of Sleep Medicine Task Force. Sleep. 1999; 22(5): 667-89.
119. Berg S, Haight JS, Yap V, Hoffstein V, Cole P. Comparison of direct and indirect measurements of respiratory airflow: implications for hypopneas. Sleep. 1997; 20(1): 60-4.
120. Thurnheer R, Xie X, Bloch KE. Accuracy of nasal cannula pressure recordings for assessment of ventilation during sleep. American journal of respiratory and critical care medicine. 2001; 164(10 Pt 1): 1914-9.
121. Bloch KE, Li Y, Sackner MA, Russi EW. Breathing pattern during sleep disruptive snoring. The European respiratory journal. 1997; 10(3): 576-86.
122. Boudewyns A, Willemen M, Wagemans M, De Cock W, Van de Heyning P, De Backer W. Assessment of respiratory effort by means of strain gauges and esophageal pressure swings: a comparative study. Sleep. 1997; 20(2): 168-70.
123. Elliott MW. Non-invasive ventilation during sleep: time to define new tools in the systematic evaluation of the technique. Thorax. 2011; 66(1): 82-4.
124. Rabec C, Rodenstein D, Leger P, Rouault S, Perrin C, Gonzalez-Bermejo J. Ventilator modes and settings during non-invasive ventilation: effects on respiratory events and implications for their identification. Thorax. 2011; 66(2): 170-8.
125. Gonzalez-Bermejo J, Perrin C, Janssens JP, Pepin JL, Mroue G, Leger P, et al. Proposal for a systematic analysis of polygraphy or polysomnography for identifying and scoring abnormal events occurring during non-invasive ventilation. Thorax. 2012; 67(6): 546-52.
126. AASM. Revised Standards for Accreditation Overview. https://aasmorg/resources/pdf/accred/standards-overview-june-2016pdf. 2016.
127. Palanca Sanchéz I BIF, Puertas Cuesta FJ, Elola Somoza J, Bernal Sobrino JL, Paniagua Caparrós JL. Unidad del sueño: estándares y recomendaciones. Ministerio de Sanidad, Política Social e Igualdad. http://wwwmsces/organizacion/sns/planCalidadSNS/docs/EERR/EyR_UASpdf. 2011.
128. Pevernagie D. European guidelines for the accreditation of Sleep Medicine Centres. Journal of sleep research. 2006; 15(2): 231-8.
129. SEPAR. ACREDITACIONES UNIDADES DE SUEÑO. https://wwwsepares/node/26. 2018.
130. Berry RB, Brooks R, Gamaldo C, Harding SM, Lloyd RM, Quan SF, et al. AASM Scoring Manual Updates for 2017 (Version 2.4). Journal of clinical sleep medicine : JCSM : official publication of the American Academy of Sleep Medicine.13(5): 665-6.
131. Ruehland WR, O’Donoghue FJ, Pierce RJ, Thornton AT, Singh P, Copland JM, et al. The 2007 AASM recommendations for EEG electrode placement in polysomnography: impact on sleep and cortical arousal scoring. Sleep. 2011; 34(1): 73-81.
132. Kushida CA, Littner MR, Morgenthaler T, Alessi CA, Bailey D, Coleman J, Jr., et al. Practice parameters for the indications for polysomnography and related procedures: an update for 2005. Sleep. 2005; 28(4): 499-521.
133. Kapur VK, Auckley DH, Chowdhuri S, Kuhlmann DC, Mehra R, Ramar K, et al. Clinical Practice Guideline for Diagnostic Testing for Adult Obstructive Sleep Apnea: An American Academy of Sleep Medicine Clinical Practice Guideline. Journal of clinical sleep medicine : JCSM : official publication of the American Academy of Sleep Medicine. 2017; 13(3): 479-504.
134. Morante Velez F OCE. Manual de procedimientos en trastornos respiratorios del sueño. Barcelona: Novartis; 2010.
135. Kushida CA, Littner MR, Hirshkowitz M, Morgenthaler TI, Alessi CA, Bailey D, et al. Practice parameters for the use of continuous and bilevel positive airway pressure devices to treat adult patients with sleep-related breathing disorders. Sleep. 2006; 29(3): 375-80.
136. Ernst G, Bosio M, Salvado A, Dibur E, Nigro C, Borsini E. Difference between apnea-hypopnea index (AHI) and oxygen desaturation index (ODI): proportional increase associated with degree of obesity. Sleep & breathing = Schlaf & Atmung. 2016; 20(4): 1175-83.
137. Ling IT, James AL, Hillman DR. Interrelationships between body mass, oxygen desaturation, and apnea-hypopnea indices in a sleep clinic population. Sleep. 2012; 35(1): 89-96.
138. Mulgrew AT, Fox N, Ayas NT, Ryan CF. Diagnosis and initial management of obstructive sleep apnea without polysomnography: a randomized validation study. Annals of internal medicine. 2007; 146(3): 157-66.
139. Flemons WW, Littner MR, Rowley JA, Gay P, Anderson WM, Hudgel DW, et al. Home diagnosis of sleep apnea: a systematic review of the literature. An evidence review cosponsored by the American Academy of Sleep Medicine, the American College of Chest Physicians, and the American Thoracic Society. Chest. 2003; 124(4): 1543-79.
140. Pepperell JC, Davies RJ, Stradling JR. Sleep studies for sleep apnoea. Physiological measurement. 2002; 23(2): R39-74.
141. El Shayeb M, Topfer LA, Stafinski T, Pawluk L, Menon D. Diagnostic accuracy of level 3 portable sleep tests versus level 1 polysomnography for sleep-disordered breathing: a systematic review and meta-analysis. CMAJ : Canadian Medical Association journal = journal de l’Association medicale canadienne. 2014; 186(1): E25-51.
142. Ferber R, Millman R, Coppola M, Fleetham J, Murray CF, Iber C, et al. Portable recording in the assessment of obstructive sleep apnea. ASDA standards of practice. Sleep. 1994; 17(4): 378-92.
143. Swedish Council on Health Technology A. SBU Systematic Reviews. Obstructive Sleep Apnoea Syndrome: A Systematic Literature Review. Stockholm: Swedish Council on Health Technology Assessment (SBU) Copyright (c) 2007 by the Swedish Council on Health Technology Assessment. 2007.
144. Antic NA, Buchan C, Esterman A, Hensley M, Naughton MT, Rowland S, et al. A randomized controlled trial of nurse-led care for symptomatic moderate-severe obstructive sleep apnea. American journal of respiratory and critical care medicine. 2009; 179(6): 501-8.
145. Nigro CA, Dibur E, Rhodius E. Accuracy of the clinical parameters and oximetry to initiate CPAP in patients with suspected obstructive sleep apnea. Sleep & breathing = Schlaf & Atmung. 2012; 16(4): 1073-9.
146. Oeverland B, Skatvedt O, Kvaerner KJ, Akre H. Pulseoximetry: sufficient to diagnose severe sleep apnea. Sleep medicine. 2002; 3(2): 133-8.
147. Davies RJ, Belt PJ, Roberts SJ, Ali NJ, Stradling JR. Arterial blood pressure responses to graded transient arousal from sleep in normal humans. Journal of applied physiology (Bethesda, Md : 1985). 1993; 74(3): 1123-30.
148. Chapman S, Robinson G, Stradling J, West S, Wrightson J. Oxford Handbook of Respiratory Medicine. Third ed. Oxford, UK: Oxford University Press; 2014.
149. Nigro CA, Aimaretti S, Gonzalez S, Rhodius E. Validation of the WristOx 3100 oximeter for the diagnosis of sleep apnea/ hypopnea syndrome. Sleep & breathing = Schlaf & Atmung. 2009; 13(2): 127-36.
150. Chiner E, Signes-Costa J, Arriero JM, Marco J, Fuentes I, Sergado A. Nocturnal oximetry for the diagnosis of the sleep apnoea hypopnoea syndrome: a method to reduce the number of polysomnographies? Thorax. 1999; 54(11): 968-71.
151. Zafar S, Ayappa I, Norman RG, Krieger AC, Walsleben JA, Rapoport DM. Choice of oximeter affects apnea-hypopnea index. Chest. 2005; 127(1): 80-8.
152. Giles TL, Lasserson TJ, Smith BH, White J, Wright J, Cates CJ. Continuous positive airways pressure for obstructive sleep apnoea in adults. The Cochrane database of systematic reviews. 2006(3): Cd001106.
153. Weaver TE, Chasens ER. Continuous positive airway pressure treatment for sleep apnea in older adults. Sleep medicine reviews. 2007; 11(2): 99-111.
154. Gay P, Weaver T, Loube D, Iber C. Evaluation of positive airway pressure treatment for sleep related breathing disorders in adults. Sleep. 2006; 29(3): 381-401.
155. Barbe F, Sunyer J, de la Pena A, Pericas J, Mayoralas LR, Anto JM, et al. Effect of continuous positive airway pressure on the risk of road accidents in sleep apnea patients. Respiration; international review of thoracic diseases. 2007; 74(1): 44-9.
156. Fava C, Dorigoni S, Dalle Vedove F, Danese E, Montagnana M, Guidi GC, et al. Effect of CPAP on blood pressure in patients with OSA/hypopnea a systematic review and meta-analysis. Chest. 2014; 145(4): 762-71.
157. Abe H, Takahashi M, Yaegashi H, Eda S, Tsunemoto H, Kamikozawa M, et al. Efficacy of continuous positive airway pressure on arrhythmias in obstructive sleep apnea patients. Heart and vessels. 2010; 25(1): 63-9.
158. Ayas NT, FitzGerald JM, Fleetham JA, White DP, Schulzer M, Ryan CF, et al. Cost-effectiveness of continuous positive airway pressure therapy for moderate to severe obstructive sleep apnea/hypopnea. Archives of internal medicine. 2006; 166(9): 977-84.
159. Pelletier-Fleury N, Meslier N, Gagnadoux F, Person C, Rakotonanahary D, Ouksel H, et al. Economic arguments for the immediate management of moderate-to-severe obstructive sleep apnoea syndrome. The European respiratory journal. 2004; 23(1): 53-60.
160. Fleetham J, Ayas N, Bradley D, Ferguson K, Fitzpatrick M, George C, et al. Canadian Thoracic Society guidelines: diagnosis and treatment of sleep disordered breathing in adults. Canadian respiratory journal. 2006; 13(7): 387-92.
161. Fleetham J, Ayas N, Bradley D, Fitzpatrick M, Oliver TK, Morrison D, et al. Canadian Thoracic Society 2011 guideline update: diagnosis and treatment of sleep disordered breathing. Canadian respiratory journal. 2011; 18(1): 25-47.
162. Gonzalez Mangado N, Troncoso Acevedo MF, Gomez Garcia T. Home ventilation therapy in obstructive sleep apnea-hypopnea syndrome. Archivos de bronconeumologia. 2014; 50(12): 528-34.
163. Morgenthaler TI, Aurora RN, Brown T, Zak R, Alessi C, Boehlecke B, et al. Practice parameters for the use of autotitrating continuous positive airway pressure devices for titrating pressures and treating adult patients with obstructive sleep apnea syndrome: an update for 2007. An American Academy of Sleep Medicine report. Sleep. 2008; 31(1): 141-7.
164. Masa JF, Jimenez A, Duran J, Capote F, Monasterio C, Mayos M, et al. Alternative methods of titrating continuous positive airway pressure: a large multicenter study. American journal of respiratory and critical care medicine. 2004; 170(11): 1218-24.
165. McArdle N, Singh B, Murphy M, Gain KR, Maguire C, Mutch S, et al. Continuous positive airway pressure titration for obstructive sleep apnoea: automatic versus manual titration. Thorax. 2010; 65(7): 606-11.
166. Nogueira F, Grandval S, Micci P. Auto-CPAP Titration at Home in Patients With Sleep Apnea: 1, 3, or 6 Nights? . Chest. 2010; 138(4).
167. West SD, Jones DR, Stradling JR. Comparison of three ways to determine and deliver pressure during nasal CPAP therapy for obstructive sleep apnoea. Thorax. 2006; 61(3): 226-31.
168. Series F. Accuracy of an unattended home CPAP titration in the treatment of obstructive sleep apnea. American journal of respiratory and critical care medicine. 2000; 162(1): 94-7.
169. Zhu K, Roisman G, Aouf S, Escourrou P. All APAPs Are Not Equivalent for the Treatment of Sleep Disordered Breathing: A Bench Evaluation of Eleven Commercially Available Devices. Journal of clinical sleep medicine : JCSM : official publication of the American Academy of Sleep Medicine. 2015; 11(7): 725-34.
170. Soudorn C, Muntham D, Reutrakul S, Chirakalwasan N. Effect of Heated Humidification on CPAP Therapy Adherence in Subjects With Obstructive Sleep Apnea With Nasopharyngeal Symptoms. Respiratory care. 2016; 61(9): 1151-9.
171. Martins De Araujo MT, Vieira SB, Vasquez EC, Fleury B. Heated humidification or face mask to prevent upper airway dryness during continuous positive airway pressure therapy. Chest. 2000; 117(1): 142-7.
172. Galetke W, Nothofer E, Priegnitz C, Anduleit N, Randerath W. Effect of a Heated Breathing Tube on Efficacy, Adherence and Side Effects during Continuous Positive Airway Pressure Therapy in Obstructive Sleep Apnea. Respiration; international review of thoracic diseases. 2016; 91(1): 18-25.
173. Budhiraja R, Parthasarathy S, Drake CL, Roth T, Sharief I, Budhiraja P, et al. Early CPAP use identifies subsequent adherence to CPAP therapy. Sleep. 2007; 30(3): 320-4.
174. Meslier N, Lebrun T, Grillier-Lanoir V, Rolland N, Henderick C, Sailly JC, et al. A French survey of 3,225 patients treated with CPAP for obstructive sleep apnoea: benefits, tolerance, compliance and quality of life. The European respiratory journal. 1998; 12(1): 185-92.
175. Haniffa M, Lasserson TJ, Smith I. Interventions to improve compliance with continuous positive airway pressure for obstructive sleep apnoea. The Cochrane database of systematic reviews. 2004(4): Cd003531.
176. Kribbs NB, Pack AI, Kline LR, Smith PL, Schwartz AR, Schubert NM, et al. Objective measurement of patterns of nasal CPAP use by patients with obstructive sleep apnea. The American review of respiratory disease. 1993; 147(4): 887-95.
177. Hertegonne K, Bauters F. The value of auto-adjustable CPAP devices in pressure titration and treatment of patients with obstructive sleep apnea syndrome. Sleep medicine reviews. 2010; 14(2): 115-9.
178. Berry RB, Parish JM, Hartse KM. The use of auto-titrating continuous positive airway pressure for treatment of adult obstructive sleep apnea. An American Academy of Sleep Medicine review. Sleep. 2002; 25(2): 148-73.
179. Mulgrew AT, Cheema R, Fleetham J, Ryan CF, Ayas NT. Efficacy and patient satisfaction with autoadjusting CPAP with variable expiratory pressure vs standard CPAP: a two-night randomized crossover trial. Sleep & breathing = Schlaf & Atmung. 2007; 11(1): 31-7.
180. Ayas NT, Patel SR, Malhotra A, Schulzer M, Malhotra M, Jung D, et al. Auto-titrating versus standard continuous positive airway pressure for the treatment of obstructive sleep apnea: results of a meta-analysis. Sleep. 2004; 27(2): 249-53.
181. Aloia MS, Stanchina M, Arnedt JT, Malhotra A, Millman RP. Treatment adherence and outcomes in flexible vs standard continuous positive airway pressure therapy. Chest. 2005; 127(6): 2085-93.
182. Marrone O, Resta O, Salvaggio A, Giliberti T, Stefano A, Insalaco G. Preference for fixed or automatic CPAP in patients with obstructive sleep apnea syndrome. Sleep medicine. 2004; 5(3): 247-51.
183. Nussbaumer Y, Bloch KE, Genser T, Thurnheer R. Equivalence of autoadjusted and constant continuous positive airway pressure in home treatment of sleep apnea. Chest. 2006; 129(3): 638-43.
184. Noseda A, Kempenaers C, Kerkhofs M, Braun S, Linkowski P, Jann E. Constant vs auto-continuous positive airway pressure in patients with sleep apnea hypopnea syndrome and a high variability in pressure requirement. Chest. 2004; 126(1): 31-7.
185. Vennelle M, White S, Riha RL, Mackay TW, Engleman HM, Douglas NJ. Randomized controlled trial of variable-pressure versus fixed-pressure continuous positive airway pressure (CPAP) treatment for patients with obstructive sleep apnea/ hypopnea syndrome (OSAHS). Sleep. 2010; 33(2): 267-71.
186. Hukins C. Comparative study of autotitrating and fixed-pressure CPAP in the home: a randomized, single-blind crossover trial. Sleep. 2004; 27(8): 1512-7.
187. Massie CA, McArdle N, Hart RW, Schmidt-Nowara WW, Lankford A, Hudgel DW, et al. Comparison between automatic and fixed positive airway pressure therapy in the home. American journal of respiratory and critical care medicine. 2003; 167(1): 20-3.
188. Smith I, Lasserson TJ. Pressure modification for improving usage of continuous positive airway pressure machines in adults with obstructive sleep apnoea. The Cochrane database of systematic reviews. 2009(4): CD003531.
189. Karasulu L, Epozturk PO, Sokucu SN, Dalar L, Altin S. Improving Heart rate variability in sleep apnea patients: differences in treatment with auto-titrating positive airway pressure (APAP) versus conventional CPAP. Lung. 2010; 188(4): 315-20.
190. Patruno V, Aiolfi S, Costantino G, Murgia R, Selmi C, Malliani A, et al. Fixed and autoadjusting continuous positive airway pressure treatments are not similar in reducing cardiovascular risk factors in patients with obstructive sleep apnea. Chest. 2007; 131(5): 1393-9.
191. Patruno V, Tobaldini E, Bianchi AM, Mendez MO, Coletti O, Costantino G, et al. Acute effects of autoadjusting and fixed continuous positive airway pressure treatments on cardiorespiratory coupling in obese patients with obstructive sleep apnea. European journal of internal medicine. 2014; 25(2): 164-8.
192. Gay PC, Herold DL, Olson EJ. A randomized, double-blind clinical trial comparing continuous positive airway pressure with a novel bilevel pressure system for treatment of obstructive sleep apnea syndrome. Sleep. 2003; 26(7): 864-9.
193. Piper AJ, Wang D, Yee BJ, Barnes DJ, Grunstein RR. Randomised trial of CPAP vs bilevel support in the treatment of obesity hypoventilation syndrome without severe nocturnal desaturation. Thorax. 2008; 63(5): 395-401.
194. Reeves-Hoche MK, Hudgel DW, Meck R, Witteman R, Ross A, Zwillich CW. Continuous versus bilevel positive airway pressure for obstructive sleep apnea. American journal of respiratory and critical care medicine. 1995; 151(2 Pt 1): 443-9.
195. Kakkar RK, Berry RB. Positive airway pressure treatment for obstructive sleep apnea. Chest. 2007; 132(3): 1057-72.
196. Resta O, Guido P, Picca V, Sabato R, Rizzi M, Scarpelli F, et al. Prescription of nCPAP and nBIPAP in obstructive sleep apnoea syndrome: Italian experience in 105 subjects. A prospective two centre study. Respir Med. 1998; 92(6): 820-7.
197. Banerjee D, Yee BJ, Piper AJ, Zwillich CW, Grunstein RR. Obesity hypoventilation syndrome: hypoxemia during continuous positive airway pressure. Chest. 2007; 131(6): 1678-84.
198. Birner C, Series F, Lewis K, Benjamin A, Wunderlich S, Escourrou P, et al. Effects of auto-servo ventilation on patients with sleep-disordered breathing, stable systolic heart failure and concomitant diastolic dysfunction: subanalysis of a randomized controlled trial. Respiration; international review of thoracic diseases. 2014; 87(1): 54-62.
199. Kasai T, Kasagi S, Maeno K, Dohi T, Kawana F, Kato M, et al. Adaptive servo-ventilation in cardiac function and neurohormonal status in patients with heart failure and central sleep apnea nonresponsive to continuous positive airway pressure. JACC Heart Fail. 2013; 1(1): 58-63.
200. Cowie MR, Woehrle H, Wegscheider K, Angermann C, d’Ortho MP, Erdmann E, et al. Adaptive Servo-Ventilation for Central Sleep Apnea in Systolic Heart Failure. The New England journal of medicine. 2015; 373(12): 1095-105.
201. Aurora RN, Bista SR, Casey KR, Chowdhuri S, Kristo DA, Mallea JM, et al. Updated Adaptive Servo-Ventilation Recommendations for the 2012 AASM Guideline: “The Treatment of Central Sleep Apnea Syndromes in Adults: Practice Parameters with an Evidence-Based Literature Review and Meta-Analyses”. Journal of clinical sleep medicine : JCSM : official publication of the American Academy of Sleep Medicine. 2016; 12(5): 757-61.
202. Morgenthaler TI, Gay PC, Gordon N, Brown LK. Adaptive servoventilation versus noninvasive positive pressure ventilation for central, mixed, and complex sleep apnea syndromes. Sleep. 2007; 30(4): 468-75.
203. Morgenthaler TI, Kuzniar TJ, Wolfe LF, Willes L, McLain WC, 3rd, Goldberg R. The complex sleep apnea resolution study: a prospective randomized controlled trial of continuous positive airway pressure versus adaptive servoventilation therapy. Sleep. 2014; 37(5): 927-34.
204. Fernandez Alvarez R, Rabec C, Rubinos Cuadrado G, Cascon Hernandez JA, Rodriguez P, Georges M, et al. Monitoring Noninvasive Ventilation in Patients with Obesity Hypoventilation Syndrome: Comparison between Ventilator Built-in Software and Respiratory Polygraphy. Respiration; international review of thoracic diseases. 2017; 93(3): 162-9.
205. Woehrle H, Ficker JH, Graml A, Fietze I, Young P, Teschler H, et al. Telemedicine-based proactive patient management during positive airway pressure therapy: Impact on therapy termination rate. Somnologie (Berl). 2017; 21(2): 121-7.
206. Fox N, Hirsch-Allen AJ, Goodfellow E, Wenner J, Fleetham J, Ryan CF, et al. The impact of a telemedicine monitoring system on positive airway pressure adherence in patients with obstructive sleep apnea: a randomized controlled trial. Sleep. 2012; 35(4): 477-81.
207. Turino C, de Batlle J, Woehrle H, Mayoral A, Castro-Grattoni AL, Gomez S, et al. Management of continuous positive airway pressure treatment compliance using telemonitoring in obstructive sleep apnoea. The European respiratory journal. 2017; 49(2).
208. Munafo D, Hevener W, Crocker M, Willes L, Sridasome S, Muhsin M. A telehealth program for CPAP adherence reduces labor and yields similar adherence and efficacy when compared to standard of care. Sleep & breathing = Schlaf & Atmung. 2016; 20(2): 777-85.
209. Sharples LD, Clutterbuck-James AL, Glover MJ, Bennett MS, Chadwick R, Pittman MA, et al. Meta-analysis of randomised controlled trials of oral mandibular advancement devices and continuous positive airway pressure for obstructive sleep apnoea-hypopnoea. Sleep medicine reviews. 2016; 27: 108-24.
210. Bartolucci ML, Bortolotti F, Raffaelli E, D’Anto V, Michelotti A, Alessandri Bonetti G. The effectiveness of different mandibular advancement amounts in OSA patients: a systematic review and meta-regression analysis. Sleep & breathing = Schlaf & Atmung. 2016; 20(3): 911-9.
211. Freedman N. Treatment of obstructive sleep apnea syndrome. Clinics in chest medicine. 2010; 31(2): 187-201.
212. Marklund M. Update on Oral Appliance Therapy for OSA. Curr Sleep Med Rep. 2017; 3(3): 143-51.
213. Cammaroto G, Galletti C, Galletti F, Galletti B, Galletti C, Gay-Escoda C. Mandibular advancement devices vs nasal-continuous positive airway pressure in the treatment of obstructive sleep apnoea. Systematic review and meta-analysis. Med Oral Patol Oral Cir Bucal. 2017; 22(4): e417-e24.
214. Ramar K, Dort LC, Katz SG, Lettieri CJ, Harrod CG, Thomas SM, et al. Clinical Practice Guideline for the Treatment of Obstructive Sleep Apnea and Snoring with Oral Appliance Therapy: An Update for 2015. Journal of clinical sleep medicine: JCSM: official publication of the American Academy of Sleep Medicine. 2015; 11(7): 773-827.
215. Marklund M, Carlberg B, Forsgren L, Olsson T, Stenlund H, Franklin KA. Oral Appliance Therapy in Patients With Daytime Sleepiness and Snoring or Mild to Moderate Sleep Apnea: A Randomized Clinical Trial. JAMA internal medicine. 2015; 175(8): 1278-85.
216. Ferguson KA, Cartwright R, Rogers R, Schmidt-Nowara W. Oral appliances for snoring and obstructive sleep apnea: a review. Sleep. 2006; 29(2): 244-62.
217. Ishiyama H, Inukai S, Nishiyama A, Hideshima M, Nakamura S, Tamaoka M, et al. Effect of jaw-opening exercise on prevention of temporomandibular disorders pain associated with oral appliance therapy in obstructive sleep apnea patients: A randomized, double-blind, placebo-controlled trial. J Prosthodont Res. 2017; 61(3): 259-67.
218. Dieltjens M, Verbruggen AE, Braem MJ, Wouters K, Verbraecken JA, De Backer WA, et al. Determinants of Objective Compliance During Oral Appliance Therapy in Patients With Sleep-Disordered Breathing: A Prospective Clinical Trial. JAMA Otolaryngol Head Neck Surg. 2015; 141(10): 894-900.
219. Guimaraes KC, Drager LF, Genta PR, Marcondes BF, Lorenzi-Filho G. Effects of oropharyngeal exercises on patients with moderate obstructive sleep apnea syndrome. American journal of respiratory and critical care medicine. 2009; 179(10): 962-6.
220. Camacho M, Riaz M, Capasso R, Ruoff CM, Guilleminault C, Kushida CA, et al. The effect of nasal surgery on continuous positive airway pressure device use and therapeutic treatment pressures: a systematic review and meta-analysis. Sleep. 2015; 38(2): 279-86.
221. Lorenzi-Filho G, Almeida FR, Strollo PJ. Treating OSA: Current and emerging therapies beyond CPAP. Respirology. 2017; 22(8): 1500-7.
222. Smith DF, Cohen AP, Ishman SL. Surgical management of OSA in adults. Chest. 2015; 147(6): 1681-90.
223. De Vito A, Carrasco Llatas M, Vanni A, Bosi M, Braghiroli A, Campanini A, et al. European position paper on drug-induced sedation endoscopy (DISE). Sleep & breathing = Schlaf & Atmung. 2014; 18(3): 453-65.
224. Campanini A, De Vito A, Frassineti S, Vicini C. Role of skin-lined tracheotomy in obstructive sleep apnoea syndrome: personal experience. Acta Otorhinolaryngol Ital. 2004; 24(2): 68-74.
225. Dicus Brookes CC, Boyd SB. Controversies in Obstructive Sleep Apnea Surgery. Oral Maxillofac Surg Clin North Am. 2017; 29(4): 503-13.
226. Wu J, Zhao G, Li Y, Zang H, Wang T, Wang D, et al. Apnea-hypopnea index decreased significantly after nasal surgery for obstructive sleep apnea: A meta-analysis. Medicine (Baltimore). 2017; 96(5): e6008.
227. Ishii L, Roxbury C, Godoy A, Ishman S, Ishii M. Does Nasal Surgery Improve OSA in Patients with Nasal Obstruction and OSA? A Meta-analysis. Otolaryngol Head Neck Surg. 2015; 153(3): 326-33.
228. Randerath WJ, Verbraecken J, Andreas S, Bettega G, Boudewyns A, Hamans E, et al. Non-CPAP therapies in obstructive sleep apnoea. The European respiratory journal. 2011; 37(5): 1000-28.
229. Kezirian EJ, Weaver EM, Yueh B, Deyo RA, Khuri SF, Daley J, et al. Incidence of serious complications after uvulopalatopharyngoplasty. The Laryngoscope. 2004; 114(3): 450-3.
230. Sher AE, Schechtman KB, Piccirillo JF. The efficacy of surgical modifications of the upper airway in adults with obstructive sleep apnea syndrome. Sleep. 1996; 19(2): 156-77.
231. Larrosa F, Hernandez L, Morello A, Ballester E, Quinto L, Montserrat JM. Laser-assisted uvulopalatoplasty for snoring: does it meet the expectations? The European respiratory journal. 2004; 24(1): 66-70.
232. Neruntarat C. Uvulopalatal flap for snoring on an outpatient basis. Otolaryngol Head Neck Surg. 2003; 129(4): 353-9.
233. Camacho M, Li D, Kawai M, Zaghi S, Teixeira J, Senchak AJ, et al. Tonsillectomy for adult obstructive sleep apnea: A systematic review and meta-analysis. The Laryngoscope. 2016; 126(9): 2176-86.
234. Blumen MB, Dahan S, Fleury B, Hausser-Hauw C, Chabolle F. Radiofrequency ablation for the treatment of mild to moderate obstructive sleep apnea. The Laryngoscope. 2002; 112(11): 2086-92.
235. Murphey AW, Kandl JA, Nguyen SA, Weber AC, Gillespie MB. The Effect of Glossectomy for Obstructive Sleep Apnea: A Systematic Review and Meta-analysis. Otolaryngol Head Neck Surg. 2015; 153(3): 334-42.
236. Dekeister C, Lacassagne L, Tiberge M, Montemayor T, Migueres M, Paoli JR. [Mandibular advancement surgery in patients with severe obstructive sleep apnea uncontrolled by continuous positive airway pressure. A retrospective review of 25 patients between 1998 and 2004]. Rev Mal Respir. 2006; 23(5 Pt 1): 430-7.
237. Hendler BH, Costello BJ, Silverstein K, Yen D, Goldberg A. A protocol for uvulopalatopharyngoplasty, mortised genioplasty, and maxillomandibular advancement in patients with obstructive sleep apnea: an analysis of 40 cases. J Oral Maxillofac Surg. 2001; 59(8): 892-7; discussion 8-9.
238. Bouchard C, Troulis MJ, Kaban LB. Management of obstructive sleep apnea: role of distraction osteogenesis. Oral Maxillofac Surg Clin North Am. 2009; 21(4): 459-75.
239. Molina F. Mandibular distraction osteogenesis: a clinical experience of the last 17 years. J Craniofac Surg. 2009; 20 Suppl 2: 1794-800.
240. Strollo PJ, Jr., Soose RJ, Maurer JT, de Vries N, Cornelius J, Froymovich O, et al. Upper-airway stimulation for obstructive sleep apnea. The New England journal of medicine. 2014; 370(2): 139-49.
241. Safiruddin F, Vanderveken OM, de Vries N, Maurer JT, Lee K, Ni Q, et al. Effect of upper-airway stimulation for obstructive sleep apnoea on airway dimensions. The European respiratory journal. 2015; 45(1): 129-38.
242. Formiguera X, Canton A. Obesity: epidemiology and clinical aspects. Best Pract Res Clin Gastroenterol. 2004; 18(6): 1125-46.
243. Gami AS, Caples SM, Somers VK. Obesity and obstructive sleep apnea. Endocrinol Metab Clin North Am. 2003; 32(4): 869-94.
244. Tuomilehto HP, Seppa JM, Partinen MM, Peltonen M, Gylling H, Tuomilehto JO, et al. Lifestyle intervention with weight reduction: first-line treatment in mild obstructive sleep apnea. American journal of respiratory and critical care medicine. 2009; 179(4): 320-7.
245. Harman EM, Wynne JW, Block AJ. The effect of weight loss on sleep-disordered breathing and oxygen desaturation in morbidly obese men. Chest. 1982; 82(3): 291-4.
246. Drager LF, Brunoni AR, Jenner R, Lorenzi-Filho G, Bensenor IM, Lotufo PA. Effects of CPAP on body weight in patients with obstructive sleep apnoea: a meta-analysis of randomised trials. Thorax. 2015; 70(3): 258-64.
247. Chirinos JA, Gurubhagavatula I, Teff K, Rader DJ, Wadden TA, Townsend R, et al. CPAP, weight loss, or both for obstructive sleep apnea. The New England journal of medicine. 2014; 370(24): 2265-75.
248. Pillar G, Peled R, Lavie P. Recurrence of sleep apnea without concomitant weight increase 7.5 years after weight reduction surgery. Chest. 1994; 106(6): 1702-4.
249. Livingston EH. Procedure incidence and in-hospital complication rates of bariatric surgery in the United States. Am J Surg. 2004; 188(2): 105-10.
250. Joosten SA, O’Driscoll DM, Berger PJ, Hamilton GS. Supine position related obstructive sleep apnea in adults: pathogenesis and treatment. Sleep medicine reviews. 2014; 18(1): 7-17.
251. Cartwright R, Ristanovic R, Diaz F, Caldarelli D, Alder G. A comparative study of treatments for positional sleep apnea. Sleep. 1991; 14(6): 546-52.
252. Jokic R, Klimaszewski A, Crossley M, Sridhar G, Fitzpatrick MF. Positional treatment vs continuous positive airway pressure in patients with positional obstructive sleep apnea syndrome. Chest. 1999; 115(3): 771-81.
253. Ha SC, Hirai HW, Tsoi KK. Comparison of positional therapy versus continuous positive airway pressure in patients with positional obstructive sleep apnea: a meta-analysis of randomized trials. Sleep medicine reviews. 2014; 18(1): 19-24.
254. Skinner MA, Kingshott RN, Jones DR, Homan SD, Taylor DR. Elevated posture for the management of obstructive sleep apnea. Sleep & breathing = Schlaf & Atmung. 2004; 8(4): 193-200.
255. Ravesloot MJL, White D, Heinzer R, Oksenberg A, Pepin JL. Efficacy of the New Generation of Devices for Positional Therapy for Patients With Positional Obstructive Sleep Apnea: A Systematic Review of the Literature and Meta-Analysis. Journal of clinical sleep medicine : JCSM : official publication of the American Academy of Sleep Medicine. 2017; 13(6): 813-24.
256. Mason M, Welsh EJ, Smith I. Drug therapy for obstructive sleep apnoea in adults. The Cochrane database of systematic reviews. 2013(5): CD003002.
257. Chauncey JB, Aldrich MS. Preliminary findings in the treatment of obstructive sleep apnea with transtracheal oxygen. Sleep. 1990; 13(2): 167-74.
258. Landsberg R, Friedman M, Ascher-Landsberg J. Treatment of hypoxemia in obstructive sleep apnea. Am J Rhinol. 2001; 15(5): 311-3.
259. Eckert DJ, White DP, Jordan AS, Malhotra A, Wellman A. Defining phenotypic causes of obstructive sleep apnea. Identification of novel therapeutic targets. American journal of respiratory and critical care medicine. 2013;188(8): 996-1004.