Autor : Schönfeld Daniel1, Ortiz Cristina2, Penizotto Miguel3, Nazareno Gustavo Douglas4, Macat Gastón5
1, 5 Centro Diagnóstico San Jorge, Puerto Madryn, Pcia. de Chubut;
2 Ex Hospital Sommer, Gral. Rodríguez, Pcia. de Buenos Aires;
3 Sanatorio San Roque, Curuzú Cuatiá, Pcia. de Corrientes;
4 Hospital Vera Barros, Pcia de La Rioja. Argentina
Correspondencia : Dr. Daniel Schonfeld; e-mail schonfeld.madryn@gmail.com
Introducción
El Síndrome de Sjögren primario es una enfermedad autoinmune caracterizada por un proceso inflamatorio que afecta, fundamentalmente, las glándulas de secreción exocrina pero que puede comprometer también otros órganos1, 2. Es la segunda enfermedad autoinmune multisistémica más frecuente después de la artritis reumatoidea. Predomina en el sexo femenino (relación estimada respecto de los hombres 3 a 10 según diferentes cohortes), en particular entre los 40 y 60 años. Se estima una incidencia de entre 3.9 y 5.3 casos por 100.000 personas-años en Europa y una prevalencia que oscila entre 43 y 282 enfermos por cada 100.000 habitantes3.
Clínicamente, el Síndrome de Sjögren primario se manifiesta por compromiso glandular que, de acuerdo a su localización, origina xeroftalmía, xerostomía, xerodermia, xerovagina, xerotráquea y tumefacción parotídea. Un 30 a 40% de los pacientes puede presentar compromiso extraglandular, aunque estudios recientes muestran que aplicar índices validados de actividad sistémica identifica esta afectación hasta en un 92% de los pacientes, en un seguimiento de 75 meses4. Entre estas manifestaciones se encuentran artritis, artralgias, púrpura, polineuropatía, fenómeno de Raynaud, acidosis túbulo-renal, glomerulonefritis, anemia, leucopenia e hipergamaglobulinemia1, 2. Asimismo, un síntoma frecuentemente asociado es la fatiga, de etiología multifactorial.
Las manifestaciones pulmonares del Síndrome de Sjögren primario incluyen anomalías de las vías respiratorias, neumonía intersticial y trastornos linfoproliferativos. Mucho menos frecuente, e incluso en algunas series sin encontrarse caso alguno5, es la presencia de quistes pulmonares como único compromiso respiratorio como el que se observa en la paciente que describimos a continuación.
Caso clínico
Paciente de sexo femenino de 65 años de edad. Ingresa a Neumonología derivada en razón del hallazgo de lesiones quísticas en la tomografía computada (TC) de tórax.
Antecedentes
Refiere compromiso del estado general, adelgazamiento, sequedad de mucosas y cansancio extremo que le impide desarrollar sus actividades cotidianas, escasa tos seca y disnea desde hace aproximadamente un año. Evaluada la disnea califica como clase funcional II en la escala del Medical Research Council modificada (mMRC).
Hace 10 años se le diagnosticó Síndrome de Sjögren primario (SSp). Fue tratada en principio con metotrexato a razón de 15 mg/semana, abandonó el tratamiento hace tres años y desde entonces no recibe medicación específica. Hace ocho años se le realizó una histerectomía por miomas. Refiere severa disminución visual del ojo izquierdo por desprendimiento de retina en relación a miopía. Es enfermera jubilada y no presenta contacto con sustancias aero-alergénicas. No tiene antecedentes de uso de tabaco.
Examen físico
La paciente aparece adelgazada (ha perdido 6 kg. en el último año) siendo su peso en el momento de la consulta de 49 kg. Se constató la presencia de síntomas vinculados a su enfermedad de base: xeroftalmia, xerostomía, xerodermia. El examen cardiovascular reveló tensión arterial 140/70 mm Hg, frecuencia cardíaca 65 latidos/min, auscultándose un soplo sisto-diastólico aórtico. El examen respiratorio mostró frecuencia respiratoria 14 resp/min; sin datos relevantes en la auscultación pulmonar.
Exámenes complementarios
Hemograma: hematocrito 35%; hemoglobina 11,8 gs/dl; eritrosedimentación 11mm; recuento leucocitario 3.600/mm3, con fórmula conservada. Otras pruebas: alfa-1 antitripsina 122 mg/dl; test del látex para artritis reumatoidea (-), factor anti núcleo 1/640 (Moteado); Anticuerpos anti Ro y anti La (+); anticuerpo antipéptido citrulinado (-).
Espirometría: resultados normales.
Prueba de marcha de 6 minutos: caminaba 425 metros sin desaturar (85% del máximo previsto), finalizando con disnea score 5 y fatiga score 9 en la escala de Borg.
Ecocardiograma: se observó leve insuficiencia aórtica con FEV 60%.
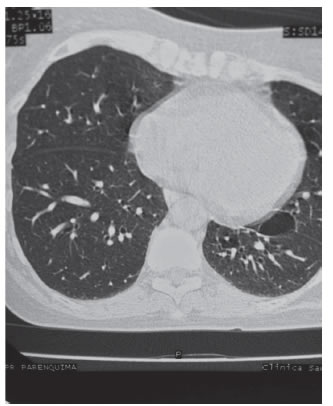
Imágenes: La Rx de tórax no muestra imágenes quísticas (Figura 1). La tomografía computada de alta resolución (TACAR) (Figuras 2 a 5) evidencia múltiples imágenes quísticas aéreas bilaterales de paredes finas a predominio basal. No se observan adenomegalias mediastínicas ni axilares y el calibre de la vía aérea está conservado.
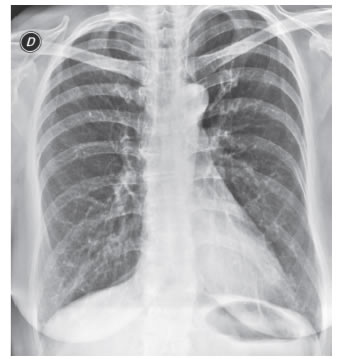
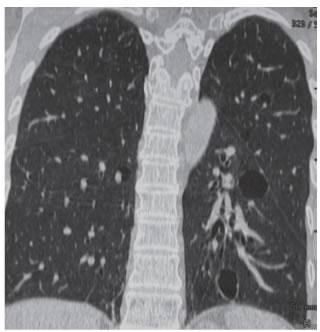
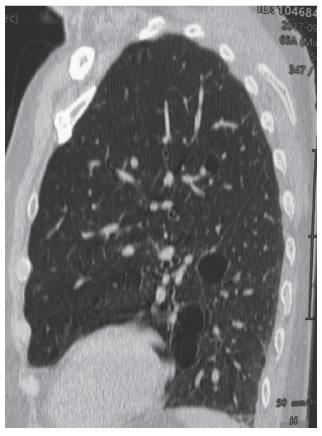
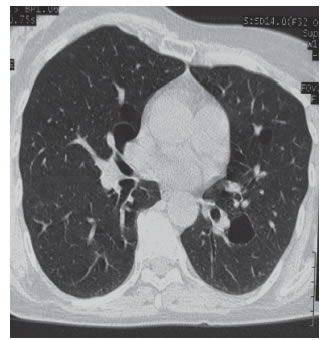
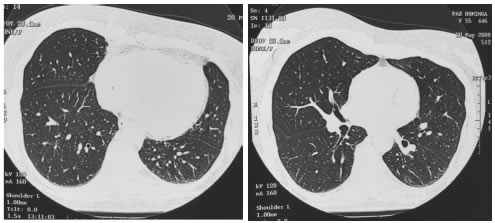
La paciente aportó TC del año 2008 en la que no se registraba evidencia de patología quística (Figuras 6 y 7).
Discusión
Se presenta el caso de una paciente con una manifestación pulmonar poco frecuente del SSp como es el hallazgo de múltiples quistes en la TC.
En el Sindrome de Sjögren, la enfermedad pulmonar tiene una frecuencia que oscila entre el 9% y el 90% en diferentes series de casos y se expresa fundamentalmente como tos, disnea, neumonitis recurrente y dolor pleural. El patrón más frecuente en la TACAR es el de vidrio esmerilado (64.3%); otros hallazgos comunes son bronquiectasias, patrón reticular y panal de abeja. Las alteraciones s localizan predominantemente en los lóbulos inferiores6, 7.
El hallazgo de quistes pulmonares fue comunicado en el 7.4% a 46.2% de los casos en distintos reportes de pacientes con SSp y se han asociado con amiloidosis pulmonar, neumonía intersticial linfocítica y neoplasias hematológicas. Se presenta generalmente con otras anormalidades radiográficas, como nódulos y vidrio esmerilado.
La presentación sólo como imágenes quísticas en SSp se informó en el 2.5% a 9% de los pacientes, con ubicación preferencial en los lóbulos inferiores8-10; predomina en mujeres mayores, con positividad para anticuerpos (AC) anti Ro y anti La y tienen evolución incierta (difícil de predecir por la cantidad escasa de casos descriptos). Si bien existen comunicaciones de infecciones secundarias de los quistes, no está descripto que su presencia empeore el pronóstico de la enfermedad de base11. El mecanismo fisiopatológico de la aparición de los quistes no está totalmente aclarado. Se postula que podrían deberse a un mecanismo de retención valvular de aire a partir de la infiltración de los bronquiolos por células inflamatorias o linfoideas, o bien formarse a partir de la destrucción de paredes alveolares por células inflamatorias12-14.
Tal como propone Martínez Balzano, los hallazgos radiológicos nos sitúan frente a dos escenarios distintos: los quistes se observan aislados, son el único hallazgo, expresión directa del SSp, o bien se acompañan de otras lesiones pulmonares como vidrio esmerilado y /o nódulos. En el primer escenario, este autor sugiere que sólo deben realizarse pruebas funcionales respiratorias como seguimiento, siempre que el paciente sea asintomático o con síntomas leves tal como ocurría en la paciente que presentamos15.
Conclusión
Describimos el caso de una paciente con SSp, quien presentó disnea en el contexto de su enfermedad de base. Se realizaron pruebas funcionales respiratorias con resultados normales, evidenciándose en la TACAR quistes pulmonares sin otra lesión parenquimatosa asociada. Este es un hallazgo infrecuente en el SSp. Se considera adecuado realizar seguimiento evolutivo, sin tratamiento específico para los quistes pulmonares.
1. Vélez S, Mayer M, Barreira JC. Diagnóstico y tratamiento compromiso respiratorio. En: Consenso Argentino de Diagnóstico y Tratamiento del Sindrome de Sjogren primario 2017. Revista Argentina de Reumatología. Capítulo 9, pág. 53-57.
2. Rosas Gómez de Salazar JC. Manual SER de enfermedades reumáticas. Sociedad Española de Reumatología. 6ª edición. 2014. Sección 8 , 45: 355-362.
3. Qin B, Wang J, Yang Z et al. Epidemiology of primary Sjögren’s syndrome: a systematic review and meta-analysis. Ann Rheum Dis. 2015; 74: 1983-9.
4. Ramos-Casals M, Brito-Zerón P, Solans R et al. Systemic involvement in primary Sjögren’s syndrome evaluated by the EULAR-SS disease activity index: analysis of 921 Spanish patients (GEAS-SS Registry). Rheumatology. 2014; 53: 321-31.
5. Franquet, T., Giménez, A., Monill, JM, Díaz, C, Geli, C. Primary Sjögren’s syndrome and associated lung disease: CT findings in 50 patients. AJR Am J Roentgenol; 1997; 169: 655-58.
6. Yazisiz V, Arslan G, Ozbudak IH, Turker S, Erbasan F, Avci AB, Ozbudak O, Terzioglu E. Lung involvement in patients with primary Sjögren’s syndrome: what are the predictors? Rheumatol Int. 2010; 30: 1317–24.
7. Palm O, Garen T, Berge Enger T, Jensen JL, Lund MB, Aaløkken TM, Gran JT. Clinical pulmonary involvement in primary Sjogren’s syndrome: prevalence, quality of life and mortality-a retrospective study based on registry data. Rheumatology. 2013; 52 (1): 173-79.
8. Raoof S, Bondalapati P, Vydyula R et al. Cystic Lung Diseases. Algorithmic approach. Chest. 2016; 150(4): 945-65.
9. Lohrmann C, Uhl M, Warnatz K, Ghanem N, Kotter E, Schaefer O, Langer M. High-resolution CT imaging of the lung for patients with primary Sjogren’s syndrome. Eur J Radiol. 2004; 52: 137-43.
10. Koyama M, Johkoh T, Honda O, Kozuka T, Tomiyama N, Hamada S et al. Pulmonary involvement in primary Sjögren’s syndrome: spectrum of pulmonary abnormalities and computed tomography findings in 60 patients. J Thorac Imaging. 2001; 16 (4): 290-96.
11. Ito I, Nagai S, Kitaichi M, Nicholson AG, Johkoh T, Noma S et al. Pulmonary manifestations of primary Sjogren’s syndrome: a clinical, radiologic, and pathologic study. Am J Respir Crit Care Med. 2005; 171 (6): 632-38.
12. Seror R, Bootsma H, Saraux A, Bowman SJ, Theander E, Brun J Get et al. Defining disease activity states and clinically meaningful improvement in primary Sjögren’s syndrome with EULAR primary Sjögren’s syndrome disease activity (ESSDAI) and patient-reported indexes (ESSPRI). Ann Rheum Dis. 2016; 75 (2): 382-89.
13. Jagirdar J, Chikkamuniyappa S, Sirohi D, McCarthy MJ, Peters JI. Cystic lung lesions in Sjögren syndrome: analysis of lymphocyte subsets in tissue with clinico-radiologic-pathologic correlation. Ann Diagn Pathol. 2013 (1); 17: 113-16.
14. Desai SR, Nicholson AG, Stewart S, Twentyman OM, Flower CD, Hansell DM. Benign pulmonary lymphocytic infiltration and amyloidosis: computed tomographic and pathologic features in three cases. J Thorac Imaging. 1997; 12: 215-20.
15. Martínez-Balzano C, Touray S, Kopec S. Cystic Lung Disease Among Patients With Sjögren Syndrome: Frequency, Natural History, and Associated Risk Factors. Chest. 2016; 150(3): 631-39.