Autor : Churin Lisandro, MartĂn Vanina, Ibarrola Manuel, Solis Aramayo Marco Antonio, Quadrelli Silvia
FundaciĂłn Sanatorio GĂĽemes, Ciudad AutĂłnoma de Buenos Aires. Argentina
Correspondencia : Lisandro Churin. e-mail: lisandrochurin@hotmail.com
Introducción
La neumonitis por hipersensibilidad (NH) puede ser causada por múltiples agentes presentes en el lugar de trabajo y en el hogar, como microbios, proteínas animales o vegetales y químicos orgánicos o inorgánicos1.
El diagnóstico basa en la evaluación de una serie de características clínicas incluyendo antecedentes de exposición significativa a un potencial antígeno, examen físico, tomografía computada de tórax, linfocitosis en el lavado bronquioalveolar, y, en casos seleccionados, histología2. La NH puede ser aguda o crónica. Esta última puede ser fibrosante o no. La NH fibrosante tiene una amplia lista de diagnósticos diferenciales y tiene peor pronóstico3.
Describimos el caso de un varón, tabaquista, trabajador en una fábrica de quesos, con diagnóstico de NH “muy probable”, y mala evolución.
Caso clínico
Paciente de sexo masculino, de 63 años de edad, consulta por disnea de 6 meses de evolución que se agravó en las últimas semanas.
Antecedentes personales
Tabaquista de 100 paquetes/año. Durante los últimos tres años tuvo varios episodios de tos con expectoración, sibilancias y disnea de pocos días de duración que el paciente interpretó secundarios al hábito tabáquico. Trabajó en los últimos 10 años en una fábrica de quesos, encargado de la limpieza de los tanques contenedores de lácteos. Refería no haber utilizado medidas de protección en su trabajo. No presentaba otros antecedentes de relevancia, no realizaba controles médicos regulares (sabe que tenía un “preocupacional normal”). No recibía tratamiento medicamentoso.
Examen físico
Al momento del ingreso la disnea era grado 3-4 (mMRC). El paciente se mostraba taquipneico (24 respiraciones/minuto), con sibilancias difusas y rales tipo velcro bibasales. La saturación de oxígeno por oximetría de pulso en reposo era 89% (0.21), que corregía a 93% con cánula a 2 litros/min.
El laboratorio mostraba hemograma sin alteraciones, función renal conservada y eritrosedimentación de 80 mm/h con proteína C reactiva: 30. Los anticuerpos fueron negativos.
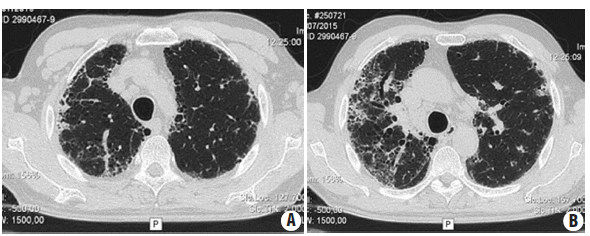
La tomografía computada (TC) de tórax de ingreso mostró un patrón reticular de predominio subpleural, quistes con panalización y bronquiectasias y bronquioloectasias por tracción. Se verificaba claro predominio derecho y gradiente ápico-basal. En las bases se observaban imágenes dudosas en vidrio esmerilado sobreimpuestas, difíciles de valorar por la gran distorsión de la arquitectura. El patrón tomográfico se clasificó como UIP (usual interstitial pneumonia) definitiva (Figuras 1 y 2).

La espirometría mostró CVF 1,52 lt (47%), VEF1 1,31lt (51%) y VEF1/CVF:0,86. La disnea del paciente no permitió completar una maniobra de medición de difusión de monóxido (DLCO).
El ecocardiograma Doppler no mostró hallazgos de relevancia, sin gradientes significativos para estimar presión sistólica de arteria pulmonar, cavidades derechas no dilatadas con función sistólica de ventrículo derecho conservada.
Diagnóstico presuntivo
Neumonía de hipersensibilidad (NH) (debida al antecedente de exposición) o fibrosis pulmonar idiopática (FPI) reagudizada.
Tratamiento y evolución
En base a la presunción diagnóstica se indicó metilprednisona 1g/d por tres días. El paciente evolucionó con fiebre, aumento de la taquipnea, utilización de músculos accesorios e insuficiencia respiratoria. Se decidió trasladó a unidad cerrada.
Se realizó un lavado broncoalveolar (BAL) con resultados bacteriológicos negativos y un recuento celular con 38% de linfocitos. Se inicio tratamiento con antibióticos: piperacilina/tazobactam y oseltamivir. La evolución clínica fue mala requiriendo intubación orotraqueal. El paciente falleció a las 72 hs de su ingreso.
Discusión
La presencia de una enfermedad fibrosante (TC con panalización y bronquiectasias de tracción y por ende clasificable como UIP definitiva) requiere establecer el diagnóstico diferencial principalmente entre neumonitis por hipersensibilidad crónica, fibrosis pulmonar idiopática, enfermedades por inhalación de agentes inorgánicos y eventualmente NSIP (Nonspecific Interstitial Pneumonia) fibrosa. De acuerdo a la reciente clasificación de Salisbury y col.4 la presencia de antecedentes de exposición y/o signos típicos de NH en la TC califican la situación clínica como NH posible. La mayor exactitud diagnóstica alcanzable, según estos autores (aún con la biopsia) es la de HP (hipersensibility pneumonia) muy probable (“HP likely”). Si ambos criterios están presentes ya se considera HP muy probable, si existe sólo uno (en este caso la exposición) debe realizarse BAL. Si la linfocitosis es mayor de 20%, esto califica el caso como NH muy probable y los autores no recomiendan la biopsia sino directamente el tratamiento como NH.
De manera similar, Vasakova y col.5 establecen cuatro categorías de diagnóstico: diagnóstico confiable de NH (“confident”), probable, posible e improbable. El diagnóstico definitivo se alcanzaría sólo con la biopsia. Si un paciente tiene un patrón fibrosante, más antecedentes, más linfocitosis en el BAL se lo categoriza como “probable” y se recomienda realizar la biopsia.
Para el paciente que no puede ser sometido a biopsia pulmonar, un diagnóstico de “probable o posible NH” debieran ser suficientes para autorizar el tratamiento como NH.
Nuestro paciente presentaba entonces patrón de UIP, más antecedentes claros de exposición y linfocitosis en el BAL > 20% (38%) lo cual, siguiendo cualquiera de las dos clasificaciones hace el diagnóstico de NH muy probable y da sustento para el tratamiento como tal.
La NH, también llamada alveolitis alérgica, es un síndrome que afecta el parénquima pulmonar y específicamente el alvéolo, bronquiolo terminal y el intersticio alveolar debido a una reacción alérgica tardía1. El mecanismo patogénico es una reacción inmune exagerada frente a la inhalación repetida de antígenos ambientales2. Más de 200 antígenos se han identificado como agentes causales. La gran mayoría deriva de proteínas animales, fúngicas, protozoarias y bacterianas o compuestos químicos de bajo peso molecular. La prevalencia es muy variable a nivel mundial y depende de los criterios de definición de la enfermedad, los métodos diagnósticos, el tipo y la intensidad de la exposición, las condiciones geográficas, las prácticas industriales y agropecuarias y los factores de riesgo del huésped3.
La NH en trabajadores del queso fue descripta por primera vez en 19696. Desde entonces han sido comunicados un limitado número de casos. Una serie de Dalphin y cols analizó 96 trabajadores de una
fábrica de Gruyere y 97 controles demostrando que, el 5.2% de los trabajadores tenía sospecha de asma ocupacional y 5.2% (n = 5) tuvieron diagnóstico presuntivo de NH7.
El antígeno más frecuentemente identificado en la literatura es el Penicillium casei, pero hay casos descriptos con precipitinas para Aspergillus, Circinomucor circilloïdes, Fusarium o Pencillium roqueforti8. Lamentablemente, la falta de precipitinas en nuestro medio no permitió identificar un potencial agente causal.
La NH se desarrolla sólo en una pequeña parte de los individuos expuestos al agente causal, mientras que la mayoría de los individuos expuestos al mismo agente están sensibilizados pero asintomáticos o nunca se sensibilizan, lo que sugiere una predisposición genética3.
La NH crónica o fibrótica ocurre como consecuencia de una exposición continua a un patógeno que causa una inflamación constante provocando con el tiempo fibrosis pulmonar irreversible. Tiene un inicio insidioso desarrollándose en meses o años con disnea progresiva y episodios de sibilancias y febrícula3. Al examen físico presenta rales tipo velcro en bases y acropaquia. A la auscultación, un hallazgo sugestivo son los crujidos inspiratorios causados por la coexistencia de bronquiolitis5. Los hallazgos característicos incluyen fibrosis con reticulación, distorsión de la arquitectura, bronquiectasias y bronquioloectacias por tracción. La panalización, que es un requisito para el diagnóstico de UIP/FPI, se ha reportado en un 16% a 69% de los casos de NH crónica; en contraste con los pacientes con NIU/FPI, la panalización rara vez tiene predominio basal9. En etapas finales, la NH es indistinguible de la UIP asociada a la FPI y solamente un interrogatorio exhaustivo puede orientar hacia una etiología exposicional. El único diagnóstico de certeza es la histopatología, las precipitinas son solamente evidencia de exposición sin determinar de ninguna manera que el antígeno estudiado sea el origen del compromiso intersticial. Sin embargo, la biopsia raras veces se realiza, sobre todo en etapas avanzadas por los riesgos asociados a una marcada disminución de la capacidad vital (CV) (< 50%).
Aunque la prevalencia precipitinas positivas en sujetos expuestos es menor en los fumadores y la NH es más frecuente en los no fumadores, los efectos del hábito tabáquico sobre el curso clínico de la enfermedad no son bien conocidos. Pareciera ser que los fumadores tienden a tener (como nuestro paciente) una forma de presentación más insidiosa mientras que los no fumadores tienen mayor prevalencia de formas agudas. La mala evolución clínica de este paciente fue debida, seguramente, a su consulta tardía y es difícil mensurar el impacto del tabaquismo, pero ha sido descripto que los fumadores tienen una menor supervivencia a 5 años que los no fumadores (70.7% vs 91.5%)10.
El antecedente de una fuente de exposición altamente sospechosa y la presencia de linfocitosis en el BAL (poco frecuente en etapas avanzadas) son suficientes para establecer el diagnóstico.
Como en otras enfermedades intersticiales pulmonares, los cambios más frecuentes en las pruebas funcionales son la restricción y las alteraciones en el intercambio gaseoso con disminución de la DLCO y desaturación en la marcha. Sólo una pequeña proporción presenta patrón obstructivo en la espirometría5.
La presencia de fibrosis se ha comportado como predictor de mortalidad temprana11, muchos estudios han demostrado que la existencia y la extensión de la fibrosis son un predictor de mortalidad4. En un estudio de 69 pacientes con NH crónica y subaguda, los hallazgos sugestivos de fibrosis en tomografía y las alteraciones funcionales severas fueron asociados con peor pronóstico12. Otro estudio con 92 pacientes con NH crónica mostró que los hallazgos tomográficos, en particular las bronquiectasias por tracción y la extensión de la panalización son superiores a las pruebas funcionales para predecir la mortalidad13.
La presencia de vidrio esmerilado sobre-impuesto a un trastorno fibrótico extenso sugiere la presencia de una excacerbación aguda (EA). La NH fibrótica, como otras formas de enfermedad pulmonar fibrótica, puede asociarse con EA y, en estos casos, la histología demuestra daño alveolar difuso sobrepuesto a enfermedad pulmonar fibrótica. El tratamiento de las EA de las distintas enfermedades intersticiales no está bien definido. Las recomendaciones del consenso internacional de la American Thoracic Society y la European Respiratory Society incluyen únicamente los cuidados paliativos y corticosteroides, sugiriendo que “los corticosteroides deben utilizarse en la mayoría de los pacientes, pero no usarlos puede ser una opción razonable en una minoría”. Esta recomendación es débil y se basa en pruebas de muy baja calidad. En este paciente se optó por el esquema clásico de bolos de metilprednisona (1 g/d por tres días) sin considerarse que justificara el riesgo del uso de ciclofosfamida en función de la escasa expectativa de reversibilidad por los profundos cambios fibróticos.
Conclusión
Este caso muestra la importancia del uso y supervisión de la protección adecuada entre los trabajadores en ámbitos de exposiciones riesgosas, así como el control periódico de la función pulmonar en ocupaciones de alto riesgo. La NH es una enfermedad totalmente reversible en etapas tempranas (con el retiro de la fuente antigénica y/o el tratamiento con esteroides) pero su curso llegada la etapa fibrótica, es generalmente desfavorable y muchas veces fatal. El mejor tratamiento de esta entidad en el ámbito laboral, es la prevención para la detección temprana. Tal como se describe se sabe que el paciente no utilizaba protección y no tenía consultas médicas de control, no había realizado ningún estudio de imágenes desde que ingresó a su trabajo. Creemos que, más allá de la curiosidad, de un caso poco frecuente para la mayor parte de los neumonólogos, el interés de este caso reside justamente en generar alerta sobre los riesgos de determinadas ocupaciones antes de que NH sea irreversible y fatal.
1. Riario Sforza GG, Marinou A. Hypersensitivity pneumonitis: a complex lung disease. Clin Mol Allergy 2017; 15: 6.
2. Kouranos V, Jacob J, Nicholson A, Renzoni E. Fibrotic Hypersensitivity Pneumonitis: Key Issues in Diagnosis and Management. J Clin Med. 2017; 6: 62.
3. Pereira CA, Gimenez A, Kuranishi L, Storrer K. Chronic hypersensitivity pneumonitis. J Asthma Allergy 2016; 9:171-181.
4. Salisbury ML, Myers JL, Belloli EA, Kazerooni EA, Martinez FJ, Flaherty KR. Reply from the Authors of “Diagnosis and Treatment of Fibrotic Hypersensitivity Pneumonia. Where We Stand and Where We Need to Go”. Am J Respir Crit Care Med. 2017; 196(6): 690-699.
5. Vasakova M, Morell F, Walsh S, Leslie K, Raghu G. Hypersensitivity Pneumonitis: Perspectives in Diagnosis and Management. Am J Respir Crit Care Med. 2017; 196(6): 680-689.
6. de Weck AL, Gutersohn J, Bütikofer E. Cheese washer’s disease (“Kaesewascherkrankheit”), a special form of farmer’s lung síndrome. Schweiz Med Wochenschr. 1969; 99:872-876.
7. Dalphin JC, Illig S, Pernet D, et al. Symptoms and respiratory function in a group of Gruyère cheese processors in Comté. Rev Mal Respir 1990; 7: 31-37.
8. Galland C, Reynaud C, De Haller R, Polla BS, Leuenberger P. Cheese-washer’s disease. A current stable form of extrinsic allergic alveolitis in a rural setting. Rev Mal Respir 1991; 8: 381-386.
9. Churg A, Bilawich A, Wright JL. Pathology of Chronic Hypersensitivity Pneumonitis: What Is It? What Are the Diagnostic Criteria? Why Do We Care?. Arch Pathol Lab Med. 2018; 142: 109-119.
10. Ohtsuka Y, Munakata M, Tanimura K, et al. Smoking promotes insidious and chronic farmer’s lung disease, and deteriorates the clinical outcome. Intern Med 1995; 34: 966-971.
11. Chung JH, Montner SM, Adegunsoye A, et al. CT findings associated with survival in chronic hypersensitivity pneumonitis. Eur Radiol 2017; 27: 5127-5135.
12. Hanak V, Golbin JM, Hartman TE, Ryu JH. High-resolution CT findings of parenchymal fibrosis correlate with prognosis in hypersensitivity pneumonitis. Chest 2008; 134: 133-138.
13. Walsh SL, Sverzellati N, Devaraj A, Wells AU, Hansell DM. Chronic hypersensitivity pneumonitis: high resolution computed tomography patterns and pulmonary function indices as prognostic determinants. Eur Radiol 2012; 22: 1672-1679.