Autor : Luis Ignacio Garegnania,b
a Hospital General de Agudos Parmenio Piñero, Ciudad Autónoma de Buenos Aires, Argentina
b Instituto Argentino de Diagnóstico y Tratamiento, Ciudad Autónoma de Buenos Aires, Argentina
Correspondencia : luisgaregnani@gmail.com
Resumen
La aplicación de nuevas estrategias para el manejo del paciente crítico en ventilación mecánica ha llevado a un aumento de la supervivencia y, con ello, a un aumento de la incidencia de diversas complicaciones, entre ellas la debilidad muscular. Ésta se asocia a mayor duración de la ventilación mecánica y del proceso de destete, estadía más prolongada en la Unidad de Terapia Intensiva (UTI) y el hospital en general, y un pobre estado funcional al momento del alta hospitalaria. En vista de estos hallazgos, se ha propuesto la implementación de protocolos de movilización precoz con el fin de reducir el impacto negativo que la debilidad tiene en los pacientes que reciben ventilación mecánica.
Palabras clave: Movilización precoz; Terapia intensiva; Ventilación mecánica; Polineuropatía del paciente crítico.
Abstract
Early Mobilization In Mechanically Ventilated Patients. A Narrative Review
New strategies for management of critically ill patients on mechanical ventilation have led to an increase in survival and the incidence of complications, including muscular weakness. The late is associated with longer duration of mechanical ventilation, longer duration of weaning process, longer intensive care unit and hospital stay and poor functional status at hospital discharge. In view of these findings, early mobilization protocols have been proposed in order to reduce the negative impact that muscular weakness has on patients receiving mechanical ventilation.
Key words: Early mobilization; Intensive care unit; Mechanical ventilation; Critical Illness Polyneuropathy.
Introducción
Los pacientes críticamente enfermos con frecuencia presentan desarreglos fisiológicos tan extremos que llevan a que los cuidados que reciben dentro de las unidades de terapia intensiva (UTI) prioricen la recuperación y el mantenimiento de la homeostasis1. De esta manera, la falla orgánica aguda recibe mayor atención en la UTI, particularmente durante las etapas iniciales de la enfermedad2. Así, la ventilación mecánica (VM) para el tratamiento de la insuficiencia respiratoria aguda (IRA) se ha transformado en uno de los pilares de la terapia intensiva y, en los últimos años, su utilización ha aumentado, principalmente debido al incremento de la edad de la población y la mayor incidencia de patologías crónicas que provocan descompensaciones, la mayor agresividad de las intervenciones quirúrgicas, los tratamientos quimioterápicos, las complicaciones del VIH/SIDA, etc.3.
Las últimas dos décadas han sido testigos de la aplicación de nuevas estrategias para el manejo del paciente crítico en ventilación mecánica4. De esta manera, la supervivencia ha mejorado sustancialmente, acompañada de un aumento de la incidencia de complicaciones a largo plazo, neuropsicológicas (profundas incapacidades cognitivas, depresión, ansiedad), y físicas entre ellas la debilidad muscular que redundan en una reducción en la calidad de vida relacionada a la salud5.
La disfunción muscular es común en los pacientes internados en la UTI6 y su origen es multifactorial, con resultados devastadores para una gran proporción de sobrevivientes. Numerosos estudios han demostrado que la debilidad adquirida en UTI se asocia a mayor duración de la VM y el proceso de destete, estadía en UTI e internación total más prolongadas7 y un pobre estado funcional al momento del alta hospitalaria8. También han establecido diferentes factores de riesgo para su desarrollo9. Particularmente en el paciente ventilado, la sedación profunda, la inmovilidad y el reposo prolongado en cama juegan un papel primordial en el desarrollo de este síndrome10.
En vista de estos hallazgos, se ha propuesto que tanto la implementación de protocolos destinados a mantener la sedación al mínimo como la movilización precoz de los pacientes ventilados puede mejorar los resultados, cambiando la clásica noción de que el paciente crítico se encuentra “muy enfermo” para tolerar niveles vigorosos de actividad11.
La movilización precoz del paciente en VM no es una intervención novedosa12. Cuenta con un precedente histórico y ha demostrado ser factible, segura y beneficiosa8, 11, 13, 14. Sin embargo, su implementación en las distintas UTI es variable y no del todo difundida. Por lo tanto, el objetivo del presente trabajo es revisar la literatura relacionada con la movilización precoz del paciente en ventilación mecánica, sus indicaciones, contraindicaciones y su impacto sobre las principales variables de resultado en la UTI.
Materiales y métodos
Se realizó la búsqueda bibliográfica en PubMed utilizando los siguientes términos:
1. Intensive Care Unit
2. Artificial Respiration
3. Artificial Respirations
4. Mechanical Ventilations
5. Mechanical Ventilation
6. Accelerated Ambulation
7. Early Mobilization
Se utilizaron todos los términos de entrada para cada uno de los términos numerados anteriormente. Se utilizó el conector “AND” para relacionar los términos y el filtro “humans” para delimitar la búsqueda. Se identificaron los estudios más pertinentes a partir de la lectura de los resúmenes y se revisaron manualmente las referencias y citas de los estudios seleccionados para suplementar la búsqueda electrónica.
Debilidad adquirida en UTI
La debilidad adquirida en UTI es una complicación frecuente de la enfermedad crítica. Aunque fue descripta por primera vez en pacientes asmáticos severos que requirieron altas dosis de corticoesteroides y bloqueantes neuromusculares, también ha sido reportada en pacientes con sepsis o disfunción multiorgánica15.
La característica principal de este síndrome es la debilidad muscular que afecta las extremidades, particularmente los miembros inferiores. Esta debilidad suele tener una distribución simétrica y ser más evidente a nivel proximal (por ejemplo hombros y caderas). No es frecuente el hallazgo de debilidad en los músculos faciales y oculomotores. Sin embargo, la musculatura respiratoria puede encontrarse afectada e impedir o retrasar el destete y prolongar la ventilación mecánica15. De Jonghe y col.16 hallaron una correlación significativa entre la fuerza muscular de las extremidades y la fuerza de los músculos respiratorios, sugiriendo que ambas alteraciones representan dos aspectos de la misma enfermedad.
Los estudios electrofisiológicos y las evaluaciones histológicas han permitido subclasificar la debilidad adquirida en UTI en polineuropatía del paciente crítico (PPC) o miopatía del paciente crítico (MPC), aunque existe una clara superposición entre ambas entidades2, 15. La PPC se caracteriza por presentar degeneración axonal primaria, inicialmente distal, a predominio motor. Los estudios electrofisiológicos muestran una reducción en la amplitud de los potenciales de acción compuestos motores y sensitivos, con velocidad de conducción conservada y sin signos de desmielinización. La MPC se presenta con debilidad muscular generalizada y función sensitiva conservada2, 15.
Incidencia y diagnóstico
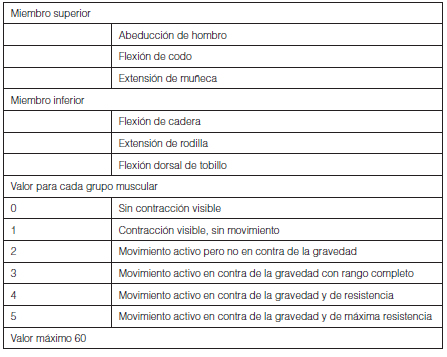
La incidencia reportada depende en gran medida del instrumento utilizado para identificarla7. De Jonghe y col.16 informan, a partir de una evaluación clínica, una incidencia del 25.3% en pacientes que reciben VM por más de siete días. En otros estudios que utilizaron mediciones electrofisiológicas para definir el síndrome la incidencia se eleva hasta un 58%7. Existe controversia respecto a la necesidad de establecer el diagnostico de debilidad adquirida en UTI mediante criterios electrofisiológicos formales fuera del ámbito de la investigación15, dado que se trata de exámenes costosos que no suelen estar disponibles de forma rutinaria en las UTI 7. Además, pueden ser confusos debido a problemas como el edema de los tejidos y son difíciles de realizar en el paciente crítico: requieren cierto grado de colaboración por parte del paciente y esta es una condición poco frecuente en algunos casos. Por esta razón, muchos recomiendan utilizar herramientas diagnósticas como la escala Medical Research Council (MRC). La escala MRC evalúa la fuerza en 3 grupos musculares de las extremidades superiores e inferiores, valores elevados indican mayor fuerza muscular. Un valor combinado menor a 48 es diagnóstico de debilidad adquirida en UTI (Tabla 1). La escala MRC ha demostrado tener excelente fiabilidad inter observador y puede ser utilizada tanto para documentar la extensión de la enfermedad como para monitorizar cambios en el tiempo17. Como limitaciones se destacan su pobre discriminación y un potencial efecto techo. Los pacientes con diagnóstico de debilidad adquirida en UTI según la escala MRC deben someterse a una serie de evaluaciones y, en caso que el déficit persista o no muestre signos firmes de mejora, realizar una biopsia muscular, un estudio electrofisiológico o ambos7, 17.
La debilidad adquirida en UTI parece tener asociaciones significativas con resultados a corto y largo plazo. De Jonghe y col.16 en una cohorte prospectiva de 95 pacientes que recibieron VM por 7 días o más encontraron que la duración de la VM fue significativamente mayor en los pacientes con debilidad adquirida en UTI. El despertar de los pacientes fue evaluado diariamente después del 7° día considerándose despierto al paciente que respondía satisfactoriamente al menos 3 de las siguientes 5 órdenes: abrir o cerrar los ojos, mirar al observador, abrir la boca y sacar la lengua, inclinar la cabeza, levantar las cejas cuando el evaluador haya contado hasta cinco. El periodo de VM luego del despertar obtuvo diferencias significativas, lo que sugeriría un periodo de destete más prolongado en los pacientes con debilidad. Esta hipótesis fue confirmada por De Jonghe y col.18 en su estudio de 2007 en el cual hallaron que un bajo valor en la escala MRC es un predictor independiente de retraso de la extubación. Así mismo, este autor encontró que en el seguimiento a largo plazo solo un paciente persistía con un MRC < 4816, lo que sugiere una evolución favorable.
Garnacho-Montero y col.19 evaluaron 64 pacientes con sepsis o shock séptico que requirieron VM por más de 7 días. Encontraron mayor duración de la VM en los pacientes con debilidad, confirmando una correlación con un mayor tiempo dedicado al destete, mayor estadía en UTI y hospitalaria. También encontró que la debilidad fue el único factor de riesgo independiente asociado a la falla del destete. Si bien informaron, también, una tasa de reintubación más elevada en los pacientes con debilidad, es necesario aclarar que en este estudio se consideró la reintubación durante toda la estadía en UTI, extendiendo el período más allá de las 48 o 72 horas posteriores a la extubación19.
En cuanto a la falla de extubación, Thille y col.20 encontraron que la tos inefectiva, la duración de la VM por más de 7 días y la disfunción severa del ventrículo izquierdo eran mejores predictores que el delirio o la debilidad adquirida en UTI, lo que sugiere que la fuerza para toser es más importante que la debilidad periférica para el éxito a la hora de la extubación, y que esta no debería retrasarse en pacientes con tos adecuada, a pesar que presenten un MRC menor a 48.
Si bien estos resultados demuestran la asociación existente entre la debilidad y pobres resultados a corto plazo, no se ha podido establecer una clara relación causa-efecto. Es posible que la debilidad sea un simple marcador de la severidad de la enfermedad.
En cuanto a los resultados a largo plazo, Herridge y col.21 hallaron que la pérdida de masa muscular y la debilidad fueron las condiciones extrapulmonares responsables de las limitaciones funcionales persistentes en el seguimiento a 3, 6 y 12 meses de pacientes que sobrevivieron al síndrome de distrés respiratorio agudo (SDRA)7, 21. Encontraron que, si bien los volúmenes pulmonares y las evaluaciones espirométricas arrojaron valores normales a los 6 meses y ningún paciente requería oxígeno suplementario a los 12 meses, la distancia caminada en el test de marcha de 6 minutos (TM6M) mantuvo valores por debajo de lo predicho durante todo el seguimiento, a pesar de aumentar entre los 3 y 12 meses21.
Factores de riesgo
El origen de la debilidad adquirida en UTI es multifactorial, y numerosos estudios han establecido factores de riesgo independientes para su desarrollo9. Luego de un análisis de regresión, De Jonghe y col.16 encontraron que el sexo femenino, el número de días con disfunción de 2 o más órganos, los días de VM y la administración de corticoesteroides eran factores de riesgo independiente para desarrollar debilidad.
Numerosas medicaciones han sido implicadas en el desarrollo de la debilidad, centrándose la atención en los corticoesteroides y los bloqueantes neuromusculares7, 17. Respecto a estos últimos, un escenario posible es, tal como sucede con otros agentes y sus metabolitos, la perpetuación de su efecto debido a la insuficencia renal o hepática. Se ha adjudicado un efecto beneficioso al control estricto de la glucemia en prevenir la debilidad, sin embargo su impacto aún no ha sido demostrado mediante algoritmos específicos7, 17.
La inmovilidad en sí misma puede ser un factor de riesgo significativo en el desarrollo de la debilidad. Esta teoría se basa en estudios que han demostrado que el reposo en cama durante la internación en terapia intensiva favorece la pérdida de masa muscular (principalmente en las extremidades inferiores), disminuye la síntesis proteica muscular y produce un aumento en la excreción de nitrógeno urinario, lo que sugiere catabolismo muscular. En voluntarios sanos el reposo en cama se asoció a una pérdida de fuerza muscular en los cuádriceps femoral de 1 a 1.5% por día de reposo en cama. Este efecto pareciera ser más profundo en el anciano9.
Movilización precoz
El abordaje terapéutico clásico que reciben los pacientes durante la internación en terapia intensiva se ha basado durante años en el reposo absoluto en cama. Este reposo se hace más pronunciado en el
paciente en VM, en el que se agregan la administración liberal de sedantes y analgésicos, llevando a un estado de inmovilidad plena que se asocia a los resultados deletéreos previamente mencionados. Pareciera ser que tanto el cerebro como el sistema neuromuscular aguardan a ser tratados mientras se concentran los esfuerzos terapéuticos en mantener funcionales los órganos más vitales. Los avances en tecnología y equipamiento médico han permitido desarrollar múltiples terapias de soporte para estos órganos, e incluso trasplantes, pero aún el cerebro y el sistema neuromuscular no disponen de una terapia semejante. Ante las dificultades halladas para lograr una recuperación total luego de una enfermedad crítica, ha comenzado un cambio de paradigma: la sedación profunda y el reposo obligado en cama han abierto el paso a un enfoque basado en la actividad física temprana. La clásica concepción de que el paciente se encuentra “muy enfermo” como para levantarse de la cama está siendo reemplazada por la noción de que el paciente puede encontrarse demasiado enfermo como para permitirse el reposo en cama2. La movilización precoz requiere que el paciente se encuentre despierto y en condiciones de interactuar con el medio ambiente. Claramente, esta estrategia no es factible si se encuentra profundamente sedado; por lo tanto, se necesitan protocolos orientados a mantener la sedación al mínimo, con suspensión diaria o incluso sin uso alguno de sedación desde los primeros días en UTI para llevarla a cabo8, 22-25.
La movilización precoz es factible y segura
Uno de los primeros reportes en materia de movilización precoz fue el de Bailey y col.11 en 2007. Con el objetivo de demostrar la seguridad y factibilidad de esta estrategia llevaron a cabo un estudio prospectivo de 103 pacientes que recibieron VM por más de 4 días. Previo al inicio del estudio, definieron 3 eventos de actividad física (sentarse al borde de la cama sin respaldo, sentarse en una silla y deambulación con o sin soporte o asistencia del personal de la UTI) y 6 eventos adversos relacionados con la actividad (caerse de rodillas, retiradas de sondas y/o catéteres, tensión arterial sistólica > 200 mmHg, tensión arterial sistólica < 90 mmHg, caída de la saturación < 80% y extubación). La incidencia de efectos adversos fue menor al 1%. El evento adverso más frecuente fue la caída sobre las rodillas, sin lesiones que requirieran tratamiento adicional, y ningún paciente sufrió extubaciones u otras complicaciones que significaran costos o estadía adicionales. El nivel de actividad fue destacable, ya que más del 40% de los eventos de actividad física se llevaron a cabo en pacientes en VM. En cuanto a la viabilidad de la movilización precoz, Bailey y col.11 informan haber llevado a cabo su estudio sin necesidad de aumentar el personal disponible ni las horas de terapia física y enfermería, comparado con otras UTI de su institución, aunque cabe destacar la relación enfermero-paciente de 1:2 y terapista respiratorio-paciente de 1:4 que informa en su estudio. En vista de sus hallazgos, los autores concluyen que la movilización precoz es segura y factible en la UTI.
Morris y col.14, en el primer estudio prospectivo comparativo (pero no aleatorizado) sobre movilización precoz versus cuidados habituales en UTI, no reportaron eventos adversos asociados a la actividad física. Concluyeron que la misma era factible, segura y que se asociaba a una menor estadía en UTI y hospitalaria, sin aumentar los costos.
En un estudio prospectivo y observacional de 20 pacientes, Bourdin y col.13 también encontraron una baja incidencia de los 4 tipos de eventos adversos descriptos (caída del tono muscular, saturación < 88% por más de un minuto, extubación accidental e hipotensión ortostática) siendo el más frecuente la caída del tono muscular. Ninguno se asoció a muerte, embolismo pulmonar, arritmias o infartos de miocardio, por lo que los autores concluyen que la rehabilitación temprana es factible y segura.
En un ensayo clínico aleatorizado con evaluadores ciegos, Schweickert y col.7 reportaron sólo un evento adverso (saturación < 80%) y menos del 5% de las sesiones fueron interrumpidas en forma prematura, principalmente debido a asincronías entre paciente y ventilador. La particularidad de este estudio es el inicio de la movilización inmediatamente después de la intubación. Al igual que los autores citados anteriormente, concluyen que la movilización precoz es segura y bien tolerada, aun en pacientes con elevados escores de gravedad7, 26.
Resultados de la movilización precoz
Las variables de resultados analizadas en los distintos estudios muestran una amplia serie de datos. Morris y col.14 implementaron un protocolo de movilización de 4 niveles de actividad dentro de las primeras 48 hs de VM, mediante la creación de un “equipo de movilidad” compuesto por un terapista físico, un enfermero de cuidados críticos y un auxiliar de enfermería (estos últimos sin responsabilidades directas en el tratamiento “bedside” del paciente). La dosificación de la terapia, al igual que los criterios necesarios para avanzar de nivel, se encuentra muy bien detallados en el estudio. La variable primaria de resultado fue la proporción de pacientes vivos al alta hospitalaria que recibieron terapia física en UTI. Las variables secundarias incluían los días hasta que el paciente lograra salir por primera vez fuera de la cama (“primer día fuera de la cama” cuando el pie del paciente tuviera contacto con el piso), días de VM, estadía en UTI y hospitalaria. Los pacientes en el grupo tratamiento se levantaron antes de la cama y obtuvieron estadías en UTI y hospitalarias más breves, siendo todas estas diferencias estadísticamente significativas. No hubo diferencias estadísticamente significativas en los días de VM ni en el análisis de costos hospitalarios.
Luego del seguimiento de un año de los sobrevivientes de su primer estudio, Morris y col.27 llevaron a cabo una regresión logística múltiple con el objetivo de determinar las variables asociadas con la readmisión o muerte después de la IRA. Hallaron que el sexo femenino, la necesidad de traqueotomía, un elevado score de comorbilidad de Charlson y la falta de movilización temprana durante su internación primaria se asociaban a mayor riesgo de readmisión o muerte.
En un ensayo clínico aleatorizado, Burtin y col. 6 utilizaron un cicloergómetro en pacientes con 5 días de estadía en UTI que tuvieran una estadía esperada de al menos 7 días más, según el criterio clínico del médico tratante. Se aplicaron sesiones diarias de al menos 20 minutos durante 5 días a la semana, ajustando la intensidad del ejercicio individualmente a cada paciente. En los pacientes sedados, la sesión se realizaba en forma pasiva a una velocidad de movilización estandarizada. La variable primaria de resultado fue la distancia lograda en un TM6M al momento del alta hospitalaria. Las variables secundarias fueron la fuerza isométrica de los cuádriceps, el estado funcional y la calidad de vida, esta última evaluada mediante el dominio “funcionamiento físico” del SF-36. También analizaron el tiempo dedicado al destete, las estadías en UTI y hospitalarias y la mortalidad al año; sin hallar diferencias estadísticamente significativas en estas últimas variables, así como tampoco en el estado funcional al momento del alta hospitalaria. Aún habiendo retrasado el inicio de sesiones con cicloergómetro por 2 semanas, este estudio encontró diferencias estadísticamente significativas ente los grupos en el TM6M, en la calidad de vida y en la fuerza muscular del cuádriceps al alta hospitalaria, pero no así al momento del alta de UTI. Además, hallaron correlación entre la distancia en el TM6M y la fuerza del cuádriceps, entre esta última y el puntaje del SF-36 y entre ésta y la distancia en el TM6M. La correlación positiva entre estas variables sugiere que la fuerza de los cuádriceps contribuye al desempeño durante la marcha y a la sensación subjetiva de bienestar del paciente6.
En 2009, Schweickert y col.8 evaluaron el impacto de la combinación de terapia física y ocupacional temprana con interrupción diaria de la sedación, sobre la independencia funcional al momento del alta hospitalaria, definida como la capacidad del individuo de realizar 6 actividades de la vida diaria (bañarse, vestirse, alimentarse, higienizarse, transferirse de la cama a la silla e ir al baño) y caminar en forma independiente. También analizaron la duración del delirio y los días libres de VM durante los primeros 28 días de estadía hospitalaria. Incluyeron pacientes adultos en VM por menos de 72 hs, que fueran funcionalmente independientes (Barthel index score ≥ 70) antes de la internación. El protocolo de movilización comenzaba inmediatamente luego de la intubación y contemplaba la movilización pasiva en los pacientes no respondedores. Los ejercicios activos comenzaban una vez que se lograba la interacción con el paciente, y se progresaban según la tolerancia y estabilidad del mismo. El grupo intervención inició la terapia un día después de la intubación y casi una semana antes que el grupo control. El tiempo de sesión durante VM fue significativamente mayor en el grupo intervención, así como también la proporción de pacientes funcionalmente independientes al momento del alta hospitalaria. Una vez desvinculados de la VM, no hubo diferencias significativas entre ambos grupos en los tiempos de sesión. Los pacientes del grupo tratamiento también se beneficiaron de un acortamiento del tiempo
de delirio y más días libres de VM. Mediante un análisis de riesgos proporcionales, los autores también hallaron que la edad, la ausencia de sepsis y la intervención realizada en su estudio se asociaron al logro de la independencia funcional8.
Nedham y col.10 llevaron a cabo un proyecto de mejora de la calidad basado en la movilización precoz de los pacientes en UTI. Con el objetivo de minimizar la sedación y el delirio para permitir la movilización y aumentar el número de tratamientos de rehabilitación para mejorar la movilidad funcional de los pacientes, lograron reducir la estadía en UTI y la estadía hospitalaria, comparado con el mismo periodo del año previo a la implementación del proyecto.
Un estudio que evaluó la efectividad de un grupo de medidas basadas en la evidencia, entre las que se incluían la movilización precoz, en conjunto con la coordinación de pruebas de despertar y de respiración espontánea y un estricto monitoreo del delirio, halló menor riesgo de delirio y menor estadía en VM en el grupo tratamiento. La mortalidad en UTI también se redujo, aunque sin alcanzar significancia estadística29.
Existe gran heterogeneidad respecto a cuándo iniciar la movilización precoz y en qué pacientes implementarla. La mayoría de los estudios definen criterios hemodinámicos, respiratorios, neurológicos y/o cognitivos necesarios para iniciar la terapéutica. Sin embargo, las definiciones de estos criterios difieren de un estudio a otro, lo que dificulta el consenso profesional para la selección uniforme y adecuada de pacientes y así evitar los eventos adversos. Al respecto, en 2014 Hodgson y col.30 desarrollaron un consenso multidisciplinario de expertos y definieron criterios de seguridad para la movilización activa en pacientes en VM, utilizando un sistema similar a las luces del semáforo, donde el color rojo señala la necesidad de precaución y la elevada posibilidad de desarrollar eventos adversos, el color amarillo indica que la movilización es posible pero es necesaria la discusión entre los integrantes del equipo multidisciplinario y el color verde señala que el paciente puede movilizarse con seguridad. Definieron criterios respiratorios, cardiovasculares, neurológicos y otras consideraciones que incluyen accesos y drenajes, tanto para la actividad en cama como fuera de ella. Si bien el desarrollo de dicho consenso es alentador, se necesitan investigaciones que evalúen sus recomendaciones30.
Criterios de interrupción o finalización de la terapia
Si bien el ejercicio físico activo produce algunos cambios fisiológicos esperables, muchos autores definieron criterios estrictos para interrumpir o finalizar las sesiones. Morris y col.14 interrumpieron las sesiones de ejercicios en caso de hipoxia con desaturación frecuente por debajo de 88%, TAS menor a 65mmHg, necesidad de administración de un vasopresor nuevo, isquemia miocárdica nueva, documentada por electrocardiograma y cambios enzimáticos, arritmias que requieran administración de un nuevo agente anti arrítmico, aumento de presión positiva al final de la espiración (PEEP) o necesidad de cambios en el modo ventilatorio a asistido controlado una vez iniciado el destete. Llamativamente, el autor no definió límites absolutos respecto a la Fracción Inspirada de Oxígeno (FIO2) ni la PEEP para detener la terapia.
Bourdin y col.13 interrumpieron la terapia si el paciente presentaba alguno de los siguientes: frecuencia cardíaca > 130 latidos/min o un aumento mayor o igual al 20% respecto al basal, arritmia cardiaca nueva, frecuencia respiratoria > 35 ciclos/min o un aumento mayor o igual al 20% respecto al basal, saturación < 88% sostenida por más de 1 minuto, presión arterial sistólica (PAS) < 90 mmHg o > 180 mmHg, agitación, ansiedad, diaforesis.
Pohlman y col.26 utilizaron criterios similares, a los que agregaron la presencia de gestos combativos y/o no verbales que sugieran dolor o malestar, caída de rodillas y marcada asincronía paciente-ventilador.
En una revisión sistemática de la literatura, Adler y Malone28 resumieron los criterios para interrumpir la movilización de manera práctica, definiendo criterios objetivos para cambios en la frecuencia cardiaca, presión arterial, frecuencia respiratoria, oximetría de pulso, cambios en el seteo ventilatorio o el sensorio del paciente.
Conclusión
La movilización precoz ha demostrado ser segura y factible de realizar en la UTI, aún en pacientes con elevados scores de gravedad. También ha mostrado tener impacto sobre importantes variables evolutivas como los días de VM y la estadía en UTI y hospitalaria, aunque la escasez de ensayos clínicos aleatorizados limita la fortaleza de estos hallazgos. Los resultados en el estado funcional observados en algunos estudios recientes hacen de la movilización precoz un abordaje prometedor. Para poder implementar la movilización precoz en el marco de la UTI es imperativo adoptar estrategias que reduzcan la sedación al mínimo y permitan al paciente interactuar con el entorno. Aún es necesario determinar la existencia de un grupo específico de pacientes donde se observen los máximos beneficios, así como también el momento óptimo para iniciar la movilización.
1. Kress JP. Clinical trials of early ICU mobilization. Crit Care Med. 2009;37(Suppl): S442-S447.
2. Kress JP. Sedation and Mobility. Changing the paradigm. Crit Care Clin. 2013; 29: 67-75.
3. Sociedad Argentina de Terapia Intensiva. Terapia Intensiva. 4ta ed. Buenos Aires: Editorial Médica Panamericana; 2007.
4. Morandi A, Brummel NE, Ely W. Sedation, delirium and mechanical ventilation: the “ABCDE” approach. Curr Opin Crit Care. 2011; 17: 43-49.
5. Gosselink R, Bott J, Johnson M, Dean E, Nava S, Norrenberg M, et al. Physiotherapy for adult patients with critical illness: Recommendations of the European Respiratory Society and European Society of Intensive Care Medicine Task Force on Physiotherapy for Critically Ill Patients. Intensive Care Med. 2008; 34: 1188-1199.
6. Burtin C, Clerckx B, Robbeets C, Ferdinande P, Langer D, Troosters T, et al. Early exercise in critically ill patients enhances short-term functional recovery. Crit Care Med. 2009; 37: 2499-505.
7. Griffiths RD, Hall JB. Intensive care unit acquired weakness. Crit Care Med. 2010; 38: 779-787.
8. Schweickert WD, Pohlman MC, Pohlman AS, Nigos C, Pawlik AJ, Esbrook CL, et al. Early physical and occupational therapy in mechanically ventilated, critically ill patients: A randomised controlled trial. Lancet. 2009; 373: 1874-1882.
9. Truong AD, Fan E, Brower RG, Needham DM. Mobilizing patients in the intensive care unit: from pathophysiology to clinical trials. Crit Care. 2009; 13: 216.
10. Needham DM, Korupolu R, Zanni JM, Pradhan P, Colantuoni E, Palmer JB, et al. Early physical medicine and rehabilitation for patients with acute respiratory failure: a Quality Improvement Project. Arch Phys Med Rehabil. 2010; 91: 536-42.
11. Bailey P, Thomsen GE, Spuhler VJ, Blair R, Jewkes J, Bezdjian L, et al. Early activity is feasible and safe in respiratory failure patients. Crit Care Med. 2007; 35: 139-145.
12. Li Z, Peng X, Zhu B, Zhang Y, Xi X. Active mobilization for mechanically ventilated patients. A systematic review. Arch Phys Med Rehab. 2013; 94: 551-61.
13. Bourdin G, Barbier J, Burle JF, Durante G, Passant S, Vincent B, et al. The feasibility of early physical activity in intensive care unit patients: a prospective observational one-center study. Respir Care. 2010; 55: 400-7.
14. Morris PE, Goad A, Thompson C, Taylor K, Harry B, Passmore L, et al. Early intensive care unit mobility therapy in the treatment of acute respiratory failure. Crit Care Med. 2008; 36: 2238-2243.
15. Kress JP, Hall JB. ICU acquired weakness and recovery from critical illness. N Engl J Med. 2014; 370: 1626-35.
16. De Jonghe B, Sharshar T, Lefaucheur JP, Authier FJ, Durand-Zaleski I, Boussarsar M, et al. Paresis acquired in the intensive care unit: a prospective multicenter study. JAMA. 2002; 288: 2859-2867.
17. Schweickert WD, Hall J. ICU-acquired weakness. Chest. 2007; 131: 1541-1549.
18. De Jonghe B, Bastuji-Garin S, Durand MC, Malissin I, Rodrigues P, Cerf C, et al. Respiratory weakness is associated with limb weakness and delayed weaning in critical illness. Crit Care Med. 2007; 35: 2007-2015.
19. Garnacho-Montero J, Amaya-Villar R, Garcia- Garmendia J, Madrazo-Osuna J, Ortiz-Leyba C. Effect of critical illness polyneuropathy on the withdrawal from mechanical ventilation and the length of stay in septic patients. Crit Care Med. 2005; 33: 349-354.
20. Thille AW, Boissier F, Ghezala HB, Razazi K, Mekontso-Dessap A, Brun-Buisson C. Risk factors for and prediction by caregivers of extubation failure in ICU patients: a prospective study. Crit Care Med. 2015; 43(3): 613-620.
21. Herridge MS, Cheung AM, Tansey CM, Matte-Martyn A, Diaz-Granados N, Al-Saidi F, et al. One-year outcomes in survivors of the acute respiratory distress syndrome. N Engl J Med. 2003; 348: 683-693.
22. Girard TD, Kress JP, Fuchs BD, Thomason JW, Schweickert WD, Pun BT, et al. Efficacy and safety of a paired sedation and ventilator weaning protocol for mechanically ventilated patients in intensive care (awakening and breathing controlled trial): a randomised controlled trial. Lancet. 2008; 371: 126-134.
23. Strøm T, Martinussen T, Toft P. A protocol of no sedation for critically ill patients receiving mechanical ventilation: a randomised trial. Lancet. 2010; 375: 475-480.
24. Vincent JL, Shehabi, Y, Walsh, TS, Pandharipande, PP, Ball JA, Spronk P, et al. Comfort and patient-centred care without excessive sedation: the eCASH concept. Intensive Care Med. 2016; 42(6): 962-971.
25. Kress JP, Pohlman AS, O’Connor MF, Hall JB. Daily interruption of sedative infusions in critically ill patients undergoing mechanical ventilation. N Engl J Med 2000; 342: 1471-1477.
26. Pohlman MC, Schweickert WD, Pohlman AS, Nigos C, Pawlik AJ, Esbrook CL, et al. Feasibility of physical and occupational therapy beginning from initiation of mechanical ventilation. Crit Care Med. 2010; 38: 2089-94.
27. Morris PE, Griffin L, Berry M, Thompson C, Duncan Hite R, Winkelman C, et al. Receiving early mobility during an intensive care unit admission is a predictor of improved outcomes in acute respiratory failure. Am J Med Sci. 2011; 341: 373-7.
28. Adler J, Malone D. Early mobilization in the intensive care unit: a systematic review. Cardiopulm Phys Ther Jour. 2012; 23: 5-13.
29. Balas MC, Vasilevskis EE, Olsen KM, Schmid KK, Shostrom V, Cohen MZ, et al. Effectiveness and safety of the awakening and breathing coordination, delirium monitoring/management, and early exercise/mobility bundle. Crit Care Med. 2014; 42: 1024-36.
30. Hodgson CL, Stiller K, Needham DM, Tipping CJ, Harrold M, Baldwin CE, et al. Expert consensus and recommendations on safety criteria for active mobilization of mechanically ventilated critically ill adults. Crit Care. 2014; 18: 658.