Autor : Gladys NoemĂ Kahl1, MarĂa Laura Orazi1, Eduardo Luis De Vito1,2, Claudia Liliana Dubra1, Graciela NoemĂ Svetliza1, Juan Arturo Precerutti1
1 SecciĂłn NeumonologĂa, Servicio de ClĂnica MĂ©dica del Hospital Italiano de Buenos Aires, Argentina 2 Instituto de Investigaciones MĂ©dicas Alfredo Lanari, UBA
Correspondencia : Gladys N. Kahl Domicilio postal: PerĂłn 4190, (C1199ABB), Buenos Aires, Argentina Fax: (011) 49590200 int. 8487 E-mail: gladys.kahl@hospitalitaliano.org.ar
Resumen
Introducción: Las manifestaciones registradas de la hemorragia alveolar difusa (HAD)
están influenciadas por las características de los pacientes y la experiencia de los centros
de referencias donde son asistidos.
Objetivos: Describir los hallazgos clínicos y de laboratorio, las etiologías y los factores
de riesgo de mortalidad en pacientes con HAD.
Métodos: Análisis retrospectivo de los informes de flbrobroncoscopias en pacientes
con diagnóstico de HAD (período 2003-2013), según etiologías inmunológicas y no
inmunológicas.
Resultados: Se identiflcaron 20 pacientes que presentaron los signos clínicos y patológicos de HAD sobre un total de 6839 flbrobroncoscopias (0,3%). La edad mediana
fue 57 años (rango 20-88). Los signos más frecuentes de presentación fueron disnea e
inflltrados radiológicos pulmonares en el 100% de los casos y anemia en el 95%. La
clásica tríada semiológica (inflltrados radiológicos pulmonares, anemia y hemoptisis)
de la HAD se encontró solo en 4 casos, 20%. La etiologías no inmunológicas fueron
las más frecuentes (15 casos, 75%), especialmente infecciosas, oncohematológicas y
cardiovasculares. La mediana de estadía hospitalaria fue de 17.5 días (rango 2-90 días).
Doce pacientes fueron tratados en la UTI. La letalidad fue 60% (12/20 pacientes). Los
principales riesgos de muerte fueron pacientes inmunocomprometidos (OR 27.50; IC 95%:
1.99 - 378.00, p = 0.013), necesidad de asistencia respiratoria mecánica (OR 18.00; IC
95%: 1.49-216.00, p = 0.023) y estadía en UTI (OR 7.50; IC 95%: 0.92-61.00, p = 0.049).
La mortalidad a los 14 días de internación en el grupo no inmunológico fue superior a la
del grupo inmunológico (p = 0.007) pero la mortalidad global no fue diferente (p = 0.066).
Conclusiones: En nuestra serie, los principales signos clínicos fueron disnea, anemia e
inflltrados pulmonares; pero la tríada clásica fue de rara observación. En todos nuestros
pacientes fue posible adscribir la HAD a una etiología deflnida. Las principales etiologías
fueron no inmunológicas. La estadía en UTI y la necesidad de ARM se asociaron a mayor
riesgo de mortalidad. La mortalidad a mediano plazo no fue diferente entre ambos grupos.
Palabras clave: Hemorragia alveolar difusa; Fibrobroncoscopía
Diffuse Alveolar Hemorrhage. Ten Year Experience
Abstract
Introduction: The registered manifestations of Diffuse Alveolar Hemorrhage (DAH) are
influenced by the characteristics of the patients and the experience of the referral centers
where they were assisted.
Objectives: To describe clinical and laboratory findings, etiologies and risk factors for
mortality of patients with DAH.
Methods: A retrospective analysis of fibrobronchoscopy reports in patients with DAH
diagnosis was carried out for the period 2003-2013, according to to immunological and
non-immunological etiologies.
Results: Twenty patients with clinical and pathologic signs of DAH were identified, mean
age 57 years old (range 20-88). The most common signs of presentation were dyspnea
and radiologic pulmonary infiltrates (100%), and anemia (95%). The classical clinical semiology of three signs (radiologic pulmonary infiltrates, anemia and hemoptisis) was
present only in 4 cases (20%). The most frequent etiologies were no immunological
(75%), especially infectious, oncohematologic and cardiovascular etiologies. The median
hospital stay was 17.5 days (range 2-90 days). Twelve patients were admitted into the
Intensive Care Unit. Case fatality was 60% (12/20 patients). The main risk factors for
death were immunocompromised patients (OR 27.50; IC 95%: 1.99-378.00, p = 0.013),
need for prescription of mechanical ventilation (OR was 18.00; IC 95%: 1.49-216.00,
p = 0.023) and intensive care unit admission (OR 7.50 (IC 95%: 0.92-61.00, p = 0.049).
Mortality at 14 days in the group not immunological was lower (p=0.007) but the overall
mortality was not different (p=0.066).
Conclusion: The main clinical manifestation was dyspnea, anemia and pulmonary
infiltrates, while the classic triad was infrequent. In all the cases it was possible to attribute the DAH to a defined etiology. The main etiologies were no immunological. The
stay in the intensive care unit, the necessity for mechanical ventilation and immunological
etiologies were associated with a higher risk of mortality. The medium-term mortality was
not different between the two groups.
Key words: Diffuse alveolar hemorrhage; Fibrobronchoscopy.
Introducción
La hemorragia alveolar difusa (HAD) es una manifestación inicial o aparece en la evolución de diversas condiciones inmunológicas y no inmunológicas.
La mortalidad varía según las series y la causa
subyacente entre el 20 y 100%1. Esta condición fue
descripta por primera vez por Virchow y Rokitansky en el siglo XIX2-4. Ellos reportaron un paciente
con hemosiderosis pulmonar idiopática y otro con
poliangeítis microscópica respectivamente.
Desde entonces, se ha publicado un número importante de series de casos que describen entidades
nosológicas definidas que cursan con HAD5-8. Sin
embargo, esto contrasta con la escasa cantidad de
reportes que consideran a la HAD como centro del
análisis3, 9, 10.
Se han propuesto diversas clasificaciones de
HAD que contemplan aspectos clínicos11, etiopatogénicos3, histopatológicos3, 4 y la competencia
inmunológica12. Si bien el comportamiento general
de la HAD está bien caracterizado, las etiologías, la
forma de presentación, la evolución y la mortalidad
están influenciadas no sólo por las características
de los pacientes sino también por los centros de
referencias donde fueron asistidos.
Nuestros objetivos fueron describir las características clínicas y de laboratorio, las etiologías
y los factores de riesgo de mortalidad de los casos
de HAD admitidos en nuestro hospital durante un
período de 10 años.
Materiales y métodos
Se efectuó un análisis retrospectivo de todas las
fibrobroncoscopias (FBC) en el periodo comprendido entre octubre 2003 y septiembre de 2013 con
el objeto de identificar pacientes con HAD. Sobre
un total de 6839 FBC, 20 tuvieron el diagnóstico de
HAD (0.3%). Esos pacientes reunían los criterios
clínicos y anatomopatológicos de HAD aceptados10.
De acuerdo a los mismos, se consideraron casos
de HAD a los pacientes que cumplieran con los
siguientes criterios:
– Cuadro clínico: disnea, tos (con o sin esputo
hemoptoico) y/o fiebre durante la última semana
previa al ingreso hospitalario.
– Infiltrados alveolares difusos bilaterales en
estudios radiográficos.
– Anemia (hemoglobina menor de 12 gr/dl en
hombres y 11 gr/dl en mujeres).
– Exclusión de otros diagnósticos que explicaran el
cuadro pulmonar y la demostración de macrófagos con hemosiderina en lavado broncoalveolar
(> 20%) y/o biopsia pulmonar compatible con
HAD.
Se definió inmunocomprometido a todo paciente
que recibía 20 mg/día de prednisona o su equivalente durante por lo menos un mes, infección por
HIV, enfermedad oncohematológica, trasplante de órgano sólido o médula ósea, uso de drogas inmunosupresoras, quimioterapia o radioterapia12. El
diagnóstico de etiología inmunológica se basó en los hallazgos clínicos, estudios radiológicos y datos
de laboratorio disponibles.
Análisis estadístico
El análisis estadístico se efectuó mediante estadística descriptiva y comparativa y según distribución
normal o no; curva de Kaplan-Meyer/Log-Rank
analysis para mortalidad y análisis comparativo
de sobrevida para las causas inmunológicas y no
inmunológicas.
Con el objeto de estudiar factores pronósticos
de mortalidad se utilizó análisis univariado. Se
consideraron las siguientes variables: sexo, edad
mayor de 60 años, días de internación en la Unidad
de Terapia Intensiva (UTI), necesidad de asistencia
respiratoria mecánica (ARM), días de internación,
valores de hemoglobina, urea y creatinina plasmática, requerimiento de diálisis, competencia inmune y etiologías (inmunológicas y no inmunológicas).
Según la variable, se utilizó el test de chi cuadrado
para comparar variables dicotómicas, y el test de
Wilcoxon para variables continuas.
Resultados
Las características generales de los pacientes al momento del ingreso se muestran en la Tabla 1. La triada clásica de presentación3 (hemoptisis – anemia e infiltrados pulmonares) se encontró en cuatro casos. Todos los pacientes estaban cursando el primer evento de HAD, excepto un paciente que se encontraba en su tercer episodio y se le efectuó una biopsia pulmonar por toracoscopía que aportó el diagnóstico de síndrome de Goodpasture.
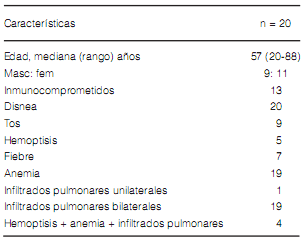
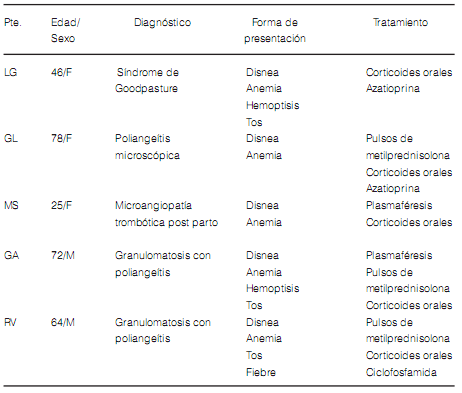
La caracterización de los pacientes de acuerdo a las causas inmunológicas y no inmunológicas9 se observa en la Tabla 2. Las causas infecciosas (n 4) fueron aspergilosis, citomegalovirus, herpes simple y acinetobacter baumanii; las etiologías oncohematológicas (n 4) correspondieron a leucemia linfática aguda (n 3) y a leucemia mieloide crónica (n 1); mientras que las causas cardiovasculares (n 3) fueron secundarias a insuficiencia cardíaca congestiva (n 2) y estenosis mitral (n 1). Las discrasias sanguíneas (n 1) correspondieron a una coagulopatía por insuficiencia hepática. Cuatro de las cinco condiciones inmunológicas fueron diagnosticadas en el momento de la HAD. La Tabla 3 detalla algunas de las características de los pacientes del grupo de causas inmunológicas.

La mediana de seguimiento de la muestra estudiada fue de 307 días. La mediana de estadía hospitalaria (n 20) fue de 17.5 días (rango 2-90 días).
Cinco de los 20 pacientes requirieron tratamiento
dialítico agudo. Doce pacientes (60%) requirieron
internación en UTI, 11 de ellos debieron ser asistidos con ARM. Los 12 pacientes internados en
UTI tuvieron una mediana de estadía de 7.5 días
(rango 1-45 días).
Se registró un total de 12 fallecimientos. De los
cuales, dentro de los 14 días hubo cuatro muertes
en el grupo de causas no inmunológicas y ninguna
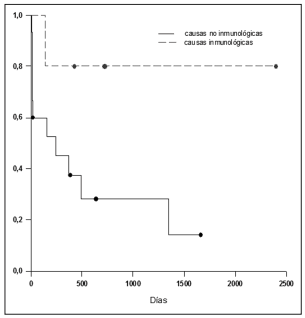
en el grupo de causas inmunológicas (Figura 1).
En cuanto al riesgo de mortalidad, no se observaron diferencias estadísticamente significativas en
lo que respecta a sexo, edad, creatininemia, uremia o requerimiento de diálisis. El requerimiento de internación en UTI demostró un OR para mortalidad de 7.50 (IC 95%: 0.92-61.00, p = 0.049). El riesgo
de mortalidad fue mayor en quienes recibieron
ARM (OR 18.00; IC 95%: 1.49-216.00, p = 0.023),
así como en pacientes inmunocomprometidos (OR
27.50; IC 95%: 1.99-378.00, p = 0.013).
La mortalidad global para ambos grupos no fue
diferente p = 0.066. Considerando los primeros 14
días de internación, la mortalidad en el grupo no
inmunológico fue superior (p= 0.007). De hecho,
a los 14 días todos los pacientes con HAD de causa
inmunológica habían sobrevivido (Figura 1). En
el grupo no inmunológico, la probabilidad de que
ocurra el evento (en éste caso muerte) a los 14 días,
era de 0.733 y descendía a 0.281 a los 493 días. Todos éstos datos deben ser tomados con precaución
dado el n bajo. Debido a esto no fue objetivo del
presente trabajo analizar de forma multivariada
el riesgo de mortalidad.
Discusión
La intención de la presente serie de casos fue
conocer y mostrar las características de una condición poco frecuente. Esto implica determinadas
limitaciones debido al bajo número de pacientes, a
la selección no aleatoria y a cierta dificultad para obtener datos completos de las historias clínicas en
forma retrospectiva. Asimismo, no fue posible efectuar análisis multivariado debido al bajo número
de casos. En el análisis de los resultados tuvimos
en cuenta estas limitaciones, de manera que los
mismos deben ser interpretados con precaución.
Sin embargo, representa la experiencia de nuestra
institución durante un periodo de 10 años.
En nuestra serie de casos la forma más frecuente de presentación clínica fue disnea, anemia e
infiltrados pulmonares, estos últimos estuvieron
presentes en todos nuestros pacientes. La clásica
combinación de hemoptisis, anemia e infiltrados
pulmonares fue infrecuente, fundamentalmente
por la baja ocurrencia de hemoptisis. Estos resultados coinciden con los reportados en otras series2, 13.
La etiología más frecuentemente hallada fue de
naturaleza no inmunológica. Estos hallazgos coinciden con lo reportado por otros autores que han
enfocado el análisis desde las causas de HAD1, 9, 14 y
difiere de otros reportes en enfermedades específicas que tenían HAD asociada a una entidad nosológica definida13, 15-17. La etiología no inmunológica
tuvo predominio de causas infecciosas y oncohematológicas. Esto difiere de otras series en las que la
principal causa no inmunológica fue insuficiencia
cardíaca congestiva y relacionada a drogas18.
En todos nuestros pacientes fue posible adscribir
la HAD a una etiología definida. Otras series han
reportado entre un 14-35% de casos donde no fue
posible establecer un diagnóstico etiológico12, 18. Este
hecho ha sido adjudicado a que algunos pacientes
ingresaron en mal estado general y no fue posible
efectuar los procedimientos diagnósticos indicados18. Otras series consideraron HAD idiopática
cuando la búsqueda de sus causas arrojó resultados
negativos12. Se estima que alrededor de un 14%
de las HAD son idiopáticas, sin embargo algunas
de ellas previamente reportadas como idiopáticas
pueden ser diagnosticadas en el curso clínico
posterior12. Es posible que la combinación de un
adecuado protocolo diagnóstico de HAD, aplicado
a pacientes cuya condición clínica permita implementarlo, pueda reducir el porcentaje de etiologías
no aclaradas. La ausencia de diagnóstico es una
condición que desde el punto de vista clínico debe
ser considerada transitoria y requiere una cuidadosa observación clínica posterior al evento.
Diversas series han reportado un mayor riesgo
de mortalidad asociada a sexo, edad, comorbilidad
cardiovascular, valores de creatinina o requerimiento de diálisis1, 12. No hemos logrado confirmar
estos hallazgos en nuestra serie de casos. Como
era de esperar, los pacientes que ingresaron a
UTI y además requirieron ARM, mostraron una
tendencia a mayor mortalidad, estos datos son
coincidentes con los de otras series reportadas1, 18.
En los casos de HAD asociada a vasculitis se ha
reportado una mortalidad mayor19. En nuestra
serie el bajo número de pacientes con vasculitis
no permite extraer conclusiones al respecto. En la
revisión de Sang-Man Jin la mayoría de los pacientes con HAD que se presentaron con insuficiencia
respiratoria no tenían enfermedades del tejido
conectivo de base. Las enfermedades malignas
fueron un hallazgo frecuente en estos pacientes y
la evolución no fue diferente entre los pacientes
con o sin enfermedades de tejido conectivo20.
En un primer momento la mortalidad en el grupo no inmunológico fue mayor, pero a largo plazo
no fue diferente de la del grupo inmunológico.
Hasta nuestro conocimiento no disponemos de
datos confiables en la literatura como para poder
comparar nuestros hallazgos.
Conclusiones
Nuestra serie es la de un hospital polivalente de alta complejidad y estuvo basada en el registro retrospectivo de las FBC realizadas durante los últimos 10 años. La principal manifestación clínica fue disnea, anemia e infiltrados pulmonares; pero la tríada clásica fue de rara observación. La principal etiología fue no inmunológica. La estadía en terapia intensiva, la necesidad de ARM y las etiologías inmunológicas se asociaron a mayor riesgo de mortalidad. En un primer momento la mortalidad en el grupo no inmunológico fue mayor, pero a largo plazo no fue diferente de la del grupo inmunológico. Dado su carácter retrospectivo estos hallazgos deben ser tomados con precaución.
Conflictos de interés: Los autores declaran no tener conflictos de intereses relacionados con el tema de esta publicación.
Bibliografía
1. Prost N, Parrot A, Picard C et al. Diffuse alveolar haemorrhage: factors associated with in-hospital and long-term mortality. ERJ 2010; 35: 1303-1311.
2. Collard HR, Marvin IS. Diffuse alveolar hemorrhage. Clin Chest Med 2004; 25: 583-592.
3. Travis WD, Colby TV, Lombard C, Carpenter HA. A clinicopathologic study of 34 cases of diffuse pulmonary hemorrhage with lung biopsy confirmation. Am J Surg Pathol 1990; 14: 1112-1125.
4. Gomez-Román J. Hemorragias alveolares difusas pulmonares. Arch bronconeumol 2008; 44: 428-436.
5. Hruskova Z, Casian AL, Konopasek P et al. Long-term outcome of severe alveolar haemorrhage in ANCA-associated vasculitis: a retrospective cohort study. Scand J Rheumatol 2013; 42: 211-214.
6. Levy JB, Turner AN, Rees AJ, Pusey CD. Long-term outcome of anti-glomerular basement membrane antibody disease treated with plasma exchange and immunosuppression. Ann Intern Med 2001; 134: 1033-1042.
7. Lazor R, Bigay-Game L, Cottin V et al. Alveolar hemorrhage in anti-basement membrane antibody disease: a series of 28 cases. Medicine (Baltimore) 2007; 86: 181-193.
8. Quadrelli SA, Alvarez C, Arce SC et al. Pulmonary involvement of systemic lupus erythematosus: analysis of 90 necropsies. Lupus 2009; 12: 1053-1060.
9. Picard C, Cadranel J, Porcher R et al. Alveolar haemorrhage in the immunocompetent host: a scale for early diagnosis of an immune cause. Respiration 2010; 80: 313-320.
10. De Lassence A, Fleury-Feith J, Escudier E, Beaune J, Bernaudin J, Cordonnier C. Alveolar hemorrhage diagnostic criteria and results in 194 immunocompromised hosts. Am J Respir Crit Care Med 1995; 151: 157-163.
11. Primack S, Miller R, Müller N. Diffuse pulmonary Hemorrhage: clinical, pathologic, and imaging features AJR 1995; 295-300.
12. de Prost N, Parrot A, Cuquemelle E et al. Diffuse alveolar hemorrhage in immunocompetent patient: etiologies and prognosis revisited. Respiratory Medicine 2012; 106: 1021-1032.
13. Buendía-Roldán I, Navarro C, Rojas-Serrano J. Hemorragia alveolar difusa: causas y desenlaces en un instituto de tercer nivel. Reumatol Clin 2010; 6: 196-198.
14. Lin Y, Zheng W, Tian X et al. Antineutrophil cytoplasmic antibody-associated vasculitis complicated with diffuse alveolar hemorrhage: a study of 12 cases. J Clin Rheumatol 2009; 15: 341-344.
15. Cordier J, Valeyre D, Guillevin L, Loire R, Brechot JM. Pulmonary Wegener’s granulomatosis. A clinical and imaging study of 77 cases. Chest 1990; 97: 906-912.
16. Lauque D, Cadranel J, Lazor R et al. Microscopic polyangiitis with alveolar hemorrhage. A study of 29 cases and review of the literature. Medicina (Baltimore) 2000; 79: 222-233.
17. Kwok S, Moon S, Ju J et al. Diffuse alveolar hemorrhage in systemic lupus erythematosus: risk factors and clinical outcome: results from affiliated hospitals of Catholic University of Korea. Lupus 2011; 20: 102-107
18. Rabe C, Appenrodt B, Hoff C et al. Severe respiratory failure due to diffuse alveolar hemorrhage: clinical characteristics and outcome of intensive care. J Crit Care 2010; 25: 230- 232.
19. Semple D, Keogh J, Forni L, Venn R. Clinical review: Vasculitis on the intensive care unit–part 2: Treatment and prognosis. Crit Care 2005; 9: 193-197.
20. Sang-Man J, Jae-Joon Y, Chul-Gyu Y et al. Aetiologies and outcomes of diffuse alveolar haemorrhage presenting as acute respiratory failure of uncertain cause. Respirology 2009; 14, 290-294.