Autor : MartĂn Sivori
Unidad de NeumotisiologĂa Hospital General de Agudos Dr. J. M. Ramos MejĂa
Correspondencia : E-mail: sivorimartin@yahoo.com
Resumen
El entrenamiento físico es el principal componente de un programa de rehabilitación respiratoria de pacientes con enfermedades respiratorias crónicas que mejora la tolerancia al ejercicio, reduce los síntomas y mejora la calidad de vida. La mayor evidencia está basada en pacientes con EPOC y cumplido en hospitales o centros de salud de forma ambulatoria. La poca disponibilidad de programas o personal capacitado, la dificultad de acceso y sus costos, han generado en las últimas décadas estudios que intentan documentar los beneficios del entrenamiento físico con base en el domicilio del paciente. Estudios con casi 400 pacientes con EPOC han demostrado su beneficio en comparación al tratamiento estándar. Otros estudios con casi 500 pacientes con EPOC han comparado el entrenamiento domiciliario vs. el ambulatorio en centro de salud/hospital, demostrando similar impacto en calidad de vida, síntomas y tolerancia al ejercicio. A pesar de ello, todavía quedan importantes preguntas por responder. El entrenamiento físico domiciliario podría ser una herramienta complementaria en un programa de rehabilitación respiratoria en aquellos pacientes con dificultad de acceso al mismo, o en aquellas regiones con poca disponibilidad de programas.
Palabras clave: EPOC; Entrenamiento domiciliario; Entrenamiento.
Introducción
Los programas de rehabilitación respiratoria con base en el entrenamiento físico (RR) están establecidos como herramientas del tratamiento de base en pacientes con enfermedad pulmonar obstructiva crónica (EPOC) que mejoran los síntomas, calidad de vida y tolerancia al ejercicio, y reducen la tasa de exacerbaciones1. Las primeras experiencias en RR fueron realizadas internando a los pacientes más severos, bajo la directa supervisión del personal de salud2. En una revisión de Casaburi de hace dos décadas, analizando 37 publicaciones, 10 habían sido realizadas en programas con internación, 22 en programas ambulatorios y 5 con ambos3. Recientemente, la Sociedad Europea Respiratoria realizó una auditoría en 13 países europeos, y determinó que el 50% de los servicios de Neumonología tenían acceso a un programa de RR: 35% con base en el hospital, 16% en programas domiciliarios y 30% ambos4. La RR continúa siendo una prestación poco difundida en todo el mundo, y en especial en Latinoamérica. Los estudios que evaluaron los beneficios de un programa de RR en pacientes internados, se realizaron entre la década del 60 y principios de los 805-8. Actualmente, la RR para pacientes internados se sugiere sólo para pacientes con enfermedades muy avanzadas, co-morbilidades que afectan la adherencia a un programa de RR (por ejemplo adicciones), falta de soporte familiar para adherirse a un programa, o dificultades en el transporte1. Las principales desventajas son su alto costo, y que su falta de cobertura por el sistema financiador de salud1,3. En los últimos años, se están empezando a implementar el acceso a programas de RR en pacientes internados en el contexto de una hospitalización por exacerbación de EPOC9, 10. Debido a las desventajas antes citadas, se empezaron a desarrollar programas ambulatorios con base en el hospital o en centros de salud1,3. Son la mayor fuente de evidencia científica sobre los beneficios de la RR en la EPOC1,3. El personal de salud está más familiarizado y entrenado en realizarla, y en general son realizadas en una frecuencia de 2 a 3 veces por semanas, supervisadas por los menos dos de ellas1-3. A su vez, este tipo de programa generó una mayor difusión de la RR, a un costo menor para el sistema de salud, por lo que algunos financiadores de salud la empezaron a reconocer para ser financiada.
Los programas domiciliarios podrían ser una alternativa por su mínima supervisión, menor consumo de recursos al sistema financiador de salud y mayor disponibilidad de aplicación a pacientes2. Sin embargo, aún permanecen preguntas que deberán ser contestadas sobre su eficacia, metodología y seguridad.
Objetivo
El objetivo de este artículo es revisar la evidencia científica publicada de estudios prospectivos, controlados, comparativos entre el entrenamiento con base en domicilio y la basada en un centro de salud/hospital de pacientes con EPOC, evaluar su impacto, metodología y seguridad.
Material y Método
Se realizó una búsqueda en bases de datos como MEDLINE, EMBASE, Cochrane, SciELO y Lilacs hasta Diciembre 2013, usando como palabras buscadoras “entrenamiento domiciliario”, ”rehabilitación domiciliaria” y “rehabilitación ambulatoria” .
Marco teórico y desarrollo
Entrenamiento domiciliario
Según las guías de expertos internacionales y nacionales, el entrenamiento físico como parte de un programa de rehabilitación respiratoria constituye una herramienta terapéutica fundamental en el tratamiento moderno de un paciente con enfermedad pulmonar obstructiva crónica (EPOC)1, 3. En el pasado, la prescripción de ejercicios se hacía en base a la cicloergometría, sin embargo, se está empezando a publicar estudios basados en caminatas, que es una herramienta efectiva, fácil de prescribir y de menor costo11, 12.
Existe suficiente evidencia que el entrenamiento es efectivo tanto en el paciente internado como en un sistema ambulatorio con base en el hospital o en el domicilio13-32. Ésta efectividad es independiente del lugar en que se lleva a cabo el ejercicio y depende más de la estructura del programa. La elección entonces está dada por el costo y la disponibilidad de los recursos1. La combinación de las modalidades también es ampliamente utilizada y sus fortalezas y debilidades han sido reseñadas recientemente1. Se ha demostrado que el ejercicio domiciliario de bajo nivel de complejidad puede ser beneficioso en promover tolerancia al ejercicio, mejoría de calidad de vida y control de síntomas1, 11, 13-32. Recientemente, la caminata “nórdica” ha sido determinada como una herramienta útil y aceptada que mantiene los efectos aún después del período de supervisión, y que modifica el estilo de vida12. En nuestro medio, de una manera más simple y sencilla, Conti y col. han entrenado a través de la caminata incentivada de duración progresiva limitada por la disminución de la saturación de oxígeno a <88% o disnea más de 4 puntos en la escala de Borg modificada, obteniendo resultados beneficiosos21.
Múltiples experiencias han estudiado de manera controlada y prospectiva el entrenamiento domiciliario comparado con el tratamiento estándar hasta un año de seguimiento en casi 400 pacientes con EPOC13, 15, 16, 20-29, 31. Entre ellas, Elias Hernández y col. estudiaron 60 pacientes con EPOC grave, entrenándolos a través de caminatas y graduaron su intensidad al 70% de la velocidad máxima alcanzada en una prueba de caminata progresiva (shuttle test)15. Se observó en el grupo intervención, una duplicación en la prueba de resistencia al ejercicio (p<0.001), calidad de vida (p<0.001), con menor impacto en la disnea (p=0.05)15. Recientemente Dultra Dias y col. han comparado prospectivamente a 27 pacientes con EPOC, de forma doble ciega, el entrenamiento aeróbico y de fuerza domiciliario con un grupo control que sólo realizó ejercicios respiratorios y de estiramiento31. Al cabo de 2 meses, no se observó diferencias en la tolerancia al ejercicio y calidad de vida, salvo la endurancia respiratoria que fue mayor en el grupo intervención y la carga respiratoria que fue menor en el control31.
Sin embargo, pocos estudios han comparado de manera prospectiva y controlada la efectividad del entrenamiento ambulatorio con base en el hospital vs. domiciliario. Seis estudios al presente han sido publicados con poco más de 500 pacientes con EPOC14, 16-19, 32. De manera general se lograron resultados similares en mejoría de la capacidad de ejercicio, disnea y calidad de vida en ambas localizaciones14, 16-19, 32 (Tabla 1). Puente-Maestu y col. en 41 pacientes con EPOC severa (FEV1 promedio 40%) compararon un grupo de pacientes con entrenamiento domiciliario basado en caminar 1 hora por día, cuatro días a la semana, 3 a 4 km, monitoreado por pedómetros y visitas semanales, en comparación a otro grupo de pacientes con entrenamiento convencional ambulatorio con base en 425 Entrenamiento domiciliario en la EPOC
el hospital14. Ambos grupos mejoraron la calidad de vida, evaluada por el cuestionario de calidad de vida CRQ en sus cuatro dominios. El grupo control logró una respuesta fisiológica al entrenamiento (aumento del VO2 pico, menor aumento de VCO2 y del lactato, menor frecuencia respiratoria al ejercicio máximo y mayor aumento del tiempo de resistencia al ejercicio), similar al entrenamiento domiciliario14. Además, el entrenamiento en domicilio aumentó el tiempo de resistencia al ejercicio submáximo, con menor frecuencia cardíaca y tensión arterial diastólica al final del ejercicio de carga constante (p<0.05) con respecto al basal14. Strijbos y col. en 45 pacientes con EPOC grave (FEV1=42% predicho) evaluaron el impacto del entrenamiento domiciliario vs. ambulatorio hospitalario por 12 semanas vs. grupo control sin entrenamiento, y seguimiento a 18 meses16. Se observó similar impacto en la mejoría de las pruebas de ejercicio y escalas de disnea, pero el grupo de entrenamiento domiciliario persistió en la mejoría durante todo el período de seguimiento, significando quizás que pudieron transferir más fácilmente su cambio de estilo de vida a la vida cotidiana, manteniendo sus beneficios16. Maltais y col. en 252 pacientes con EPOC moderada a grave compararon luego de 4 semanas de entrenamiento, dos grupos de entrenamiento (domiciliario y ambulatorio hospitalario), a 8 semanas17. Observaron que ambos grupos tuvieron similar efecto en la escala de disnea del cuestionario de calidad de vida CRQ17. Güell y col. en 51 pacientes con EPOC grave, compararon luego de 8 semanas de entrenamiento el impacto en la tolerancia al ejercicio y la calidad de vida18. Determinaron que ambos grupos de entrenamiento (domiciliario y ambulatorio hospitalario) mejoraron la tolerancia al ejercicio y la calidad de vida (CRQ), sin diferencia entre sí, pero sólo el que se entrenó en el hospital alcanzó la mínima diferencia clínicamente significativa en la prueba de 6 minutos y en la escala funcional de CRQ18. Jolly y col. en 50 pacientes con EPOC moderada a severa, compararon luego de 8 semanas de entrenamiento el impacto en la tolerancia al ejercicio y la calidad de vida19. Se determinó que ambos grupos de entrenamiento (domiciliario y ambulatorio hospitalario) mejoraron la tolerancia al ejercicio, sin diferencias entre ellos en el tiempo de resistencia en prueba submáxima en cicloergometría y shuttle resistencia. Tampoco se observaron diferencias en la calidad de vida (SGRQ)19. Mendes de Oliveira y col. en 117 pacientes con EPOC moderada a severa, compararon a 12 semanas, el impacto sobre el BODE y la prueba de 6 minutos32. En ambos grupos de entrenamiento (domiciliario y ambulatorio hospitalario) se logró una modificación beneficiosa con respecto al basal, pero sin diferencias entre sí32.
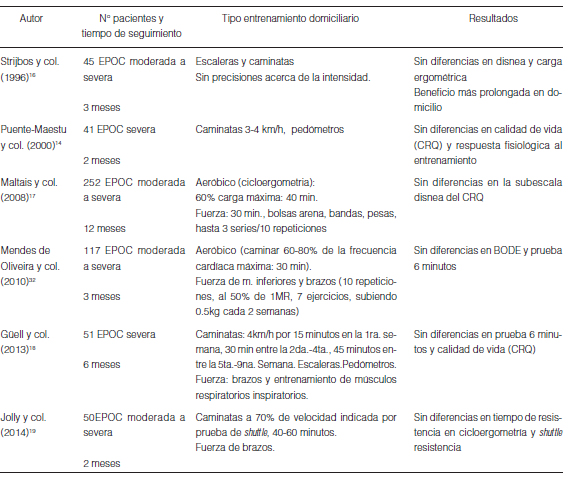
Diferentes estrategias de entrenamiento han sido empleadas en domicilio: caminatas, bicicleta y escaleras para los miembros inferiores, y ejercicios de fuerza para los miembros superiores e inferiores (Tabla 2 y 3)13-32. Por ejemplo, Puente-Maestu y col. en 41 pacientes con EPOC severa el entrenamiento domiciliario estaba basado en caminar 1 hora, cuatro días a la semana, velocidad de 3 a 4 km/hora, monitoreado por pedómetros y visitas semanales al centro de salud para mantener la adherencia14. Strijbos y col. en 45 pacientes con EPOC graves entrenaron en base a escaleras y caminatas en sesiones de 30 minutos dos veces por semana por doce semanas y 15 minutos los otros días, y eran visitados 1 vez por mes por enfermeras, pero sin dar mayores precisiones acerca de la intensidad de trabajo16. Maltais y col. entrenaron ejercicios aeróbicos con bicicletas al 40% de la carga máxima por 40 minutos, 3 veces por semana por ocho semanas, y ejercicios de fuerza 30 minutos, con la misma frecuencia, con pesas, bandas y bolsas de arena, sin especificar grupos musculares involucrados17. Güell y col. han usado los pedómetros y han indicado entrenar en caminatas diarias a 4 km/h por 15 minutos en la primera semana, subiendo a 30 min entre la semana segunda y cuarta y 45 minutos de la quinta a novena semana18. Jolly y col. instruyeron para realizaran caminatas al 70% de la velocidad máxima alcanzada en el shuttle test por lo menos 40 minutos por sesión19. Se indicó que debía repetirse 6 días por semana, asociándolo al entrenamiento de miembros superiores (MS) con ejercicios no sostenidos de cinco minutos de duración cada uno, de cinco tipos diferentes, pasando de mano una mancuerna de 1 kg por encima de la cabeza o levantando con los brazos extendidos las mancuernas desde frente al tronco hasta por encima de la cabeza. Se realizaron repetitivamente 45 segundos, con 15 segundos de descanso. Se incrementó individualmente según tolerancia el peso de la tarea y para mantener la adherencia se realizó un llamado telefónico cada 2 semanas19. Mendes de Oliveira y col. realizaron el entrenamiento en domicilio, tres veces por semana por tres meses32. Consistió en caminar al 60-80% de la frecuencia cardíaca máxima alcanzada en prueba 6 minutos por 30 minutos, y ejercicios fuerza de miembros inferiores (dos tipos) y superiores (5 tipos) a 10 repeticiones al 50% de una prueba de repetición máxima (1MR), subiendo 0.5kg cada 2 semanas32. Otra forma de prescribir la intensidad de ejercicio a alcanzar, fue la comunicada por Horowitz y col. a través de la simple determinación del puntaje de la escala de Borg34. Correlacionaron la escala de Borg con la medición del consumo de oxígeno y el umbral de lactato, determinando que un puntaje de disnea de alrededor de 5, se asocia a un porcentaje de consumo de oxígeno cercano al 80% del máximo34.


Así, esta herramienta muy sencilla y útil, podría ser utilizada como pauta de intensidad de trabajo en el ejercicio34.
En cuanto a los impactos alcanzados por el entrenamiento domiciliario, se ha demostrado que reduce la escala de BODE post-entrenamiento, al igual que el aplicado en el ambulatorio con base en el hospital, según Cote19,32,35. Ya ha sido demostrado que la RR es una intervención con probado efecto en la reducción de las exacerbaciones, siendo la evidencia proveniente de estudios con entrenamiento ambulatorio hospitalario1,11. Con respecto al impacto de la RR domiciliaria sobre la reducción de las exacerbaciones y hospitalizaciones, sólo fue evaluada en tres estudios en comparación al tratamiento habitual17,25,33. No se observó diferencias en las tasas de hospitalizaciones y en su duración en la RR domiciliaria, aunque Boxall y col. reportó una tendencia a menor hospitalización y de su duración a 6 meses17,25,33.
Un problema de los programas de entrenamiento con base en el centro de salud, es que casi un tercio de los pacientes que empiezan un programa de rehabilitación, abandonan por diferentes razones, entre las cuales las sociales y económicas-laborales son una de las principales35. El entrenamiento domiciliario sería una opción para aquellos pacientes con poca accesibilidad al médico, o todas las razones que imposibiliten la concurrencia regular al gimnasio. Sin embargo, dos estudios han detectado que el entrenamiento domiciliario tuvo incidencia de abandono superior al hospitalario18-19. Puede obedecer ello, a que en el hospital, el paciente se halla más contenido y promueve su permanencia en la rehabilitación. La supervisión con llamados telefónicos periódicamente, o las visitas a los centros de salud regularmente pautadas, podrían ser medidas que disminuirían la tasa de abandono y mejoraría la adherencia. Aunque en comparación a las estrategias de entrenamiento en internación y ambulatorios con centro en una institución sanitaria, que son supervisadas, el entrenamiento domiciliario es por definición “no supervisado”, y esto es visto por muchos como una barrera en la adherencia, y por otros como desafío a promover cambios en el estilo de vida hacia una mayor actividad física.
En base a la revisión de los estudios publicados, se podría resumir cuales serían los pacientes que deberían ofrecérsele un programa de entrenamiento domiciliarios, y cuales no (Tabla 4 y 5).


Seguridad
La seguridad del entrenamiento con base domiciliaria, fue reportada en sólo dos estudios17,33. Murphy y col. relataron en el grupo entrenamiento domiciliario, la incidencia de dolor de hombros y brazos en pocos pacientes, y para Maltais y col. no hubo diferencias entre eventos adversos relacionados al entrenamiento en el grupo domiciliario vs. el ambulatorio hospitalario17,33.
Preguntas abiertas
Este campo de investigación, deberá responder alguna de estas preguntas que al día de hoy quedan abiertas:
• ¿Cómo mejorar la adherencia en domicilio?
• ¿Cuáles son los medios y estrategias de entrenamiento más eficientes en domicilio?
• ¿Cuál es el rol de medios modernos telemétricos y electrónicos que ayuden al entrenamiento?
• ¿Cuál es el impacto del entrenamiento domiciliario sobre las exacerbaciones, hospitalizaciones y mortalidad a largo plazo?
• ¿Es seguro el entrenamiento domiciliario?
Conclusiones
La experiencia acumulada fueron los estudios sobre entrenamiento domiciliario realizados en pacientes con EPOC grado severa a muy severa, con seguimientos cortos. Los programas de entrenamiento domiciliario están basados en ejercicios de caminatas, en bicicleta y escaleras, al menos tres sesiones de 30 minutos por semana, sin supervisión directa, durante dos meses. Los estudios que compararon entrenamiento domiciliario vs. tratamiento estándar farmacológico, demostraron que se alcanzaron mejorías en la calidad de vida y capacidad de ejercicio superiores con el entrenamiento domiciliario. Y por otra parte, cuando se comparó el entrenamiento domiciliario con el ambulatorio hospitalario no se evidenció diferencias en la calidad de vida y capacidad al ejercicio entre ellos. Los eventos adversos del entrenamiento domiciliario encontrados fueron leves. Las principales ventajas de un programa domiciliario de rehabilitación son la mayor disponibilidad para el paciente y menores costos para el sistema financiador de salud.
El entrenamiento domiciliario debería ser un complemento al entrenamiento ambulatorio hospitalario o del centro de salud, para aquellas regiones con poca disponibilidad de centros de rehabilitación, o para aquellos pacientes que padecen enfermedades respiratorias crónicas con problemas de movilidad (físicos, sociales, económicos). Su uso permitirá expandir, difundir y ser más accesible la RR.
Conflictos de interés: El autor declara dar asesoramiento al laboratorio Boehringer Ingelheim SA.
1. Sivori M, Almeida M, Benzo R, et al. Consenso Argentino de Rehabilitación Respiratoria. Medicina (B Aires) 2008; 68: 325-44.
2. Garvey C, Spruit M,Hill K, Pitta F, Shioya T. International COPD Coalition Column: pulmonary rehabilitation reaching out to our international community. J Thorac Dis 2013; 5: 343-8.
3. R. Casaburi. Exercise training in chronic obstructive lung disease.In Principles and Practice of Pulmonary Rehabilitation. WB. Saunders Co. Philadelphia. 1993. 204-24.
4. European Respiratory Society. Pulmonary Rehabilitation. In White Book of ERS. Gibson J, Loddenkemper R, Sibille Y, Lundaback B (Eds), 2013, p 340-7.
5. Miller WF, Taylor HF. Exercise training in the rehabilitation of patients with severe respiratory insufficiency due to pulmonary emphysema. South Med J 1962; 55: 1216-21.
6. Pierce AK, Taylor HF, Archer RKm Miller WF. Responses to exercise training in patients with emphysema. Arch Inter Med 1964; 113: 28-36.
7. Pierce AK, Paez PN, Miller WF. Exercise training with the aid of a portable oxygen supply in patients with emphysema. Am Rev Respir Dis 1965; 91: 653-9.
8. Paez PN, Phillipson EA, Masangkay M, Sproule BJ. The physiologic basis of training patients with emphysema. Am Rev Respir Dis 1967; 95: 944-53.
9. Lacasse Y, Brosseau L, Milne S, et al. Pulmonary rehabilitation for chronic obstructive pulmonary disease. Cochrane Database Syst Rev 2002; CD003793.
10. Bolton C, Bevan-Smith E, Blakey J, et al. British Thoracic Society guideline on pulmonary rehabilitation in adults. Thorax 2013; 68:ii1-ii30.
11. Spruit M, Singh S, Garvey C, et al. An official American Thoracic Society/European Respiratory Society Statement: key concepts and advances in pulmonary rehabilitation. Am J Respir Crit Care Med 2013; 188: e13-e54.
12. Breyer MK, Breyer-Kohansal R, Funk GC, Dornhofer N, Spruit MA,Wouters EF, Burghuber OC, Hartl S. Nordic walking improves daily physical activities in COPD: a randomised controlled trial. Respir Res 2010; 11: 112.
13. Griffiths T, Burr ML, Campbell IA, et al. Results at 1 year of outpatient multidisciplinary pulmonary rehabilitation: a randomised controlled trial. Lancet 2000; 355: 362–8.
14. Puente-Maetsu L, Sanz ML, Sanz P, Cubillo JM, Mayol J, Casaburi R. Comparison of effects of self-monitored training programs in patients with chronic obstructive pulmonary disease. Eur Respir J 2000; 15: 517-25.
15. Elías Hernández MT, Montemayor Rubio T, Ortega Ruiz F, Sánchez Riera H, Sánchez Gil R, Castillo Gómez J. Results of a home-based training program for patients with COPD. Chest 2000; 118: 106-14.
16. Strijbos JH, Postma DS, van Altena R, Gimeo F, Koeter GH. A comparison between an outpatient hospital-based pulmonary rehabilitation program and home-based pulmonary rehabilitation program in patients with COPD. A follow-up of 18 month. Chest 1996; 109: 366-72.
17. Maltais F, Bourbeau J, Shapiro S, et al. Effects of home-based pulmonary rehabilitation in patients with chronic obstructive pulmonary disease: a randomized trial. Ann Int Med 2008; 149: 869-78.
18. Güell MR, de Lucas P, Gáldiz JB, et al. Comparación de un programa de rehabilitación domiciliario con uno hospitalario en pacientes con EPOC: estudio mulcéntrico español. Arch Bronconeumol 2008; 44: 512-8.
19. Jolly E, Sivori M, Villarreal S, Almeida S, Saenz C. Enfermedad Pulmonar Obstructiva Crónica. Entrenamiento domiciliario vs. ambulatorio hospitalario. Medicina Buenos Aires 2014; 74: 293-300.
20. Bendstrup KE, Ingemann Jensen J, Holm S, Bengtsson B. Out-patient rehabilitation improves of daily living, quality of life and exercise tolerance in chronic obstructive pulmonary disease. Eur Respir J 1997; 10: 2801-6.
21. Conti E, Carles D, Saucedo M, Viota M. Beneficio de un programa de caminatas en pacientes con EPOC, evaluados con pruebas de caminatas, índice de disnea y cuestionario de calidad de vida. RAMR 2003; 3: 1-11.
22. Mc Gavin CR, Gupta SP, Lloyd EL, Mc Hardy GJ. Physical rehabilitation for the chronic bronchitis: results of a controlled trial of exercises in the home. Thorax 1977; 32: 307-11.
23. Readron J, Awad E, Normandin E, Vale F, Clark B, ZuWallack RL. The effect of comprehensive outpatient pulmonary 429 Entrenamiento domiciliario en la EPOC rehabilitation on dyspnea. Chest 1994; 105: 1046-52.
24. Ferrari M, Vangelista A, Vedovi E, et al. Minimally supervised home rehabilitation improves exercise capacity and health status in patients with COPD. Am J Phys Med Rehab 2004; 83: 337-43.
25. Cambach W, Chadwick-Starver R, Wagenaar R, et al. The effects of a community-based pulmonary rehabilitation programme on exercise tolerance and quality of life: a randomized controlled trial. Eur Respir J 1997; 10: 104-13.
26. Boxall AM, Barclay L, Sayers A, Caplan G. Managing COPD in the community: a randomized controlled trial of home-based pulmonary rehabilitation for elderly housebound patients. J Cardiopulm Rehab 2005; 25: 378-85.
27. Busch AJ, McClements JD. Effects of a supervised home exercise program on patients with severe COPD. Phys Ther 1988; 68: 469-74.
28. Na JO, Kim DS, Yoon SH, et al. A simple and easy home-based pulmonary rehabilitation program for patients with chronic lung diseases. Monaldi Arch Chest Dis 2005; 63: 30-6.
29. Borel JC, Wuyam B, Veale D, Maclet E, Pison C. Mise en oeuvre et bilan d´un réentrainement a l´effort a domicile chez 37 patients avec handicap respiratoire. Rev Mal Respir 2004; 21: 711-7.
30. Ouksel H, Gautier V, Bajon D, et le Groupe de travail de l´ANTADIR. La rehabilitation respiratoire a domicile : données de la littérature, aspects pratiques et médico-economiques. Rev Mal Respir 2004; 21: 727-35.
31. Gosselink N, Decramer M. La rehabilitation pulmonaire du XXI siecle: service a domicile. Rev Mal Respir 2004; 21: 679-81.
32. Mendes de Oliveira J, Studart Leitao Filho F, Malosa Sampaio L, et al. Outpatient vs home-based pulmonary rehabilitation in COPD : a randomized controlled trial. Multid Respir Med 2010; 5 : 401-8.
33. Murphy N., Bell C., Costello RW. Extending a home from hospital care programme for COPD exacerbations to include pulmonary rehabilitation. Respir Med 2005; 99: 1297-1302.
34. Horowitz M., Littenberg B.,Mahler D.. Dyspnea ratings for prescribing exercise intensity in patients with COPD. Chest 1996 ; 109: 1169-75.
35. Cote C, Celli B. Pulmonary rehabilitation and the BODE index in COPD. Eur Respir J 2005; 26: 630-6.
36. Hayton C, Clark A, Olive S, et al. Barriers to pulmonary rehabilitation: characteristics that predict patient attendance and adherence. Respir Med 2013; 107: 401-7.