Autor : Aren, Leandro1, Mayer, Germán F. 1, Hernández, Julián2,
1Servicio de KinesiologĂa, Unidad de Terapia Intensiva. Hospital Madre Catalina RodrĂguez. Merlo, San Luis. 2Servicio de Terapia Intensiva. Hospital Madre Catalina RodrĂguez. Merlo, San Luis.
https://doi.org/10.56538/ramr.JFTV5847
Correspondencia : Leandro Aren. E-mail: leann.mdp@gmail.com
RESUMEN
Se
define como osificaciĂłn heterotĂłpica a la formaciĂłn
de tejido Ăłseo en zonas de tejido blando en donde habitualmente no hay hueso.
Se trata de una patologĂa rara/ subdiagnosticada
habitualmente relacionada con parálisis e inmovilización durante el curso
crĂtico de traumatismos, lesiones neurolĂłgicas, sĂndrome de dificultad
respiratoria aguda, cirugĂas o grandes quemados. En el transcurso de la
pandemia por SARS-CoV-2 (nuevo COVID-19), se reportaron casos de pacientes
crĂticos con osificaciĂłn heterotĂłpica y se interpretĂł
que la magnitud de la reacciĂłn inflamatoria, posible efecto propio del virus, y
los largos perĂodos de inmovilizaciĂłn mientras transcurrĂa la etapa crĂtica
podrĂan ser los determinantes de esta entidad clĂnica.
Durante
el perĂodo de internaciĂłn de los casos que describiremos a continuaciĂłn, el
porcentaje ocupacional fue del 166 % y del 200 % y la carga laboral del
personal de enfermerĂa, medida por TISS-28, fue de 72 puntos, lo que excediĂł
casi al doble de las posibilidades laborales. Al mismo tiempo, la
rehabilitaciĂłn motora, por parte del equipo de kinesiologĂa, se vio postergada
ante la necesidad de atender circunstancias urgentes como la optimizaciĂłn del
soporte ventilatorio y la participaciĂłn en maniobras de cambios de decĂşbito. De
este modo, interpretamos que la gran sobrecarga laboral acontecida durante la
pandemia condicionĂł una inadecuada provisiĂłn de movilizaciĂłn temprana que dio
como resultado una mayor prevalencia de osificaciĂłn heterotĂłpica
en pacientes pos-COVID grave cuando se la compara con sĂndrome de dificultad
resÂpiratoria aguda por otras causas.
Presentamos
dos casos de osificaciĂłn heterotĂłpica en pacientes
que cursaron sĂndrome de dificultad respiratoria aguda por SARS-CoV-2 en
momentos de alta carga laboral.
Caso
1: Paciente masculino de 48 años, que ingresó a la UCI por NAC grave por
COVID-19. Antecedentes de obesidad. RequiriĂł 31 dĂas de AVM, 4 ciclos de
posiciĂłn prona (192 h total), TQT al dĂa 18, 23 dĂas de bloqueantes
neuromusculares y 24 de sedaciĂłn. Comienza la movilizaciĂłn activa-asistida al
dĂa 24 con MRC 38/60. Un total de 52 dĂas de internaciĂłn. A los 6 meses del
alta, se diagnosticĂł osificaciĂłn heterotĂłpica
bilateral de cadera.
Caso
2: Paciente de 58 años, que ingresa a UCI por NAC grave por COVID-19. AnteÂcedentes
de HTA y obesidad. RequiriĂł 39 dĂas de AVM, dos ciclos de posiciĂłn prona (60 h
total), TQT al dĂa 7. Un total de 45 dĂas de UCI y 111 de hospital. Al año del
alta, se diagnostica osificaciĂłn heterotĂłpica
bilateral de cadera.
Palabras
clave: COVID-19,
OsificaciĂłn HeterĂłpica
ABSTRACT
Heterotopic ossification (OH) is
defined as the formation of bone tissue in areas of soft tissue where there is
usually no bone. It is a rare/underdiagnosed pathology usually related to
paralysis and immobilization during the critical course of trauma, neurological
lesions, acute respiratory distress syndrome (ARDS), surgery, or major burns.
In the course of the SARS-CoV2 (new COVID-19) pandemic, cases of critically ill
patients with OH were reported, interpreting that the magnitude of the
inflammatory reaction, possible effect of the virus itself, and long periods of
immobilization while the critical stage was taking place could be the
determinants of this clinical entity.
During the hospitalization period
of the cases that we will describe below, the occupaÂtional percentage was 166
% and 200 % and the workload of the nursing staff, meaÂsured by TISS-28, was 72
points, exceeding almost twice the possibilities labor. At the same time, motor
rehabilitation by the Physiotherapy team was postponed due to the need to
address urgent circumstances such as optimization of ventilatory
support and participation in decubitus change maneuvers. In this way, we
interpret that the great work overload that occurred during the pandemic
conditioned an inadequate provision of early mobilization, resulting in a
higher prevalence of OH in severe post-COVID patients when compared with ARDS
due to other causes.
We present two cases of HO in
patients who underwent ARDS due to SARS-CoV2 at times of high workload.
Case 1: A 48-year-old man, who
was admitted to the ICU due to severe Pneumonia (NAC) due to COVID-19. History of obesity. He required 31 days of Mechanical VenÂtilation
Assistance (AVM), 4 cycles of prone position (192 total hours), tracheostomy
(TQT) on day 18, 23 days of neuromuscular blockers and 24 of sedation.
Active-assisted mobilization begins on day 24 with a Medical Research Council
(MRC) score of 38/60. A total of 52 days of hospitalization.
Six months after discharge, bilateral HO of the hip was diagnosed.
Case 2: 58-year-old patient,
admitted to the ICU with severe NAC due to COVID-19. History
of Hypertension and Obesity. She required 39 days of AVM, two cycles of
prone position (60 total hours), TQT on day 7. A total of 45
days in the ICU and 111 in the hospital. A year after discharge,
bilateral OH of the hip was diagnosed.
Key words: COVID-19, Ossification, Heterotopic
Recibido: 01/02/2023
Aceptado: 25/07/2023
INTRODUCCIĂ“N
La
pandemia por SARS-CoV-2 puso en jaque a la mayorĂa de los sistemas de salud del
mundo, con una tasa de utilizaciĂłn elevada de cuidados crĂticos y para la cual
no se contaba con suficiente recurso humano calificado, por lo que se debiĂł
cubrir esa demanda con personal sin la experticia necesaria o generando un
volumen de trabajo mayor en el staff de
esas áreas. En este marco, dĂa a dĂa aparecen nuevas publicaciones sobre el
estrés del sistema y del personal de salud.1
Los
pacientes que padecieron COVID-19 grave registraron estancias largas en
unidades de cuiÂdados crĂticos (UCI), uso prolongado de drogas analgosedantes y bloqueantes neuromusculares, requerimiento
de asistencia ventilatoria mecánica (AVM) y largos ciclos de posición prono. La
simulÂtaneidad de un gran volumen de pacientes crĂticos superĂł la capacidad del
personal para brindar una adecuada atenciĂłn, lo que genera posibles
complicaciones relacionadas con el estrés de los trabajadores.1, 2
La
osificaciĂłn heterotĂłpica (OH) consiste en formaciĂłn
de tejido óseo en zonas de tejido blando extraesquelético
donde habitualmente no existe hueso.3
Hay
dos presentaciones tĂpicas de OH: la heÂreditaria y la adquirida. La segunda es
más preÂvalente y se observa principalmente en pacientes con inmovilizaciĂłn
prolongada luego de lesiones traumáticas musculoesqueléticas,
lesiones neuroÂlĂłgicas, grandes quemados, sĂndrome de dificultad respiratoria
aguda (SDRA) o cirugĂas mayores.4
La
inmovilizaciĂłn prolongada es un factor comĂşn entre los pacientes que presentan
lesión cerebral traumática, lesión de médula espinal, SDRA de otras causas y
COVID-19 graves.5
La
lesiĂłn tisular produce una invasiĂłn de cĂ©Âlulas inflamatorias, que genera
alteración en las células de origen mesenquimatoso.
Esta afectación puede conducir hacia un programa osteogénico
u osteocondrogĂ©nico al diferenciar las cĂ©lulas meÂsenquimatosas en osteoblastos.6
La inflamación sistémica, el metabolismo alterado del calcio y la
miositis local que presentan los pacientes con COÂVID-19
podrĂa llegar a desencadenar este efecto.7
La
OH fue reportada recientemente como una complicaciĂłn asociada a pacientes con
COVID-19 grave, que tuvieron largos perĂodos de AVM y estancia hospitalaria
prolongada.7 En la gran maÂyorĂa
de los casos, fue identificada posterior al alta hospitalaria, donde el dolor,
la limitaciĂłn al moviÂmiento y la rigidez articular fueron los sĂntomas que
desencadenaron la sospecha y posteriormente el diagnĂłstico fue confirmado a
través de estudios por imágenes.5,
8, 9
CASO CLĂŤNICO 1
Paciente
masculino de 43 años de edad que ingreÂsĂł en la UCI por neumonĂa grave por
COVID-19, luego de cursar dos dĂas de internaciĂłn en sala general sin revertir
la hipoxemia a pesar de recibir altas concentraciones de oxĂgeno. Obesidad
grado I como Ăşnica comorbilidad. Requiere AVM desde el ingreso a UCI y presenta
criterios de SDRA grave.
Durante
los primeros 10 dĂas de su estadĂa en la UCI realizĂł de manera alterna 4
perĂodos de posiciĂłn prona prolongada, los que sumaron un total de 192 h en ese
perĂodo y en esa posiciĂłn. Hasta el dĂa 23 (de UCI) recibiĂł sedaciĂłn profunda y
bloqueantes neuromusculares. PresentĂł interÂcurrencias
infecciosas, escara sacra y debilidad adquirida en UCI (DAUCI). Luego de
suspender el bloqueo neuromuscular y con un nivel de sedaÂciĂłn superficial, la
puntuaciĂłn en la evaluaciĂłn de la fuerza muscular mediante la escala Medical Research Council (MRC) fue de 38/60, por lo que se
encuentra por debajo del punto de corte de 48/60.10
Se logra la desvinculaciĂłn de la AVM a los 31 dĂas de estadĂa en
UCI y el alta hospitalaria a los 52 dĂas desde el ingreso al hospital, sin
requeÂrimiento de oxĂgeno suplementario y con un MRC de 50/60. Durante su
estancia en el hospital tuvo como promedio diario de aporte de calcio 1044 mg,
fĂłsforo 728,6 mg y vit D 737,6 UI. El promedio de
aporte diario de corticoides fue de 9,29 mg (0,093 mg/kg/d) de dexametasona.
A
los seis meses del alta, el paciente consulta por dolor y limitaciĂłn del
movimiento de rotaciĂłn externa e imposibilidad para la abducciĂłn de amÂbas
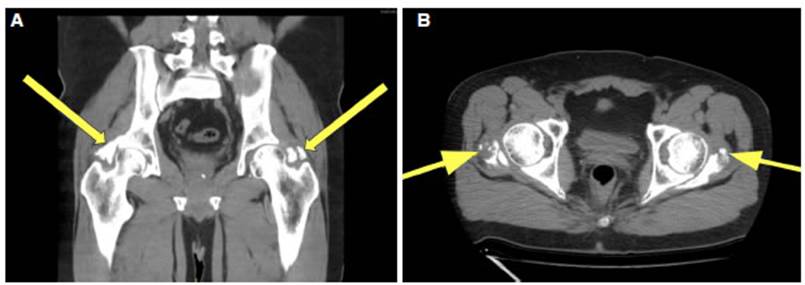
caderas. Se solicita una tomografĂa de pelvis y cadera y se observa OH
bilateral de cadera (Figura 1 A y B).
CASO CLĂŤNICO 2
Paciente
de 58 años, hipertenso y con obesidad grado 1 que, estando internado en sala
general con diagnĂłstico de neumonĂa grave por COVID-19, presenta accidente
cerebrovascular isquémico, lo que motiva su ingreso en la UCI. Evoluciona con
deterioro respiratorio, por lo que requiere AVM. Recibe 2 ciclos de prono, y
suma un total de 60 h durante los primeros 10 dĂas de estadĂa en UCI. Presenta intercurrencias infecciosas y escara saÂcra. Se logra
desvinculaciĂłn de AVM luego de 39 dĂas. Permanece en UCI por 45 dĂas y es dado
de alta hospitalaria a los 111 dĂas desde su ingreso. Durante su estancia en el
hospital tuvo como promedio diario de aporte de calcio 2359,34 mg, fĂłsforo
1538,6 mg y vit D 1190,8 UI. El promedio de aporte
diario de corticoides fue de 7,75 mg (0,072 mg/kg/d) de dexametasona.
Sin requerimiento de oxigenoterapia al egreso, con dĂ©ficit motor braquioÂcrural derecho moderado, ataxia, alteraciĂłn en el
campo visual y alimentaciĂłn por gastrostomĂa por trastorno deglutorio. A un año
del egreso, habiendo logrado una mejorĂa funcional, se evidencia limiÂtaciĂłn al
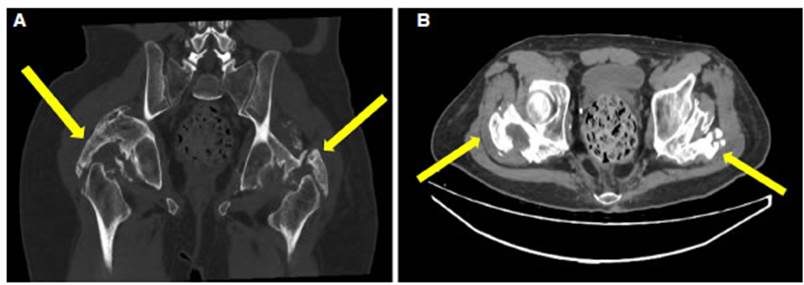
movimiento no relacionado con su déficit motor. Se realiza TC de pelvis en la
que se observa OH de ambas caderas (Figura 2 A y B).
Hasta
la fecha sin oportunidad quirĂşrgica.
DISCUSIĂ“N
Los
casos publicados de OH en pacientes con COÂVID-19 se dieron ante presentaciones
graves de la enfermedad, con internaciones prolongadas y soÂporte ventilatorio
invasivo por SDRA.5-9,
11-13 Como
con cualquier causa de SDRA grave, la parálisis y la sedación profunda fue
parte de la terapéutica.14,
15
Durante
la estadĂa de los dos pacientes presenÂtados, el porcentaje ocupacional de la
UCI excedió entre el 66 % y el 100 % su capacidad máxima. Expresado de otra
manera, el porcentaje ocupaÂcional fue del 166 % y del 200 %, la carga laboral
del personal de enfermerĂa medida por TISS-28 fue de 72 puntos, lo que excediĂł
casi por el doble las posibilidades laborales de un enfermero [datos propios].
Complicaciones infecciosas, como neumoÂnĂa asociada a la ventilaciĂłn mecánica,
infecciones asociadas a catĂ©teres y Ăşlceras por decĂşbito tripliÂcaron el valor
promedio del servicio. En ese marco, la kinesioterapia motora se vio postergada
ante la necesidad de atender circunstancias urgentes, lo que contribuyĂł a
largos perĂodos de inmovilizaciĂłn. Los tiempos disminuidos al lado de la cama
del paÂciente interfirieron con la correcta implementaciĂłn de protocolos de
destete ventilatorio, que redundĂł en mayores tiempos de AVM y estadĂa en UCI,
por lo tanto, mayor tiempo de bloqueantes neuromusÂculares y sedantes, lo que
trajo como consecuencia la inmovilidad prolongada de los pacientes.
Algunas
publicaciones que plantean la fisiopaÂtogenia de la
OH consideran a la inmovilizaciĂłn como un factor asociado, sin ahondar en
diferencias entre la movilizaciĂłn activa versus pasiva. En el trabajo de Stoira y cols., se destaca una prevalenÂcia cuatro veces
mayor en pacientes distresados por COVID-19 respecto
de pacientes con otras causas de SDRA. No contamos con mediciĂłn de paratohormona, fĂłsforo ni vit D.
Sin embargo, los aportes de calcio, vit D y fĂłsforo
fueron adecuados a las necesidades basales. Respecto al uso de corticoides, las
dosis utilizadas fueron muy elevadas, y concuerdan con lo reportado por Stoira y cols. Si bien se plantean caracterĂsticas propias
de la infecciĂłn por SARS-CoV-2 como alteraciones huÂmorales, trastorno en el
metabolismo del calcio, respuesta inflamatoria y lesiĂłn muscular directa,
concluye que la inmovilizaciĂłn prolongada es el Ăşnico factor relevante en el
análisis multivariado y recomienda la movilización pasiva temprana como método
preventivo para el desarrollo de OH.7
CONCLUSIĂ“N
Nuestro
reporte de casos encuentra factores que han sido expuestos en la bibliografĂa
como posibles causas de OH en pacientes con COVID-19, tal es el caso del uso
prolongado de sedantes y bloqueantes neuromusculares en pacientes que cursan
con un estado inflamatorio intenso. El estado crĂtico y la estrategia
terapĂ©utica tienen como consecuencia largos perĂodos de inmovilidad durante la
estadĂa en UCI.
De
todos modos, lo arriba descripto no logra explicar la mayor prevalencia de OH
en pacientes que cursaron SDRA por COVID-19 cuando se los compara con pacientes
que padecieron SDRA de otras etiologĂas, entendiendo que no habrĂa difeÂrencias
respecto de los estados inflamatorios ni la recomendaciĂłn sobre utilizaciĂłn de analgosedacion profunda y bloqueo neuromuscular.
Interpretamos
que la carga laboral que generĂł la asistencia de pacientes durante los picos de
la panÂdemia influyĂł considerablemente, lo que provoca situaciones poco
frecuentes en la práctica diaria, como priorizar la intervención kinésica
respiratoÂria sobre la motora, dificultad para llevar a cabo protocolos de
destete de AVM y un menor tiempo de permanencia al lado de la cama del paciente
por su condiciĂłn de aislamiento.
El
resultado de esto podrĂa haber desencadenado más dĂas de drogas sedantes y
bloqueantes neuÂromusculares, más dĂas de ventilaciĂłn mecánica y retraso o
imposibilidad en la movilidad pasiva y activa de los pacientes, todas
circunstancias favorecedoras de OH.
Creemos
que la mayor prevalencia de OH en la COVID-19 grave podrĂa ser un marcador de
estrés del sistema de salud. Consideramos relevante la realización de futuras
investigaciones que evalĂşen dicha asociaciĂłn.
Conflicto
de intereses
Los
autores declaran que no presentan conflicto de inteÂreses.
BIBLIOGRAFĂŤA
1. Shreffler
J, Huecker M, Petrey J. The
Impact of COVID-19 on Healthcare Worker Wellness: A Scoping Review. Western Journal of Emergency Medicine. 2020;21: 1059-66. https://doi.org/10.5811/westjem.2020.7.48684
2. Castro HM, Prieto
MA, Muñoz AM. [Prevalence of burnout in healthcare workers
during the COVID-19 pandemic and associated factors. A
cross-sectional study]. Medicina. 2022;82:479-86.
3. Sun E, Hanyu-Deutmeyer
AA. Heterotopic Ossification. StatPearls. Treasure Island
(FL): StatPearls Publishing; 2022.
4. Shehab
D, Elgazzar AH, Collier BD. Heterotopic ossificaÂtion.
J Nucl Med. 2002;43:346-53.
5. Meyer C, Haustrate
M-A, Nisolle JF, Deltombe
T. HeteroÂtopic ossification in COVID-19: A series of 4 cases. Ann Phys Rehabil Med. 2020;63:565-7. https://doi.org/10.1016/j.rehab.2020.09.010
6. Meyers C, Lisiecki
J, Miller S, Levin A, Fayad L, Ding C, et al.
Heterotopic Ossification: A Comprehensive Review. JBMR Plus. 2019;3: e10172. https://doi.org/10.1002/jbm4.10172
7.
Stoira E, Elzi L, Puligheddu C, Garibaldi R, Voinea
C, Chiesa AF, et al. High prevalence of heterotopic ossificaÂtion in critically ill patients
with severe COVID-19.Clin
Microbiol Infect. 2021;27:1049-50.
https://doi.org/10.1016/j.cmi.2020.12.037
8. Aziz A, Choudhari
R, Alexander AJ, Allam E. HeteroÂtopic ossification
post COVID-19: Report of two cases. Radiol Case Rep.
2021;16:404–9. https://doi.org/10.1016/j.radcr.2020.12.002
9. Vardar S, Ă–zsoy
ĂśnĂĽbol T, Ata E, Yılmaz
F. A case report of a patient with COVID-19 infection and
widespread heteroÂtopic ossification. Turk j phys med rehabil. 2022;68:149-53. https://doi.org/10.5606/tftrd.2022.8172
10. Hermans
G, Van den Berghe G. Clinical review: intensive care
unit acquired weakness. CriticalCare. 2015;19:274. https://doi.org/10.1186/s13054-015-0993-7
11.
Serrano ML, Lima Serrano M, González Méndez MI, Carrasco Cebollero FM, Lima
RodrĂguez JS. Factores de riesgo asociados al desarrollo de Ăşlceras por presiĂłn
en unidades de cuidados intensivos de adultos: revisión sistemática. Med Intensiva. 2017;41:339-46. https://doi.org/10.1016/j.medin.2016.09.003.
12. Van Ochten
NA, Shori A, Puderbaugh MA,
Benert J, Krishnamurthy M. Heterotopic ossification
in COVID-19 patient on anticoagulation with limited treatment options.
Medicine: Case Reports and Study Protocols. 2022. p. e0212.
https://doi.org/10.1097/MD9.0000000000000212
13.
Brance ML, Cóccaro NM, Casalongue AN, Durán A, Brun LR. Extensive progressive heterotopic ossification
post-Covid-19 in a man.Bone.
2022;155:116287. https://doi.org/10.1016/j.bone.2021.116287
14. Chanques
G, Constantin J-M, Devlin JW, Ely EW, Fraser GL, GĂ©linas C, et al. Analgesia and sedation in patients with
ARDS. Intensive Care Med. 2020;46: 2342-56.
https://doi.org/10.1007/s00134-020-06307-9
15. Hraiech
S, Yoshida T, Annane D, et al. Myorelaxants
in ARDS patients. Intensive Care Med. 2020;46:2357-72.
https://doi.org/10.1007/s00134-020-06297-8