Autor : Rey, DarÃo RaÚl1 , SÃvori, MartÃn2
1 Director Carrera de Especialista, UBA, Unidad AcadÃĐmica Hospital TornÚ. 2 Director Carrera de Especialista, UBA, Unidad AcadÃĐmica Hospital Ramos MejÃa.
https://doi.org./10.56538/ramr.QTLF5648
Correspondencia : Dario Rey. E-mail: darioraul.rey@gmail.com
RESUMEN
Se
presenta un caso clÃnico interpretado al principio como asma alÃĐrgica al pelo
de perro y, luego, documentado como neumonitis por hipersensibilidad no fibrÃģtica vinculada al antecedente ambiental domÃĐstico.
Palabras
clave: Hiperreactividad
bronquial, Neumonitis por hipersensibilidad, Alergia a perros domÃĐsticos
ABSTRACT
We present a case initially
interpreted as allergic asthma triggered by dog hair and later confirmed as
non-fibrotic hypersensitivity pneumonitis (HP) associated with domestic
environmental conditions
Key word: Bronchial hyperreactivity, Hypersensitivity
pneumonitis, Allergy to domestic dogs
Recibido: 12/03/2023
Aceptado: 14/04/2023
CASO CLÃNICO
Paciente
masculino de 44 aÃąos de edad. En ocaÂsiÃģn de haber adoptado dos perros, comenzÃģ
a presentar cuadros de tos improductiva por bronÂcoespasmo que requirieron
consultas periÃģdicas en emergencias mÃĐdicas. Cede con salbutamol en aerosol a
demanda en razÃģn de que los animales viven en un espacio abierto en el jardÃn y
en una casilla apartada de la casa. Se habÃa interpretado como hiperreactividad
bronquial al pelo del perro. Como antecedente el paciente refiriÃģ asma bronÂquial
desde la infancia a la adolescencia en la que habÃa remitido.
Consulta
por tos improductiva a la consulta. En el examen fÃsico SO2 98 %, en la
auscultaciÃģn, se observa hipoventilaciÃģn moderada en
ambos hemitÃģrax con escasa sibilancias en las bases.
Se medica con formoterol + budesonida
en aerosol (160/4,5 μg) tid,
fexofenadina, betametasona
y salbutamol a demanda. A los 7 d, presentÃģ muy buena evoluciÃģn clÃnica y
semiolÃģgica pulmonar. Se solicitaron los siguientes estudios:
â
Laboratorio: Sin particularidad.
â
EspirometrÃa (sin/con broncodilatadores): FVC
4390/5410 mL (94/100% predicho), FEV1 2370/2640 ml
(67/76% predicho), FEV1/FVC 0,71, respuesta a broncodilatadores en FEV1 15%.
â
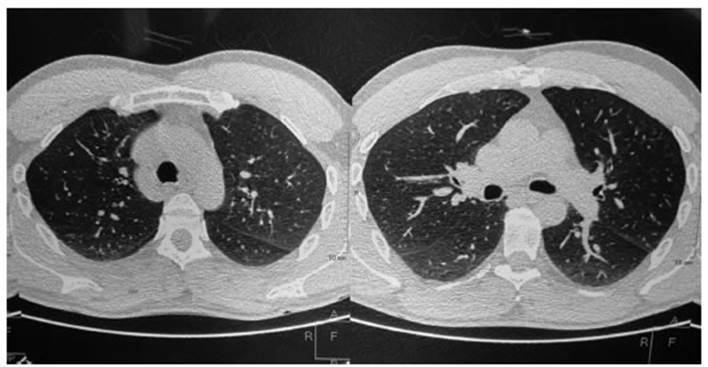
TAC de alta resoluciÃģn de tÃģrax (TACAR): Cambios inflamatorios en la pared
bronquial e imÃĄgenes de mayor atenuaciÃģn de ÂŦvidrio esmeriladoÂŧ en segmentos
posterior de lÃģbulo superior derecho y apicoposterior
de lÃģbulo superior izquierdo (Figura 1).
Se
interpretÃģ la situaciÃģn clÃnica actual como neumonitis por hipersensibilidad
(NHS) con fenotipo no fibrÃģtico, por lo que se agrega
predniÂsona por vÃa oral (0,5 mg/kg/d) por 15 d y,
luego, descendiendo en las seis semanas siguientes hasta suspenderla con
remisiÃģn clÃnica completa. A los dos meses, concurriÃģ a control en buen estado
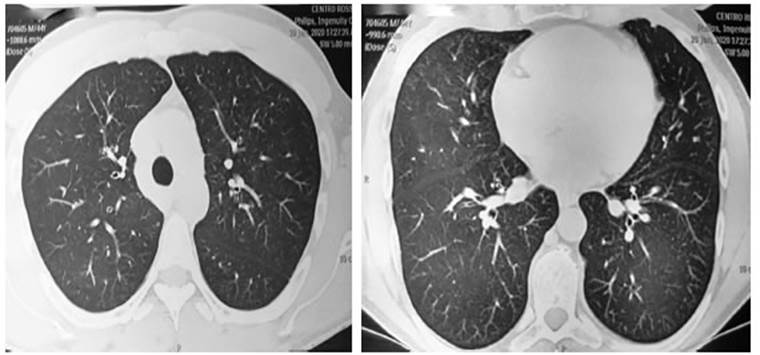
geÂneral y asintomÃĄtico, con semiologÃa respiratoria normal. Se realizÃģ una espirometrÃa que revelÃģ mejor FEV1, pero con persistencia
de obstrucÂciÃģn al flujo aÃĐreo moderada. La TACAR mostrÃģ resoluciÃģn del âvidrio
esmeriladoâ (Figura 2). Se le recomendÃģ mantener la medicaciÃģn broncodilaÂtadora
y cumplir con los esquemas completos de vacunaciÃģn antigripal, antineumonÃģccica, doble adultos y para SARS-CoV-2.
COMENTARIO
Diversos
estudios demuestran que el 10 %-20% de la poblaciÃģn mundial es afectada por
alergia a perros y gatos domÃĐsticos, lo que constituye un problema sanitario.1, 2 Asimismo, se
considera que existen alergias anÃĄlogas a bÚhos, periquitos, faisanes,
chinchillas y cacatÚas.1,
2 En
razÃģn de que la prevalencia de alÃĐrgenos a perros y gatos es frecuente, existe
una imprescindible necesidad de diagnosticar con certidumbre y tratar a los
pacientes para reducir la morbimortalidad por su exposiciÃģn.1, 2 La alta prevalencia de enfermedades alÃĐrgicas,
que incluyen la rinoconjuntivitis y el asma
bronquial, se asocia con una considerable morbilidad individual directa, asÃ
como con altos costos sociales, que incluyen la pÃĐrdida de producÂtividad
laboral. Entre adultos alÃĐrgicos a los perros hogareÃąos, los costos de
exacerbaciones de asma aÃąaden en Estados Unidos de USD 500 millones a USD 1000
millones.3
Contribuyen
a mejorar esencialmente el diagÂnÃģstico, las determinaciones realizadas por
compoÂnentes de sensibilizaciÃģn a proteÃnas alergÃĐnicas.4 La
capacidad para identificar con exactitud a las personas sensibles a canes y
felinos es fundamental para disminuir la carga de asma y rinitis alÃĐrgica al
permitir una mejor evaluaciÃģn de la eficacia teÂrapÃĐutica. A diferencia de los
pacientes con alergia a gatos, el diagnÃģstico y tratamiento de pacientes con
alergias a perros sigue siendo un desafÃo. La exposiciÃģn continua a alÃĐrgenos
animales conduce a su sensibilizaciÃģn y progresiÃģn a sÃntomas alÃĐrÂgicos
clÃnicos.4 La
concordancia diagnÃģstica es de solo 52,2% entre las pruebas cutÃĄneas, el suero
e IgE especÃfica a canes. Sigue existiendo una gran
dificultad en el uso de la escarificaciÃģn cutÃĄnea para detectar alergia a
perros en pacientes. Los extractos comercialmente disponibles utilizados en
dichas pruebas se componen de proteÃnas varias y con dosificaciÃģn que varÃa
considerablemente. Los animales domÃĐsticos, asà como los seres humanos,
comparten e intercambian mediante secreciones y desprendimientos dÃĐrmicos,
patÃģgenos, microÂbiomas y lipocalinas.
Estas Últimas, al presentar una carga defectuosa de alÃĐrgenos, pueden inducir
hipersensibilidad Th2.5 Se han
identificado compoÂnentes alÃĐrgenos en suero, caspa, piel, pelo, saliva y orina
de canes. Existen estudios iniciales que revelaron la importancia del
componente alÃĐrgeno Can f 1, lo que sugiere que la caspa es la fuente preferida
para la mayorÃa de las preparaciones comerciales de extractos alergÃĐnicos para
perros.5 En forma
progresiva, se han diferenciado y aislado proteÃnas caninas. En la actualidad,
existen siete alÃĐrgenos de componentes identificados como Can f 1-7 por la
UniÃģn Internacional de SociedaÂdes InmunolÃģgicas. Aunque muchos se clasifican
como alÃĐrgenos âimportantesâ, solo el 50% de los pacientes alÃĐrgicos reaccionan
y, de estos, no se ha identificado ningÚn alÃĐrgeno canino que tenga alto grado
de reactividad.6 Con respecto
al tratamiento, a fin de controlar los sÃntomas clÃnicos, se propone
principalmente evitar la exposiciÃģn al animal. Estos deben tener un baÃąo
bisemanal para minimizar la caspa, saliva, descamaciÃģn de la piel y pelos.7 La separaciÃģn
o exclusiÃģn de la mascota no contribuirÃĄ a disminuir la sintomatologÃa en
especial si existen alfombras, ya que los alÃĐrgenos âal ser establesâ, pueden
permanecer en el medio ambiente hasta 6 meses. El manejo sintomÃĄtico con el uso
de antiÂhistamÃnicos y esteroides (CS) se plantea cuando se han efectuado las
estrategias preventivas y teraÂpÃĐuticas, pero persiste la sintomatologÃa.7 Por ÚltiÂmo,
la inmunoterapia por vÃa subcutÃĄnea es eficaz, pero menos efectiva que para la
alergia a felinos. Esta introducciÃģn progresiva de alÃĐrgenos en dosis
constantes y gradualmente mayores durante 3 a 5 aÃąos se relaciona con cambios
en la funciÃģn de las cÃĐlulas Th 2 al fenotipo Th1 e inducciÃģn de cÃĐlulas T reguladoras.
Las publicaciones en inmunoterapia de perros de 1963 mostraron atenuaciÃģn de
los sÃntomas en 11 pacientes tratados con extracto de alÃĐrgenos de canes.7
El
tratamiento con inmunoterapia depende de extractos confiables y seguros. La
seguridad de la vÃa subcutÃĄnea es tambiÃĐn un problema: si un paÂciente es muy
sensible, diferentes lotes producidos por el mismo fabricante con distintas
cantidades de proteÃnas alergÃĐnicas componentes pueden proÂvocar reacciones
adversas cuando esas personas se exponen repentinamente a niveles altos.
TambiÃĐn se podrÃa realizar tratamiento desensibilizante
por vÃa intradÃĐrmica (ID), que puede prolongarse de 3 a 5 aÃąos mediante la
administraciÃģn por personal idÃģneo En los Últimos 20 a 30 aÃąos, la vÃa sublinÂgual
(SL) ha ganado una paulatina notoriedad.
Como
las indicaciones clÃnicas para ambas vÃas se sobreponen, si estÃĄ disponible la
SL podrÃa ser preferible por algunos pacientes debido a la comodidad de su
administraciÃģn, aunque la ID es considerada mÃĄs eficaz.10
La
exposiciÃģn a mascotas ha sido implicada como un factor de riesgo para el asma. Takkouche y cols. examinaron la
asociaciÃģn entre la exposiciÃģn a mascotas, el asma y la rinitis alÃĐrgica por
medio de un metaanÃĄlisis.10 En 32
artÃculos, el riesgo para asma relacionado con la exposiciÃģn a cualquier
mascota fue de 1,39 (IC del 95%: 1,00-1,95). y para el
perro fue 1,14 (IC 95% 1,01-1,29). Entre los estuÂdios de cohortes, la
exposiciÃģn a felinos obtuvo un riesgo relativo de 0,72 (IC del 95%: 0,55-0,93),
en tanto que, para la rinitis alÃĐrgica, el riesgo relativo de exposiciÃģn a
cualquier mascota 0,79 (IC del 95%: 0,68-0,93).10
La conclusiÃģn de los autores fue que la exposiciÃģn a gatos ejerce
un leve efecto preventivo sobre el asma, mÃĄs manifiesto en los estudios de
cohorte. La exposiciÃģn a perros aumenta levemente el riesgo de asma.10
Al
paciente del caso clÃnico citado no se le haÂbÃa realizado ninguna prueba
diagnÃģstica para documentar la alergia al pelo de perro, y se lo habÃa tratado
sintomÃĄticamente con medidas de evitaciÃģn ambiental, y medicaciÃģn preventiva
inhalada bronquial (budesonida/formoterol),
antiÂhistamÃnicos y corticoides, y mejorÃģ clÃnicamente con ellas.
Por
otra parte, la NHS es una enfermedad inmunolÃģgica que se manifiesta en
individuos sensibles luego de la exposiciÃģn a agentes ambienÂtales
identificados o no.11 Se han
propuesto varias definiciones, pero no se ha llegado a un consenso entre los
expertos.11 Acorde con
las nuevas GuÃas ATS/ERS/ALAT/JRS, el patrÃģn caracterÃstico de NHS no fibrÃģtica se identifica tomogrÃĄficamente,
por nÃģdulos centrilobulares, atenuaciÃģn de mosaico en
inspiraciÃģn y atrapamiento aÃĐreo en espiraciÃģn y aspecto de âvidrio
esmeriladoâ.11 En la NHS, en
la atenuaciÃģn en mosaico âque se manifiesta en forma distintivaâ, los lÃģbulos afectados
por la neumonitis (atenuaciÃģn aumentada) se intercalan con lÃģbulos de
atenuaciÃģn normal o ligeramente disminuida, en razÃģn de la obstrucciÃģn bronquioÂlar.12 Suelen ser
bilaterales y simÃĐtricos con distriÂbuciÃģn difusa, tanto coronal como axial.12 Aunque esta
estructura de irregularidades sugiere NHS no fibrÃģtica,
el atrapamiento aÃĐreo aislado es otro paÂtrÃģn potencial que puede hallarse en
esta variante. Al paciente, luego de la Última evaluaciÃģn, se lo interpretÃģ
como portador de NHS fenotipo no fiÂbrÃģtica. DeberÃa
haberse completado con un lavado broncoalveolar
(BAL).11 TÃpicamente,
la presencia de mayor linfocitosis distingue la NHS fibrÃģtica
de la sarcoidosis y fibrosis pulmonar idiopÃĄtica, y
de la NHS no fibrÃģtica de la sarcoidosis.11 TambiÃĐn la
determinaciÃģn sÃĐrica de IgG antiantÃgeno
sosÂpechado es de utilidad, aunque no disponible en el paÃs.11
En razÃģn de los antecedentes de contacto, la clÃnica y la TACAR,
asà como la respuesta terapÃĐuÂtica, se decidiÃģ obviar dicho paso. El porcentaje
de linfocitos en el BAL de la NHS es igual o superior al 20%.11
El tratamiento aconsejado en el fenotipo no fibrÃģtico
de NHS es prednisona o equivalente a 0,5 mg/kg/d por
1-2 semanas y disminuciÃģn gradual hasta 10 mg/d de mantenimiento por 2 a 4
semanas. Para evitar los efectos adversos de los CS, se puede usar micofenolato y azatioprina,
principalmente en aquellos pacientes que presenten recaÃda o progresiÃģn cuando
no se puede realizar un buen control ambiental.13
El paciente respondiÃģ rÃĄpidamente a prednisona
en dosis decrecientes por dos meses. En cambio, en el fenotipo NHS fibrÃģtico, con pobre evidencia se puede usar CS solo o
combinados con micofenolato, azatioprina
en dosis decrecientes hasta 6 meses, pero en algunos pocos pacientes pueden
quedar con tratamiento de por vida.12 El rituximab, anticuerpo monoclonal anti-CD20 podrÃa ser de
utilidad en especial si no tiene patrÃģn de neumonÃa intersticial usual o de
neumonÃa intersticial no especÃfica.
Los
antifibrÃģticos, como pirfenidona
y ninteÂdanib, estÃĄn siendo estudiados tambiÃĐn para
esta indicaciÃģn, en especial si la enfermedad progresa con patrÃģn de neumonÃa
intersticial usual.12
En
conclusiÃģn, se presenta un caso clÃnico de un paciente con asma alÃĐrgica al pelo
de perro, que desarrollÃģ luego NHS con fenotipo no fibrÃģtica;
se tratÃģ con prednisona por menos de tres meses hasta
suspenderlos y se logrÃģ remisiÃģn de las imÃĄgenes tomogrÃĄficas
y mejorÃa de los sÃntomas respiratorios.
BIBLIOGRAFÃA
1.
DÃaz Perales A, GonzÃĄlez de Olano D, PÃĐrez Gordo M, et al. Allergy to uncommon pets: new allergies but the same alÂlergens. Front Immunol 2013;4:1-6.
https://doi.org/10.3389/fimmu.2013.00492
2. Partridge SJ, Pepperell JC,
Forrester-Wood C, Ibrahim NB, Raynal A, Swinburn CR. Pheasant rearerâs
lung. Occup Med (Lond). 2004;54:500-3. https://doi.org/10.1093/occmed/kqh092
3. Hellgren
J, Cervin A, Nordling S,
Bergman A, Cardell LO. Allergic
rhinitis and the common cold-high cost to society. Allergy.
2010;65:776-83. https://doi.org/10.1111/j.1398-9995.2009.02269.x
4. Chan SK, Leung DYM. Dog and
Cat Allergies: Current State of Diagnostic Approaches and Challenges. Allergy Asthma
Immunol Res. 2018;10:97-105.
https://doi.org/10.4168/aair.2018.10.2.97
5.
Jensen Jarolim E, Pacios L,
Bianchini R, et al. Structural similarities of human and mammalian lipocalins,
and their function in innate immunity and allergy. Allergy 2016; 71: 286-94. https://doi.org/10.1111/all.12797
6. Virtanen T. Immunotherapy for
pet allergies. Hum Vaccin Immunother.
2018;14:807-14. https://doi.org/10.1080/216
45515.2017.1409315
7. Dhami
S, Kakourou A, Asamoah F,
et al. Allergen immuÂnotherapy for allergic asthma: A systematic review and
meta-analysis. Clin Transl
Allergy 2017;7:25-36. https://doi.org/10.1186/s13601-017-0160-0
8. Smith DM, Coop CA. Dog
allergen immunotherapy: past, present, and future. Ann
Allergy Asthma Immunol. 2016;116:188-93.
https://doi.org/10.1016/j.anai.2015.12.006
9. Hodson
T, Custovic A, Simpson A, Chapman M, Woodcock A,
Green R. Washing the dog reduces dog allergen levels, but the dog needs to be
washed twice a week. J Allergy Clin
Immunol. 1999;103:581-5.
https://doi.org/10.1016/S0091-6749(99)70227-7
10. Takkouche
B, GonzÃĄlez-Barcala FJ, Etminan
M, FitzgerÂald M. Exposure to furry pets and the risk of asthma and allergic
rhinitis: a meta-analysis. Allergy. 2008;63:857-64. https://doi.org/10.1111/j.1398-9995.2008.01732.x
11. Raghu G, Remy-Jardin M, Ryerson CJ, et al. Diagnosis of Hypersensitivity
Pneumonitis in Adults. An Official ATS/JRS/ALAT Clinical
Practice Guideline. Am J Respir Crit Care Med 2020; 202:e36-e69. https://doi.org/10.1164/rccm.202005-2032ST
12. Alberti
ML, RincÃģn-Ãlvarez E, BuendÃa-RoldÃĄn
I, Selman M. Hypersensitivity Pneumonitis: Diagnostic
and TheraÂpeutic Challenges. Front Med (Lausanne).
2021;8:718299.
https://doi.org/10.3389/fmed.2021.718299