Autor : Walter Mattarucco 1
1NeumonÃģlogo. Vicepresidente de la AAMR
A
pesar de los avances sustanciales en la reducción del impacto de muchas
enfermedades no transÂmisibles (cardiopatías, cáncer), la
morbilidad y mortalidad por la enfermedad respiratoria cróniÂca
continúa aumentando. Este aumento se debe principalmente a la creciente
carga de enfermedad pulmonar obstructiva crónica (EPOC), ocurrida a
pesar de la identificación del tabaquismo como el principal factor de
riesgo de la enfermedad desde hace más de 50 años. Muchos
factores han conÂtribuido a lo que ahora debe ser considerada una emergencia de
salud pública: no limitar la venta y consumo de productos del tabaco,
falta de control de la exposición a contaminantes ambientales a lo largo
de la vida; sumado esto al envejecimiento de la población mundial.1
En la introducción de este documento, la comisión
The Lancet entiende que esta es la apertura de un debate y que no todas las
acciones se podrán aplicar basadas en la evidencia ni en forma
equitativa en diferentes partes del mundo.
En
el año 2020, se registraron en la Argentina 376 219 defunciones por
todas las causas; las enfermedades del sistema respiratorio fueron la tercera
de estas (14,5%), aunque en una proÂporción menor respecto al año
anterior (18%). Esto se debió a la emergencia del SARS-CoV2 (14,1%) como
causa de muerte, la cual se ubicó en cuarto lugar.2 Esto demuestra claramente que la
EPOC y sus consecuencias siguen en aumento constante.
El
estudio EPOC.AR demostró que en nuestro país la prevalencia de
esta patología alcanza el 14,5% y se observa un subdiagnóstico
que alcanÂzó 77%.3 Al igual que en otros
países, la falta de detección de la EPOC sigue siendo un problema
para los sistemas de salud. Las razones de la falta de detección son
múltiples: primero, los pacientes fumadores con síntomas
atribuyen estos al hábito de fumar, la edad, el desacondicionamiento. SeÂgundo,
estos síntomas no se investigan en forma habitual en las consultas si
los comparamos, por ejemplo, con el control de la TA, la glucemia, etc.
Tercero, la intervención breve para el tabaquismo (evidencia A para su
utilidad) no se pone en práctiÂca de forma fehaciente. Cuarto, la
espirometría no es un estudio que esté disponible en forma amplia
o equitativa en nuestro sistema de salud, a la vez que su disponibilidad en el
ámbito privado suele tener restricciones en cuanto a la frecuencia de
realización.
En
los últimos años, la iniciativa GOLD ha hecho hincapié en
varias cuestiones que tienen que ver con la etiología: se tienen en
cuenta otras exposiciones, como el uso de biomasa y las drogas ilícitas
como causas de EPOC, pero aún persiste la necesidad de la
relación VEF1/CVF < 0,70 para confirmar el diagnóstico.4
Alvar
Agusti y cols. plantean, desde hace unos años, el enfoque de la EPOC
desde la perspectiva holística del GETomics.5 La sigla GET refiere a gene (âgenâ),
enviromment (âambienteâ), time (âtiempoâ) y describe la posible
relación de una carÂga genética relacionada con una
exposición/evento a lo largo de la vida de una persona y el tiempo en
que esta se expresa o actúa. Dichos eventos se relacionan con diferentes
ómicas (omics), que son conjuntos de características en
una esfera determiÂnada (clínica, radiológicas, genéticas,
de imágenes o estructurales).
Es
este un enfoque integral de eventos biolóÂgicos en un individuo
determinado, sometido a factores ambientales etiológicos. Con esta estraÂtegia
integradora, podemos establecer a través de la historia del paciente
individual la presencia de eventos vitales (bajo peso al nacer, prematurez,
infecciones en la infancia, asma en la niñez, tuÂberculosis) que se
transforman en determinantes de lo que llamamos âtrayectoria pulmonarâ. Esta
trayectoria expresa la evolución no natural de nuestra
función pulmonar; determina la alteraÂción en diferentes momentos
de la vida del valor del VEF1 (al nacimiento, en la adolescencia, en la edad
adulta) que puede pasar inadvertida; y que, sometida a diversas exposiciones
(tabaquismo, humo de biomasa, vapores tóxicos, inhalación de
productos de nicotina calentados), aumentan la probabilidad de generar EPOC.
Desde
la perspectiva práctica, en la consulta, encontramos pacientes con toda
la clínica de la EPOC que nunca fumaron, pacientes con factores de
riesgo y presencia de alteraciones estructurales en las imágenes que no
tienen síntomas, adultos jóvenes fumadores que fueron
asmáticos y padeÂcieron bronquiolitis a edad temprana. Algunos
tendrán alteración funcional y otros no. Estos últimos
entran dentro de lo que GOLD llama EPOC temprana.
Actualmente
no contamos con evidencia que nos apoye para realizar una búsqueda
activa de personas en riesgo, o bien, pacientes EPOC no diagnosticados. Tampoco
los sistemas de salud apoyan o promueven la búsqueda activa de casos;
esta iniciativa queda limitada a la acción uniperÂsonal en un sistema
que no promueve el trabajo multidisciplinario.
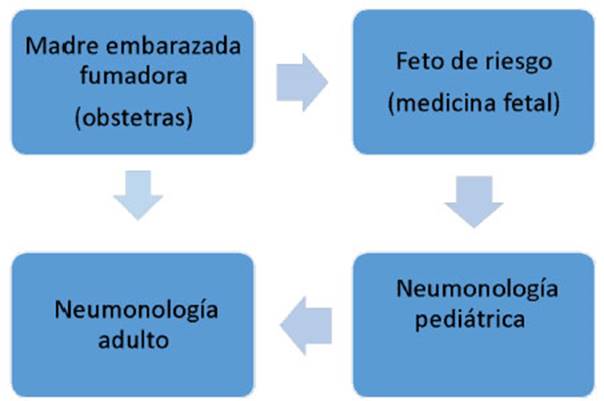
En
este número de RAMR, Uribe Echevarría y cols. presentan una
estrategia multidisciplinaria e integradora para la âPrevención,
Diagnóstico y Manejo de la Pre-EPOCâ. 6 Basada en la iniciaÂtiva
de la comisión de The Lancet, no solo abarca el diagnóstico, sino
la prevención y detección temprana. ÂŋCómo plantea este
grupo realizar esta tarea ciclópea? Primero, objetivos claros y
precisos: enfatizar la existencia de situaciones que facilitan la alteración
del "trayectoma" de la función pulmoÂnar, informar a la
población de los riesgos y alentar la búsqueda de personas no
diagnosticadas, inforÂmar cuáles son las exposiciones predisponentes
para el desarrollo de EPOC, realizar estudios de imágenes y funcionales
en pacientes sintomáticos o con historia médica compatible.
El
grupo plantea la búsqueda activa desde la concepción hasta la
vida adulta de situaciones vitales combinadas con alteraciones de la
función o la estructura pulmonar capaces de culminar en el desarrollo de
la EPOC.
Claramente,
esta iniciativa se encuadra dentro de la medicina de precisión, en
consonancia con las tendencias actuales, estimula el trabajo interdisciÂplinario
y la participación de múltiples especialidaÂdes; con un objetivo
claro: eliminar la EPOC. A la vez, se enfrenta con algunos obstáculos:
conseguir el compromiso de todas las disciplinas implicadas, disponer de los
recursos económicos y logísticos, sostener la iniciativa en el
tiempo.
No
dudo que lo conseguirán. Por último, vale reconocer que acciones
como esta deberían ser imitadas por todos los sistemas de salud, tanto
públicos como privados. Algunas de las situacioÂnes descriptas pueden
ser detectadas con el inteÂrrogatorio, herramienta fácil de obtener,
primer paso en este conjunto de acciones que nos llevan a cumplir con nuestra
parte en la eliminación de la EPOC.
BIBLIOGRAFÍA
1.
Stolz D, Mkorombindo T, Schumann DM, Agusti A, Ash SY, Bafadhel M, et al.
Towards the elimination of chronic obstructive pulmonary disease: a Lancet
Commission Lancet 2022;400:921-72. https://doi.org/10.1016/S0140-6736(22)01273-9
2.
Fuente: elaborado por el SIVER-Ca sobre la base de los registros de mortalidad
de la DEIS, Ministerio de Salud de la Nación. Instituto Nacional del
Cáncer (INC), Argentina 2022.
3.
Echazarreta AL, Arias SJ, Del Olmo R, Giugno ER, ColodenÂco FD, Arce SC, et al.
Prevalencia de enfermedad pulmonar obstructiva crónica en 6 aglomerados
urbanos de Argentina: el estudio EPOC.AR. Arch Bronconeumol (Engl Ed).
2018;54:260-9. https://doi.org/10.1016/j.arbres.2017.09.018
4.
Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the
Diagnosis, Management, and PreÂvention of Chronic Obstructive Pulmonary Disease
(2023 Report). 2022.
5.
Agustí A, Melén E, DeMeo DL, Breyer-Kohansal R, Faner R.
Pathogenesis of chronic obstructive pulmonary disease: unÂderstanding the
contributions of gene-environment interactions across the lifespan. Lancet
Respir Med. 2022;10:512- 24. https://doi.org/10.1016/S2213-2600(21)00555-5.
6.
Uribe Echevarría L, Bertolin AV, Hidalgo G, Arato G, AguÂilera J,
Álvarez R, et al. Puesta en marcha de la erradicación de la EPOC.
Programa multidisciplinario de prevención, diagnóstico y manejo
de la EPOC. Rev Am Med Resp 2023;23:84-88. https://doi.org/10.56538/ramr.SLAR8378