Autor : Abrate, Vanesa del Valle1, Ubal, Leonardo Germán1, Fernández, JĂ©sica Noelia1, ElĂas, Marcos Alfonso1, Olmos, MarĂa Eugenia1, Cesaratto, Favio1, Carrizo, MarĂa Fernanda1, Stechina, Juan1, Usedo, Nicolás1, LĂłpez de Navarro, Ana MarĂa1
11 Hospital Privado Universitario de CĂłrdoba
https://doi.org./10.56538/ramr.GGNT9719
Correspondencia : Abrate Vanesa del Valle Mail: abrate.vanesa@gmail.com
RESUMEN
Objetivos:Evaluar
la evolución de las comorbilidades en una cohorte de pacientes EPOC
durante 5 años de seguimiento. Evaluar la mortalidad. Valorar y correlacionar
la gravedad de la EPOC, el índice de COTE y la mortalidad.
Material
y Métodos: Estudio
prospectivo observacional en una cohorte de pacientes EPOC durante 2015-2020,
en el Servicio de Neumonología Hospital
Privado Universitario de Córdoba. Información de Historias
Clínicas electrónicas. Para predecir riesgo de mortalidad se
utilizó el índice de COTE. Análisis estadístico:
prueba exacta de Fisher, Prueba t de Student e InfoStat.
Resultados:
Sesenta
y ocho pacientes, masculinos 37 (54,41%), edad 75 ± 6,69. Sin seguimiento: 2
pacientes. En el momento del ingreso, el tiempo del diagnóstico de EPOC
fue de 13,23 ± 5,88 años. Más del 50% tenían EPOC
moderado. Sin diferencias en VEF1/post-BD (0,57 en 2015 vs. 0,58 en 2020), ni
en frecuencia de exacerbaciones en último año (1,06 ± 1,26 vs.
0,85 ± 1,44). En 2015, el 29,41% (n 20) eran TBQ actiÂvos y se redujo al 18,18%
(n 12). En 2015, recibían CI el 73,53% (n 50) y en 2020 el 56,92% (n 37)
(p 0,047). En 2015, un 4,41% (n 3) recibían esteroides sistémicos
y se incrementó al 20% (n 13) en 2020 (p 0,007). Sin diferencias
significativas en frecuencia de internaciones (0,13 ± 0,38 vs. 0,97 ± 2,34).
índice de COTE ≥ 4, no se modificó sigÂnificativamente a
los 5 años: el 23,53% (n 16) vs. el 29,41% (n 20). Se detectó en
2020, un incremento de HTA (el 66%, n 45 vs. el 77%, p 0,181), depresión
(el 19,12%, n 13 vs. el 30,30%, n 20, p 0,161) y ansiedad (el 22,06%, n 15 vs.
el 32%, n 21, p 0,243). En 2020, diagnóstico de aneurisma de aorta
abdominal en el 3,03% (n 2). Reducción de obesidad en el 25% (n 17) al
19,70% (n 13). En el seguimiento, fallecieron 9 pacientes (13,24%) y
tenían menos comorbilidades (p < 0,009). Mayor mortalidad en
pacientes con índice de COTE ≥ 4 (p 0,429). Los fallecidos
tenían mayor gravedad de la EPOC, con menor VEF1/post-BD a 5 años
(p 0,102). Aquellos con enfermedad cardiovascular o metabólica, a los 5
años, tenían menor proporción de fallecimiento (p <
0,05). Si bien los pacientes con índice de COTE en 2015 ≥ 4
presentaban menor promedio de VEF1/ post-BD al comienzo y en seguimiento a 5
años, la diferencia no fue significativa. Se observó que el
índice de COTE aumentaba en pacientes EPOC con VEF1/post-BD de grado
moderado y grave (p < 0,05).
Discusión: Las
comorbilidades de la EPOC constituyen un factor pronóstico con efecto
acumulativo en morbimortalidad; por ello, la importancia de este estudio. Una
limitaÂción es la reducida población, que podría explicar
que no se observó correlación entre mortalidad y aumento de
comorbilidades. Destacamos el sobreuso de CI y esteroides sistémicos en
esta población, a pesar de no tener incremento de exacerbaciones ni
internaciones.
Conclusiones:
En 5
años de seguimiento de esta población EPOC con comorbilidades, se
detectó un incremento de la HTA, depresión y ansiedad
estadísticamente signifiÂcativos. En un 3,03%, se diagnosticó
aneurisma de aorta abdominal. La mortalidad a los 5 años fue del 13,24%.
Hubo una correlación significativa entre la gravedad de la EPOC y el
índice de COTE ≥ 4, pero ninguna de estas variables se
correlacionó con la mortalidad. Nuestra principal limitación fue
la reducida cohorte incluida.
Palabras
clave: Enfermedad
Pulmonar Obstructiva Crónica; Indicadores de Morbimortalidad
ABSTRACT
Objectives: To evaluate
the evolution of comorbidities in a cohort of patients with COPD after 5 years of follow-up. To evaluate mortality. To assess and correlate COPD severity, COPD-specific comorbidity test (COTE) Index, and mortality.
Materials and Methods: Prospective observational
study in a cohort of patients with COPD during 2015-2020 at the Pulmonology Service of the Hospital Privado Universitario de CórÂdoba. Information of electronic medical
records. In order to predict
the mortality risks, we used
the COTE Index. Statistical analysis: Fisher’s exact test, Student’s t test and InfoStat.
Results: 68 patients,
37 male (54.41%), age 75 ±
6.69. 2 patients lost to follow-up. The time since COPD diagnosis was 13.23 ±
5.88 years at the study entry. More than 50% of patients had moderate COPD. There were no differences
in post-bronchodilator FEV1(forced
expiratory volume in one second) (0.57 in 2015 vs.
0.58 in 2020), nor in the frequency of exacerbations in the last year
(1.06 ± 1.26 vs. 0.85 ± 1.44). In 2015, 29.41% of patients
(n20) were active smokers,
and the number was reduced to 18.18% (n12). In
2015, 73.53% of patients (n50) were
receiving ICS (inhaled corticosteroids), and in 2020 the
number decreased to 56.92%
(n37) (p0.047). In 2015, 4.41% of patients (n3) were receiving systemic steroids, and the number increased
to 20% (n13) in 2020 (p 0.007). There weren’t any significant
differences in the frequency of hospitalizations
(0.13 ± 0.38 vs. 0.97 ± 2.34). COTE Index ≥ 4;
no significant changes after 5 years: 23.53% (n16) vs.
29.41% (n20). In 2020, an increase
in arterial hypertension (AHT) (66% n45 vs. 77%,
p0.181), depression (19.12% n13 vs. 30.30% n20,
p0.161) and anxiety (22.06% n15 vs. 32% n21, p0.243) was detected. In 2020, 3.03% of patients (n2) were diagnosed with abdominal aortic aneurism. Decrease in obesity from 25% (n17) to 19.70% of patients
(n13). During follow-up, 9 patients died (13.24%), and they had fewer
comorbidities (p < 0.009). Higher
mortality in patients with COTE Index ≥ 4
(p0.429). Deceased patients
had more severe COPD, with lower post-BD FEV1 after 5 years (p0.102). Patients with cardiovascular or metabolic disease
had a lower mortality rate at 5 years (p < 0.05). Although patients with a COTE Index ≥ 4 in 2015 had a lower mean post-BD FEV1 at baseline
and after the 5-year follow-up, the difference wasn’t significant. It was observed that
the COTE Index increased in patients with COPD with post-BD FEV1 of moderate to severe degree (p < 0.05).
Discussion: The comorbidities
of COPD constitute a prognostic
factor with a cumulative effect on morbidity
and mortality. Hence, the importance of this study. One
limitation is the small population
size, which could explain the
lack of correlation between mortality and increased comorbidities. We highlight the
overuse of ICS and systemic
steroids in this population, despite not experiencing increased exacerbations or hospitalizations.
Conclusions: After a 5-year follow-up of this COPD population with comorbidities, a statistically significant increase in AHT, depression, and anxiety was detected. 3.03% of patients were diagnosed
with abdominal aortic aneurism. There was 13.24% mortality after 5 years. There was a significant
correlation between the severity of COPD and a COTE Index ≥ 4, but neither of these variables correlated with mortality. Our main limitation was the small
cohort included in this study.
Key
word: Pulmonary Disease,
Chronic Obstructive; Indicators of Morbidity and Mortalit
Recibido: 04/11/2022
Aceptado: 02/05/2023
INTRODUCCIÓN
La
enfermedad pulmonar obstructiva crónica (EPOC) es una enfermedad
compleja, multicomÂponente, heterogénea, cuyas
manifestaciones clínicas, funcionales y radiológicas
varían notaÂblemente de paciente en paciente, a pesar de tener una
obstrucción similar del flujo de la vía aérea.1
Las
comorbilidades asociadas pueden ser causalÂmente relacionadas con el tabaquismo
como factor de riesgo común (cardiopatía isquémica o
cáncer de pulmón), secundarias a una complicación de la
EPOC (hipertensión arterial pulmonar o insufiÂciencia cardíaca) o
ser comorbilidades asociadas a edad avanzada (HTA, diabetes mellitus).2, 3
Es
importante destacar que los síntomas de las comorbilidades pueden ser
similares a los de la EPOC y ser subestimados, como la disnea en la insuficiencia
cardíaca y el cáncer de pulmón, o la depresión que
produce fatiga y reduce la actividad física.3
Las
comorbilidades constituyen un factor proÂnóstico con efecto acumulativo
sobre la mortaliÂdad. El índice multidimensional de COTE (COPD Comorbility Test), que complementa el
aceptado índice de BODE, es un predictor de riesgo de mortalidad que
podría utilizarse para cuantificar la carga de las comorbilidades en el
ámbito clínico y de investigación.4-6
Los
vínculos entre la EPOC y las comorbilidaÂdes no están
completamente comprendidos. Sin embargo, se ha sugerido un nexo, a
través de vía inflamatoria, ya que existe una inflamación
persisÂtente de bajo grado, pulmonar y sistémica, ambos conocidos
factores de riesgo para la enfermedad cardiovascular y el cáncer
pulmonar y que están presentes en la EPOC, independientemente del
tabaquismo.7
Las
comorbilidades son comunes en cualquier gravedad de la EPOC. A pesar de que en
la EPOC impactan negativamente múltiples comorbilidades, en sí
misma, esta enfermedad es una de las más importantes condiciones comórbidas que afectan adversamente la
evolución de otras enfermedades, como la de la insuficiencia
cardíaca hospitalizada o la cirugía de revascularización
coronaria, lo que incrementa la morbimortalidad cuando la EPOC está
presente.3
En
el estudio poblacional PLATINO, sobre prevalencia de EPOC, en cinco ciudades de
LatiÂnoamérica, se concluyó que, en una población no
seleccionada, los individuos con EPOC presentan más comorbilidades. Se
identificó la edad, el sexo femenino y mayor índice de masa
corporal (IMC) como los principales factores asociados a comorbiÂlidades en
estos pacientes con EPOC.8
En
los últimos años, ha aumentado el interés por conocer la
influencia de las comorbilidades en los pacientes con EPOC con el objetivo
final de intentar reducir la morbimortalidad.2
Existe
entonces suficiente evidencia de que las comorbilidades en la EPOC no solo
contribuyen a incrementar los síntomas, deteriorar la capacidad de
ejercicio, la calidad de vida con un alto impacto económico de la
enfermedad, sino que también constituyen un factor pronóstico con
efecto acuÂmulativo sobre la mortalidad. Por este motivo, se consideró
importante el seguimiento de esta población para evaluar su
evolución.
OBJETIVOS
1.
Evaluar la evolución de las comorbilidades en una cohorte de pacientes
con EPOC, luego de 5 años de seguimiento en el Servicio de NeumoÂnología del Hospital Privado Universitario de
Córdoba.
2.
Evaluar la mortalidad de este grupo de pacienÂtes.
3.
Valorar y correlacionar la gravedad de la EPOC con el índice de COTE y
ambos con mortalidad.
MATERIAL Y
MÉTODOS
1)
Pacientes y recolección de datos
Se
trata de un estudio prospectivo observacional en el cual se evaluó una
cohorte de pacientes con diagnóstico de EPOC durante el período
2015-2020, asistidos en el SerÂvicio de Neumonología
del Hospital Privado Universitario de Córdoba.
Se
tomó como definición de EPOC la brindada por GOLD 2021: “Enfermedad
común, prevenible y tratable, caracterizada por síntomas
respiratorios persistentes y limitación del flujo que es debida a
anormalidades de la vía aérea y/o alveolares usualmente causadas
por significativa exposición a partículas o gases nocivos e
influenciada por factores del huésped incluyendo el desarrollo pulmonar
anormal. Las significativas comorbilidades pueden tener un impacto en la
morbilidad y mortalidad”.
El
criterio espirométrico de EPOC según
GOLD 2021 se basa en una “relación entre el volumen espirado forzado en
el primer segundo (VEF1) / capacidad vital forzada (CVF) menor de 0,7 posbroncodilatador”.
En
cuanto a la clasificación de gravedad de la patología, se
consideró para el análisis la clasificación de GOLD 2017.
(Figura 1)
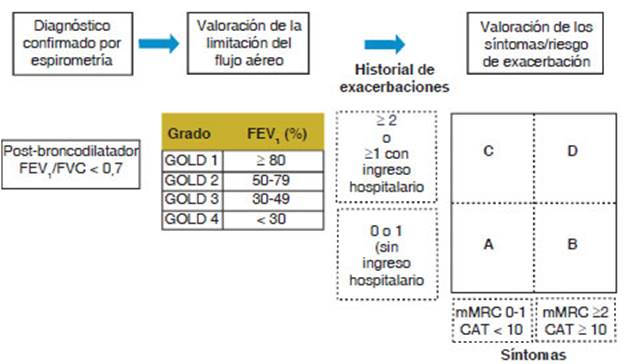
Se
define “comorbilidad”, según la OMS, a la maÂnifestación
simultánea de dos o más enfermedades en una misma persona, lo que
se asemeja a lo publicado por Feinstein A. en 1970.
La
información se obtuvo de las historias clínicas elecÂtrónicas
de los pacientes EPOC. La recolección de datos se realizó a
través de una planilla confeccionada ad hoc, en la cual se
consignaron los siguientes factores:
•
Datos filiatorios del paciente (edad, sexo, peso,
talla, IMC).
•
Datos espirométricos.
•
Hábito tabáquico (tabaquista actual, extabaquista,
carga tabáquica determinada por el índice paquetes/año -
IPA).
•
Estado de su patología respiratoria (años desde el diagÂnóstico,
nivel de gravedad, número de exacerbaciones e internaciones en los
últimos 12 meses, tratamiento médico actual).
•
Comorbilidades conocidas en su último control médico neumonológico. Se incluyeron las siguientes
afecciones:
•
Enfermedades cardiovasculares (ECV): HTA, insuficienÂcia cardíaca (IC),
cardiopatía isquémica (CI), fibrilación auricular (FA),
enfermedad vascular periférica (EVP), hipertensión pulmonar
(HTP), valvulopatías, aneurisma de aorta
abdominal (AAA).
•
Enfermedades metabólicas: Diabetes mellitus (DBT), obesidad, dislipemia (DLP), hiperuricemia, hipotiroidisÂmo,
desnutrición.
•
Enfermedades digestivas: Enfermedad por reflujo gasÂtroesofágico (ERGE),
úlcera gástrica o duodenal, cirrosis hepática, gastritis.
•
Enfermedad músculo-esquelética: Osteoporosis, artrosis, sarcopenia.
•
Enfermedades psiquiátricas: Depresión, ansiedad, trasÂtornos del
sueño.
•
Enfermedades oncológicas: Cáncer de pulmón,
esófago, estómago, páncreas, colon, próstata y
mama.
• Otras enfermedades: Oftalmológicas,
hematológicas, uronefrológicas y
pulmonares.
•
Pacientes fallecidos
•
Índice de COTE
Para
predecir el riesgo de mortalidad a los 5 años, se utilizó el
índice multidimensional de COTE, compuesto por las comorbilidades
más frecuentes en pacientes con EPOC. Un valor total de 24 puntos
evidencia que, a mayor puntaje, existe mayor cantidad de comorbilidades predictoras de muerte en la EPOC.4-6
Un
aumento en el índice de COTE se asoció con un mayor riesgo de
muerte relacionada con la EPOC (índice de riesgo [HR], 1,13; intervalo
de confianza del 95%, 1,08-1,18; p 0,001) y también por causas no
relacionadas con la EPOC (HR, 1,18; intervalo de confianza del 95%, 1,15-1,21; p
0,001). Además, el incremento de este índice se asoció
de forma independiente con un aumento del riesgo de muerte.4-6
Una
puntuación COTE mayor o igual a 4 puntos auÂmentó en 2,2 veces el
riesgo de muerte (HR, 2,26-2,68; p 0,001) (Tabla 1).4-6
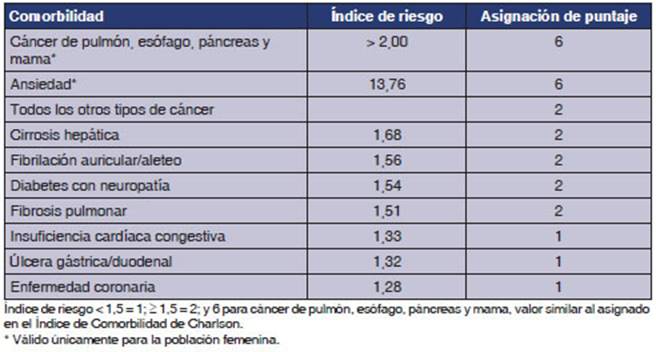
2) Análisis estadístico
Se
realizó un análisis descriptivo de las variables consignaÂdas.
Para relacionar el número y el tipo de comorbilidades con el nivel de
gravedad de la EPOC, se empleó un análisis multivariado de
correspondencias. El análisis estadístico se realizó
usando el programa InfoStat 2014e. Se
consideró como valor de significancia de “p” < 0,05.
En
cuanto a la estadística inferencial, para estudiar la relación
entre las variables cualitativas, se calculó el estaÂdístico
exacto de Fisher, en las tablas de 2 Ă— 2.
Para
analizar la diferencia entre las variables cuantiÂtativas, se utilizó la
prueba T de Student para muestras independientes, con
significación unilateral, la prueba no paramétrica U de
Mann-Whitney y la prueba de Kruskal- Wallis, en los
casos en los que no pudo suponerse la norÂmalidad de distribución de las
variables.
Por
último, para los análisis estadísticos, se utilizó
el SPSS para Windows v. 22, y el nivel de significación utilizado en
todos los casos fue el usual de 0,05.
RESULTADOS
Se
incluyeron 68 pacientes, 37 (54,41%) de sexo masculino, edad 75 ± 6,69. No tuvieron
seguimienÂto 2 pacientes durante los 5 años.
Como
puede observarse en la Tabla 2, en el ingreso al estudio, el tiempo
transcurrido desde el diagnóstico de la EPOC de toda la población
fue de 13,23 ± 5,88 años. Con respecto al VEF1/post- BD no hubo diferencias luego de 5
años (media en 2015 de 0,57 vs. en 2020 de 0,58). Además, en
relación con la exacerbaciones en el
último año, no hubo diferencias significativas en los 5
años de seguimiento (1,06 ± 1,26 vs. 0,85 ± 1,44), tampoco en la
frecuencia de las internaciones del último año (0,13 ± 0,38 vs.
0,97 ± 2,34).
Más
del 50% (2015, n 37; y 2020, n 35) de los pacientes tenían
EPOC moderado como se expone en Figura 2.
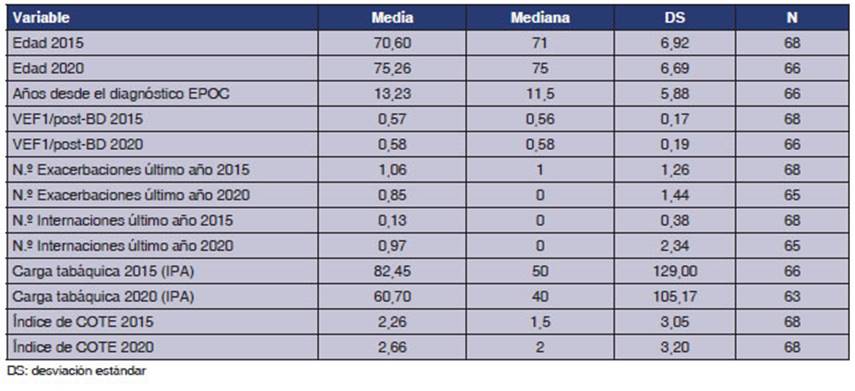
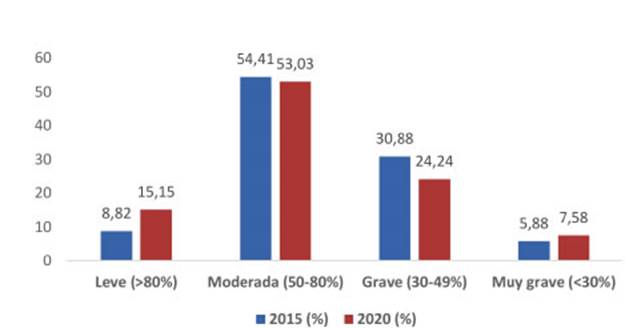
En
2015, un 29,41% (n 20) de los pacientes eran TBQ activos y se redujo
este porcentaje a 18,18% (n 12) por cese de tabaquismo a los 5
años (p 0,157) como se observa en la Tabla 3.
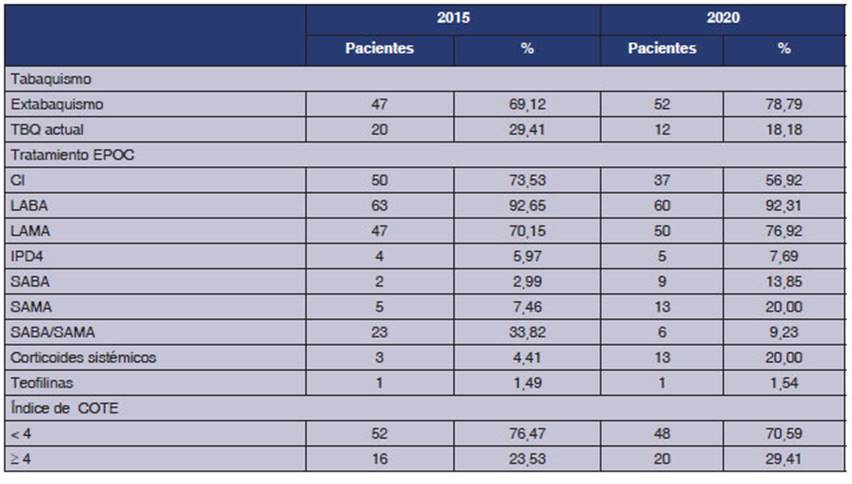
Con
respecto al tratamiento, en 2015, recibían corticoides inhalados (CI) el
73,53% (n 50) y, a los 5 años, se redujo a 56,92% (n 37) (p 0,047). Solamente
7,5% (n 5) recibían LABA en el ingreso al estudio y este porcentaje no
se modificó posteriormente en el seguimiento. Se observó,
además, que en 2015 un 4,41% (n 3) de los pacientes reciÂbían
esteroides sistémicos y que este porcentaje se incrementó al 20%
(n 13) a los 5 años. No se especificó en la historia
clínica la causa de este cambio (p 0,007). El índice de COTE con
un punto de corte ≥ 4 no tuvo modificación con significancia
estadística a lo largo de los 5 años de seguimiento: 23,53% (n
16) vs. 29,41% (n 20) (Tabla 3).
Con
respecto a las comorbilidades, se detectó en los 5 años de
seguimiento, un incremento del diagnóstico de HTA (66%, n 45, vs.
77%, n 51, p 0,181), aparición de AAA en 2 pacientes en
2020 (3,03%), e incremento de la depresión (19,12%, n 13, vs.
30,30%, n 20, p 0,161) y ansiedad (22,06%, n 15, vs. 32%, n
21, p 0,243. En relación con la obesidad se detectó
una reducción desde el 25% (n 17) a un 19,70% (n 13).
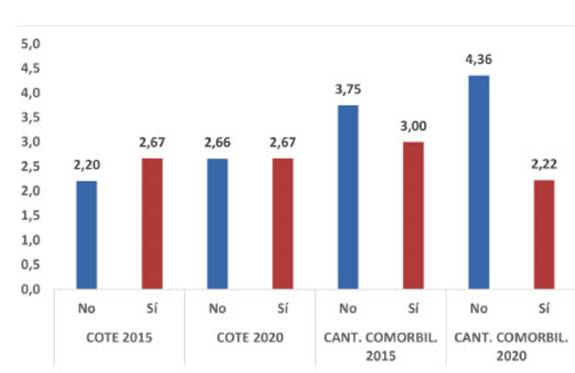
En el seguimiento a 5 años, fallecieron 9 pacienÂtes
(13,24%). Cuando controlamos a los 5 años, se observó que este
grupo tenía menos comorbilidaÂdes, con significancia estadística
(p < 0,009), como se observa en la Figura 4. Se observó una mayor
tasa de fallecimiento en los pacientes que tenían un índice de
COTE ≥ 4, pero no fue estadísticamente significativa, p 0,429. Los
pacientes que fallecieÂron presentaron un menor VEF1/post-BD en los 5
años, pero la diferencia entre los grupos no fue estadísticamente
significativa (p 0,102). Si bien la diferencia no fue
estadísticamente significativa, se observó que, a mayor gravedad
de la EPOC, había mayor tasa de mortalidad. Los pacientes con ECV o
metabólica, a los 5 años, tenían menor proporción
de fallecimiento, y la relación entre las variables es
estadísticamente significativa (p < 0,05).
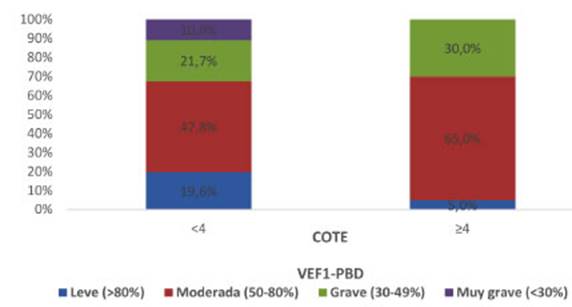
Los pacientes con índice de COTE ≥ 4 en 2015,
presentaban menor promedio de VEF1/post-BD al comienzo y en el seguimiento a
los 5 años, pero la diferencia entre los grupos no fue
estadísticamente significativa (p > 0,05). Se observó
que el índice de COTE aumenta en pacientes EPOC con VEF1/ post-BD de
grado moderado y grave y la diferencia es estadísticamente significativa
(p < 0,05), como se advierte en Figura 5.
DISCUSIÓN
La importancia de este estudio fue el seguimiento de los pacientes
con EPOC y comorbilidades duÂrante un período de 5 años. En
nuestra población, más del 50% del total de pacientes con EPOC
eran de grado moderado, similar a lo observado en el estudio EPOC AR (52%).9
Con respecto al tratamiento, preocupa que el uso de esteroides
sistémicos se incrementó en el seguimiento, a pesar de no
observarse aumento de exacerbaciones en el grupo estudiado. No obsÂtante, el
uso de CI se redujo a los 5 años (73,53% vs. 56,92%) y una
explicación posible sería que se toman en cuenta las
recomendaciones de las guías, pero, por otra parte, llama la
atención que no reÂcibían LABA el 7,35% de los pacientes y que no
se haya incorporado posteriormente esta medicación.
Ya no existen dudas de que las comorbilidades repercuten sobre el
estado general de salud, la utiliÂzación de recursos sanitarios, las
hospitalizaciones y la mortalidad de los pacientes con EPOC. En efecto,
mientras la causa más frecuente de muerte en pacientes EPOC con
enfermedad avanzada es de origen respiratoria, entre los individuos con EPOC de
grado leve a moderado, la mortalidad está asociada a comorbilidades
cardiovasculares y cáncer de pulmón.8
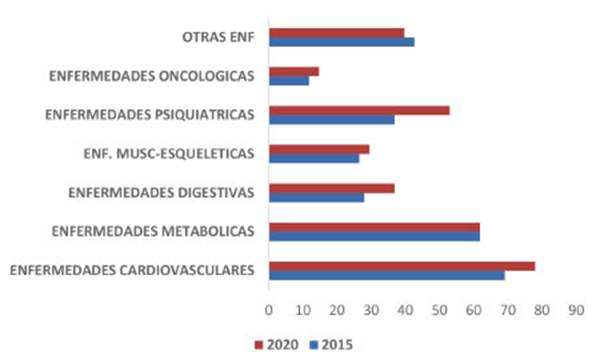
En el estudio PLATINO, las comorbilidades reportadas en orden
decreciente de frecuencia fueÂron: cualquier enfermedad cardiovascular (41,5%),
hipertensión (37,2%), enfermedad úlcero-péptica
(31,8%), asma (22,8%), enfermedad cardíaca (13,7%), diabetes (8,4%),
accidente cerebrovasÂcular (3,2%) y cáncer de pulmón (1,1%).
Estos resultados coinciden con los estudios que indican que los problemas
cardiovasculares están entre las condiciones comórbidas
más frecuentes en EPOC.6 En nuestra población,
detectamos un incremento, si bien no fue significativo, en el seguimiento a los
5 años de HTA (66% vs. 77%), depresión (19,12% vs. 30,30%) y
ansiedad (22,06% vs. 32%) y aparición de AAA en 2020 (3,03%).
La relación curvilínea entre el índice (score)
de comorbilidad y el IMC que se observa en el grupo de individuos con EPOC nos
permite especular sobre el efecto adverso del bajo peso en estos paÂcientes
(bajo peso no saludable).8 En el grupo en estudio, se detectó
que la obesidad se redujo en el seguimiento a los 5 años (25% vs.
19,70%) y esto podría ser un factor de mal pronóstico.
Divo y cols. mencionan un mayor riesgo de muerte conferido por la
presencia de fibrosis pulmonar, enfermedad ulcerosa péptica y cirrosis
hepática, pero no se observó aumento del riego de FA. Estos
hallazgos plantean la posibilidad de una estrecha interacción entre
estas enferÂmedades que pueden compartir vías biológicas comunes.4-6
Aunque la HTA, la hiperlipidemia y las apneas obstructivas del
sueño son altamente prevalentes, el riesgo directo de muerte que es
atribuible a estas patologías no es significativo. Ellos proponen que la
razón más probable es que todas son patologías trataÂbles
o que no son factores de riesgo para el desarrollo de enfermedades más
letales, como la enfermedad coronaria. Si bien las neoplasias en general confieren un
gran riesgo de muerte, el cáncer de pulmón es el que más
frecuentemente muestra una prevalencia agregada del 9%. Un hallazgo que
encontraron llamaÂtivo fue la prevalencia relativamente alta de fibrosis
intersticial pulmonar (6%) y su fuerte asociación independiente con
riesgo de muerte.4-6
La
cirrosis hepática y la ansiedad también se asoÂciaron con mayor
riesgo de muerte y sugieren cierta correlación con el estilo de vida y
comportamiento social de esta población. Son desconocidos los meÂcanismos
por los cuales la ansiedad se identificó como un factor de riesgo de
mortalidad en pacientes con EPOC, principalmente de sexo femenino. No obstante,
se encontró que la ansiedad impacta en la tasa de exacerbaciones y
hospitalizaciones. Nosotros encontramos un aumento de ansiedad, aunque no fue
significativa. El riesgo conferido por la enferÂmedad úlcero-péptica
es muy interesante a la luz de los hallazgos reportados por los investigadores
del estudio ECLIPSE,1 donde uno de los predictores de exacerbaciones
frecuentes de la EPOC fue la presencia de reflujo gastroesofágico.4-6
En
el seguimiento a los 5 años fallecieron 9 pacienÂtes (13,24%). A
diferencia de lo observado en otros estudios, los fallecidos de esta serie,
tenían menos comorbilidades (p < 0,009). Pero la tasa de falleciÂmiento
era mayor, aunque sin significancia estadísÂtica, en los pacientes que
tenían un índice de COTE ≥ 4 y con mayor grado de
obstrucción evaluado por FEV1. A diferencia de lo publicado en la
bibliografía, observamos que los pacientes que presentan ECV o
metabólica, a los 5 años tenían menor proporción de
fallecimiento (p < 0,05). Si bien no fue estadísticaÂmente
significativa se observó que, a mayor gravedad de la EPOC, mayor tasa de
mortalidad.
Como
se observó en otros estudios, los pacienÂtes con COTE ≥ 4 en 2015
presentaban menor promedio de VEF1/post-BD al comienzo y en el seguimiento a
los 5 años y este hallazgo no tuvo significación
estadística (p > 0,05).
Una
de las principales limitaciones de este esÂtudio es la reducida
población total, lo que podría explicar que no se observó
una correlación entre mortalidad y aumento de comorbilidades.
CONCLUSIONES
En
el seguimiento a los 5 años, se detectó un increÂmento de HTA,
depresión y ansiedad que no fueron estadísticamente
significativos. En un 3,03%, se diagnosticó AAA al finalizar el estudio.
La
mortalidad de la población total al final del estudio fue del 13,24%.
Se
encontró una correlación estadísticamente significativa
entre la gravedad de la EPOC y el índice de COTE ≥ 4, pero ninguna
de estas variaÂbles se correlacionó con la mortalidad.
Nuestra
principal limitación fue la reducida cohorte incluida.
Conflicto
de intereses
Los
autores no declaran ningún conflicto de intereses
BIBLIOGRAFÍA
1.
Agusti A, Calverley PM, Celli B, , et al. Characterisation of COPD heterogeneity
in the ECLIPSE cohort. Respir Res. 2010;11:122.
https://doi.org/10.1186/1465-9921-11-122
2.
de Miguel Díez J, García TG, Maestu LP.
Comorbilidades de la EPOC. Arch Bronconeumol.
2010 Dec;46 Suppl 11:20-5.
https://doi.org/10.1016/S0300-2896(10)70058-2
3.
https://goldcopd.org 2021
4.
Divo M, Cote C, de Torres JP, Casanova C, et al. Comorbidities
and risk of mortality in patients with chronic
obstructive pulÂmonary disease. Am J Respir Crit Care Med.
2012;186:155- 61.
https://doi.org/10.1164/rccm.201201-0034OC
5.
Jimenez JJ Sívori M.
Comparación de los índices de Charlson
y COTE en la enfermedad pulmonar obstructiva crónica (EPOC) y su
relación con la mortalidad. Rev Am Med Resp 2022;1:3-9.
6.
Stolz D, Louis R, Boersma
W, et al. COPD-specific coÂmorbidity
test (COTE) for predicting mortality in COPD – Results of an European, multicenter
study. Eur Respir J. 2014;44:P566.
7.
Sin DD, Anthonisen NR, Soriano JB, Agusti AG. Mortality in COPD:
Role of comorbidities. Eur Respir J. 2006;28:1245- 57.
https://doi.org/10.1183/09031936.00133805
8.
López Varela MV, Montes de Oca, Halbert R, Muiño A, Tálamo C, Pérez-Padilla R, el
al. Comorbilidades y estado de salud en individuos con y sin EPOC en 5 ciudades
de América Latina: Estudio PLATINO. Arch BronÂconeumol. 2013; 49:468–74. https://doi.org/10.1016/j.arbres.2013.05.003
9.
Echazarreta AL, Arias SJ, Del Olmo R, et al. Prevalence of COPD in 6 Urban Clusters in Argentina: The EPOC. AR Study. Arch Bronconeumol (Engl Ed). 2018;54:260-9.
https://doi.org/10.1016/j.arbr.2017.09.017