Autor : Falduti, Alejandra K1, Chiappero, Guillermo R1,Catini, MarÃa Eugenia1
1 Hospital Juan A. FernÃĄndez, Av. CerviÃąo 3356, Ciudad AutÃģnoma de Buenos Aires, C1425, Argentina.
https://doi.org/10.56538/ramr.OSJZ9738
Correspondencia : Alejandra Falduti, E-mail: alejandrafalduti13@ gmail.com; Zelada 4424, CABA, ArgentiÂna, CP 1407
RESUMEN
IntroducciÃģn:
Los
pacientes con neumonÃa grave por COVID-19 pueden requerir inÂtubaciÃģn orotraqueal, ventilaciÃģn mecÃĄnica prolongada y traqueostomÃa. La presencia de la vÃa aÃĐrea artificial
puede generar lesiones larÃngeas y estar asociada a disfunciÃģn deglutoria con
aumento del riesgo de aspiraciÃģn.
Objetivo:
Describir
la prevalencia de lesiones larÃngeas y disfagia orofarÃngea
en los pacientes crÃticos traqueostomizados por
COVID-19. Como objetivo secundario, evaluar la asociaciÃģn entre la presencia de
lesiÃģn larÃngea y disfagia y de cada una de ellas con antecedentes del
paciente, duraciÃģn de la vÃa aÃĐrea artificial y maniobra de decÚbito prono.
Material
y mÃĐtodos: Estudio
observacional, longitudinal y retrospectivo, realizado en el hospital Juan A.
FernÃĄndez, CABA, Argentina. Se incluyeron de manera consecuÂtiva pacientes con
diagnÃģstico de COVID-19 traqueostomizados. La
presencia de leÂsiones larÃngeas y disfagia se valorÃģ mediante estudio
endoscÃģpico de la degluciÃģn al momento de la decanulaciÃģn.
Resultados:
Se
analizaron 32 pacientes, de los cuales, 28 (87,5%) evidenciaron al menos una
lesiÃģn larÃngea, principalmente en la regiÃģn glÃģtica. La prevalencia de disfagia
fue de 65,6% (21/32). No se encontrÃģ asociaciÃģn significativa entre lesiones
larÃngeas y disfagia (p = 0,70).
ConclusiÃģn:
En
esta cohorte de pacientes, las lesiones larÃngeas y la disfagia fueron
altamente prevalentes. La evaluaciÃģn precoz mediante endoscopia de la degluciÃģn
nos ha facilitado un diagnÃģstico oportuno para guiar el tratamiento de manera
indiÂvidual hasta la decanulaciÃģn y resoluciÃģn de la
disfagia encontrada.
Palabras
claves: Covid-19;
DecanulaciÃģn; DegluciÃģn; Disfagia; Lesiones larÃngeas
ABSTRACT
Patients with severe pneumonia due to COVID-19 may require orotraÂcheal intubation, prolonged mechanical ventilation
and tracheostomy. The presence of an artificial airway can generate laryngeal
lesions and it is associated with swallowing dysfunction and increased risk of
aspiration.
Objective:
The main objective of this study is to describe the prevalence of
laryngeal lesions and oropharyngeal dysphagia in
critically ill tracheostomized patients due to
COVID-19. As a secondary objective, is to evaluate the association between the
presÂence of laryngeal injury and dysphagia and each of them with other
variables related to the patientâs history, duration of the artificial airway
and the prone position maneuver.
Methods:
This is an observational, longitudinal and retrospective study,
conducted at the Juan A FernÃĄndez Hospital, CABA, Argentina. Tracheostomized
patients diagÂnosed with COVID-19 were consecutively included. The presence of
laryngeal lesions and dysphagia was recorded by fibroscopic
evaluation of swallowing at the time of decannulation.
Results:
32 patients were analyzed, of which 28 (87.5%) showed at least one
laryngeal lesion, mainly in the glottic region. The
prevalence of dysphagia was 65.6% (21/32). No significant association was found
between laryngeal injuries and dysphagia (p = 0.70).
Conclusion:
laryngeal injuries and dysphagia were highly prevalent in this cohort of
patients. The early evaluation through fibroscopic
evaluation of swallowing for the proÂtocolized
follow-up of these patients, has provided us a timely
diagnosis to guide treatÂment individually until decannulation
and resolution of the dysphagia found.
Key words:
Covid19; Decannulation; Swallowing; Dysphagia;
Laryngeal Injury
Recibido:
20/12/2021
Aceptado:
29/06/2022
INTRODUCCIÃN
A
fines de 2019, en la ciudad de Wuhan, China, se identificÃģ un nuevo beta coronavirus,
SARS-CoV 2, que finalmente se denominÃģ enfermedad del
coronavirus 2019 (COVID-19); la OrganizaciÃģn Mundial de la Salud (OMS) la
declara pandemia el 11 de marzo del 2020.1-3
En
el paciente gravemente enfermo, la insuÂficiencia respiratoria hipoxÃĐmica aguda por sÃnÂdrome de dificultad respiratoria
aguda (SDRA) es el hallazgo predominante, y el paciente puede requerir la
internaciÃģn en la unidad de cuidados intensivos (UCI).4
Al
inicio de la pandemia, una de cada cinco personas infectadas son hospitalizadas,
una de cada diez puede ser ingresada en una UCI y la mayorÃa de estos pacientes
requieren intubaciÃģn orotraqueal (IOT) y conexiÃģn a
ventilaciÃģn mecÃĄÂnica invasiva (VMI).5
La IOT prolongada puede ocasionar lesiones larÃngeas que impactan
sobre la funciÃģn de la vÃa aÃĐrea superior y provocan alteraciÃģn de su
permeabilidad, disfunciÃģn de la voz o de la degluciÃģn. Estas lesiones pueden
ser detectadas luego de la extubaciÃģn y, en
ocasiones, requerir traqueostomÃa (TQT).6-8 La IOT mayor
de 7 d aumenta el grado de lesiÃģn larÃngea, segÚn la duraciÃģn de la intubaciÃģn,
el tamaÃąo del tubo endotraqueal, la condiciÃģn general
del paciente y la presencia de infecciÃģn.9
En
estos pacientes, la maniobra de posiciÃģn prono fue
utilizada como tratamiento del SDRA. El efecto de esta maniobra sobre la
laringe y la faringe no estÃĄ aÚn estudiado, se cree que podrÃa ser
condicionante de edema larÃngeo y de la vÃa aÃĐrea superior.8
Los
pacientes con VMI prolongada requieren la realizaciÃģn de TQT. Williams et al.10 reportan que
las tasas de TQT durante la pandemia por coroÂnavirus varÃan significativamente
del 16% al 61%, pero son mÃĄs altas que las tasas prepandemia.
En el estudio SATICOVID, se informa que una cuarta parte de los pacientes que
estuvieron en VMI fueÂron traqueostomizados.3
La TQT es un factor de riesgo de disfunciÃģn deglutoria y hasta el
50% de estos pacientes presentan riesgo de aspiraciÃģn. La presencia de la
cÃĄnula de TQT ocasiona el cese de flujo de aire translarÃngeo
lo que provoca desensiÂbilizaciÃģn de la laringofaringe,
incoordinaciÃģn del cierre glÃģtico y atrofia por desuso de la musculaÂtura que
interviene en la degluciÃģn, lo que puede ocasionar disfagia.8
Existe
aÚn poca informaciÃģn relacionada con la frecuencia de lesiones larÃngeas y
disfagia en esta poblaciÃģn.11 El objetivo
principal de este estudio fue describir la prevalencia de lesiones larÃngeas y
disfagia orofarÃngea al momento de la decanuÂlaciÃģn en pacientes que requirieron TQT luego de
ventilaciÃģn mecÃĄnica prolongada secundaria a COVID-19. Como objetivo
secundario, evaluar la asociaciÃģn entre la presencia de lesiÃģn larÃngea y
disfagia y de cada una de ellas con otras variables relacionadas con
antecedentes del paciente, duraciÃģn de la vÃa aÃĐrea artificial (VAA) y maniobra
de decÚbito prono.
MATERIAL Y MÃTODOS
El
siguiente estudio fue realizado en el Hospital General de Agudos Dr. Juan
Antonio FernÃĄndez (HGAJAF), Ciudad AutÃģnoma de Buenos Aires (CABA), Argentina,
en el perÃodo comprendido entre julio de 2020 y diciembre de 2020. El diseÂÃąo del
estudio fue retrospectivo, transversal y observacional.
Fueron
incluidos de manera consecutiva, pacientes maÂyores de 18 aÃąos internados en el
HGAJAF, con diagnÃģstico de COVID-19 al ingreso hospitalario, que requirieron
IOT y VMI durante mÃĄs de 72 h y traqueostomizados y
desvinÂculados de VMI o en proceso de destete.
Se
registraron los siguientes datos demogrÃĄficos y clÃÂnicos: edad, sexo,
antecedentes personales, duraciÃģn de la sedaciÃģn, analgesia y bloqueo
neuromuscular. Con respecto a la VMI y VAA se registrÃģ la fecha de IOT y de
TQT, la fecha de inicio y de fin de VMI, necesidad de reintubaciÃģn
y cantidad de ciclos de prono. AdemÃĄs, se calcularon los dÃas de estadÃa en UCI
y estadÃa hospitalaria.
Se
evaluÃģ al inicio del proceso de decanulaciÃģn y al moÂmento
de la decanulaciÃģn, el grado de agitaciÃģn y sedaciÃģn
a travÃĐs de la escala de la agitaciÃģn y sedaciÃģn de Richmond (RASS); el delirio
adquirido en UCI, con la herramienta CAM-ICU (Confusion
Assessment Method for the Intensive
Care Unit); la presiÃģn
espiratoria mÃĄxima; la fuerza muscuÂlar perifÃĐrica, mediante la escala Medical
Research Council (MRC). Se realizÃģ la prueba de
tinciÃģn azul y se registrÃģ la primera evaluaciÃģn, la cual fue realizada cuando
el paciente se encontraba respirando espontÃĄneamente sin soporte ventilatorio
durante 24 h, al igual que el pico flujo tosido.
La
fibroendoscopia diagnÃģstica de la degluciÃģn (FEES, fiberoptic endoscopic evaluation of swallowing) fue
realizada si el paciente presentaba alteraciÃģn de la permeabilidad de la VA
durante el proceso de decanulaciÃģn, toleraba oclusiÃģn
de la cÃĄnula de TQT durante 24 h o por solicitud mÃĐdica para valoraciÃģn de la
VA o degluciÃģn.
El
estudio fue realizado por un mÃĐdico intensivista y un kinesiÃģlogo, con un videoscopio flexible (AmbuÂŪ aScopeâĒ); en primera instancia, se evaluaron las
estructuras anatÃģmiÂcas, la movilidad de las cuerdas vocales y el cierre
glÃģtico, luego, se evaluÃģ la sensibilidad tocando con la punta del endoscopio
la epiglotis, repliegues aritenoides y las cuerdas
vocales. Se utilizÃģ la escala de Murray7
para la valoraciÃģn de saliva (apÃĐndice A), para lo que se
considerÃģ una escala de saliva grado 3 como riesgo de aspiraciÃģn. Luego, se
administraron alimentos semisÃģlidos en tres volÚmenes diferentes y lÃquidos
coloreados de azul 5 mL, 10 mL
y 15 mL, y se evaluÃģ con la escala de
penetraciÃģn-aspiraciÃģn (PAS)12 (ApÃĐndice B).
Se
registrÃģ la existencia de lesiones larÃngeas, la escala de saliva de Murray y
la escala PAS. Se considerÃģ disfagia a un puntaje en la escala de PAS mayor o
igual a 2 puntos para cada consistencia. Algunos pacientes no completaron la
prueba con alimentos por alto riesgo de aspiraciÃģn, por dificultad en la
realizaciÃģn de las praxias deglutorias o por no
comprender las Ãģrdenes.
Para
finalizar el estudio, se realizÃģ la evaluaciÃģn transÂtraqueostomÃa.
Habiendo retirado la cÃĄnula de TQT, se introdujo el endoscopio por la ostomÃa en direcciÃģn cefÃĄlica con el extremo dirigido hacia
la regiÃģn subglÃģtica y se obÂservÃģ esta regiÃģn y la
cara inferior de las cuerdas vocales. Se valorÃģ la presencia de lesiones subglÃģticas y se le admiÂnistrÃģ al paciente lÃquido
coloreado de azul para observar la presencia de aspiraciÃģn.
El
estudio fue grabado para ser visualizado nuevamente por el equipo evaluador.
Los datos fueron registrados en una base de datos para su posterior anÃĄlisis.
ANÃLISIS ESTADÃSTICO
Los
datos se consideraron no paramÃĐtricos debido al peÂqueÃąo tamaÃąo de la muestra y
se informan con la mediana y rango intercuartÃlico
(RIQ) si son numÃĐricos y con el nÚmero absoluto de presentaciÃģn y porcentaje si
son caÂtegÃģricos. Se conformaron dos grupos segÚn presencia o ausencia de
disfagia evaluada clÃnicamente. AdemÃĄs, se realizÃģ un subanÃĄlisis
de aquellos que recibieron la evaÂluaciÃģn instrumental de la VA mediante FEES y
fueron categorizados segÚn presencia o ausencia de lesiÃģn larÃngea. Para
comparar las variables categÃģricas se utilizÃģ la prueba exacta de Fisher. Para
la comparaciÃģn de variables contiÂnuas se utilizÃģ la prueba de Mann Whitney. Se considerÃģ significativo un p valor ≤
0,05. Para el anÃĄlisis de los datos se utilizÃģ el software IBM SPSS
Macintosh, versiÃģn 24.0 (IBM Corp., Armonk, NY, USA).
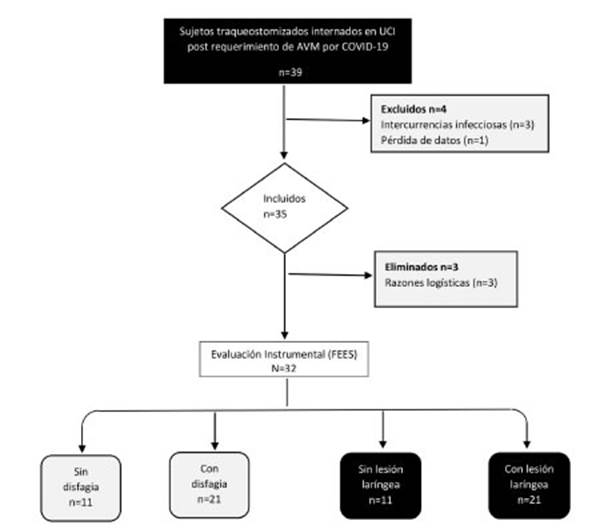
RESULTADOS
CaracterÃsticas de la
muestra
Un
total de 39 sujetos traqueostomizados en VMI por
COVID-19 ingresaron al estudio. De ellos, cuaÂtro fueron excluidos por los
siguientes motivos: un paciente por pÃĐrdida de datos y tres presentaron
complicaciones infecciosas y fallecieron.
De
los 35 sujetos incluidos, tres (9,4%) no pudieron ser evaluados con FEES (por
razones logÃsticas) y fueron eliminados de este subanÃĄlisis.
Figura 1
Variables
demogrÃĄficas, clÃnicas y de estadÃa en UCI
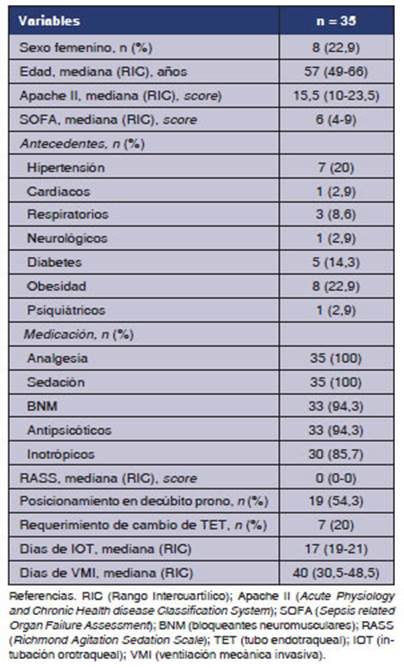
Del
total de 35 pacientes incluidos, 8 (22,9%) eran mujeres y la mediana de edad
fue 57 (RIQ 49-66) aÃąos. La hipertensiÃģn arterial y la obesidad fueron las
comorbilidades mÃĄs prevalentes.
Con
respecto a la medicaciÃģn administrada duÂrante la internaciÃģn en UCI, todos los
pacientes requirieron analgesia y sedaciÃģn con una mediana
Del
total de la muestra, 19 (54,3%) requirieron como maniobra de rescate el
posicionamiento en decÚbito prono. De ellos, 7 (36,8%) recibieron un solo ciclo
de decÚbito prono; 5 (26,3%), dos ciclos; y 7 (36,8%), tres ciclos o mÃĄs.
(Tabla 1)
EvaluaciÃģn
Instrumental: FEES (n = 32)
Previamente
a la decanulaciÃģn, y toleradas 24 h de oclusiÃģn de la
cÃĄnula de traqueostomÃa o utiliÂzaciÃģn de vÃĄlvula fonatoria, se realizÃģ el estudio de FEES.
Prevalencia
y caracterÃsticas de las lesiones larÃngeas
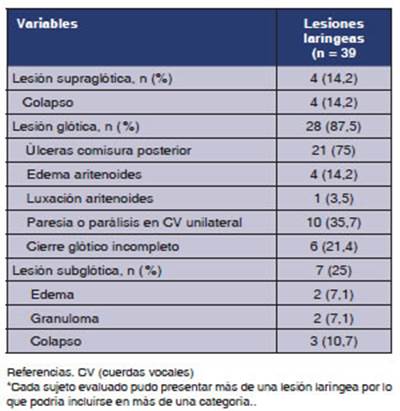
Con
respecto al registro de la existencia y tipos de lesiones larÃngeas, 28 (87,5%)
de los 32 pacienÂtes evidenciaron al menos una lesiÃģn. De estos (n =
28), 21 (75%) presentaron una sola lesiÃģn; 6 (21,4%), dos lesiones; y 2 (7,1%),
presentaron tres lesiones. Tres pacientes no completaron la evaÂluaciÃģn de la
regiÃģn subglÃģtica por intolerancia al procedimiento.
Se registraron en total 39 lesiones de las cuales la Úlcera en comisura
posterior fue la mÃĄs prevalente [n = 21 (75%)], seguida de la paÂresia/parÃĄlisis de CV unilateral [n = 10 (35,7%)]
y cierre glÃģtico incompleto [n = 6 (21,4%)] (Tabla 2).
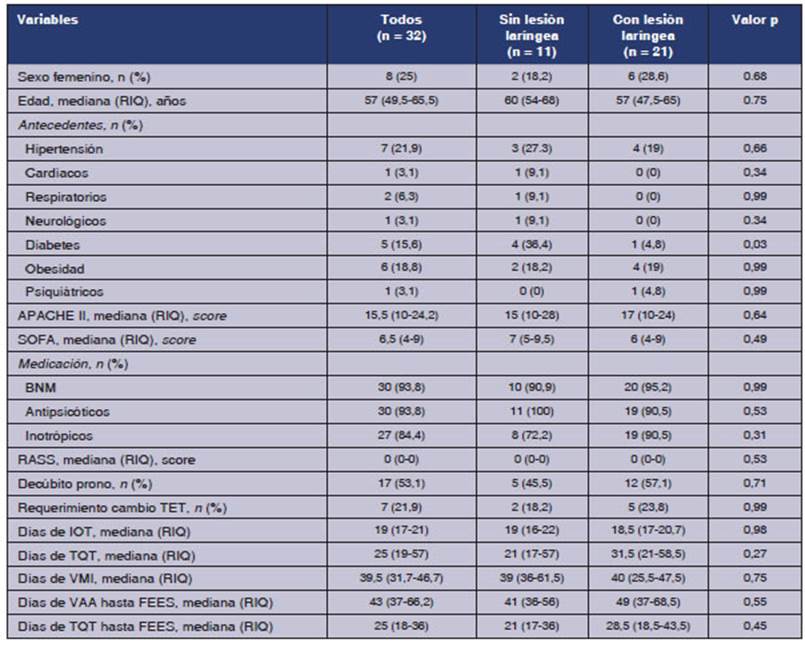
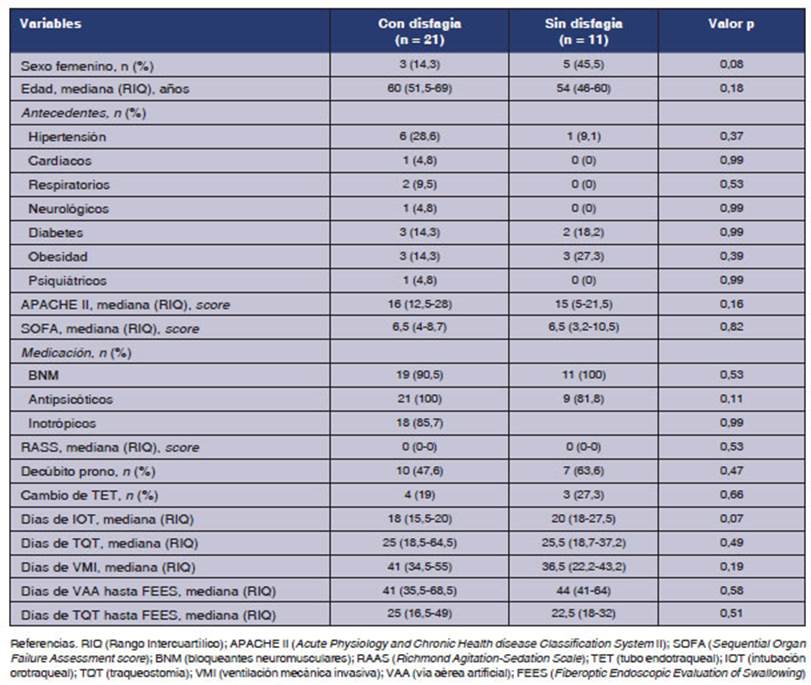
Factores
asociados a lesiÃģn larÃngea
Con
el objetivo de evaluar la asociaciÃģn entre la presencia de lesiÃģn larÃngea y
otras variables, los 32 sujetos evaluados se dividieron en dos grupos: âsin
lesiÃģn larÃngeaâ [n = 11 (34,4%)] y âcon lesiÃģn larÃngeaâ [n = 21
(65,6%)]. Dentro del grupo âsin lesiÃģn larÃngeaâ se incluyeron los pacientes
que no tuvieron lesiones en la laringe y la Úlcera de comisura posterior, la
cual fue considerada una lesiÃģn leve, sin implicancia clÃnica.
La
presencia de diabetes fue mÃĄs prevalente en aquellos pacientes sin lesiÃģn
larÃngea [4/11; (36,4%)] en comparaciÃģn con el grupo con lesiÃģn larÃngea
[(1/21; (4,8%)]. Esta asociaciÃģn resultÃģ estadÃsticamente significativa (p =
0,03). Al relaÂcionar la presencia de lesiÃģn larÃngea con el resto de las
variables no se observaron diferencias estaÂdÃsticamente significativas. Tabla
3
La
evaluaciÃģn de la degluciÃģn fue realizada con semisÃģlidos y lÃquidos en los 32
pacientes que recibieron la evaluaciÃģn con FEES. La mediana en el puntaje de la
escala Murray fue de 1 (0,2-2) puntos. Al comparar el puntaje de la escala MuÂrray
entre el grupo sin lesiÃģn larÃngea [mediana 1 (RIQ 0-2) puntos] y el grupo con
lesiÃģn larÃngea [mediana 1 (RIQ 1-2) puntos], no se observaron diferencias
estadÃsticamente significativas entre ambos grupos (p = 0,3). Al valorar
la ingesta de semisÃģlidos con la escala PAS se observÃģ, en ocho pacientes,
penetraciÃģn hacia la VA, sin registro de aspiraciÃģn en ninguno de ellos. En la
evaluaciÃģn con lÃquidos, nueve (37,5%) pacientes evidenciaron aspiraciÃģn y 5,
penetraciÃģn. Los pacientes que por riesgo de aspiraciÃģn no pudieron ser
evaluados con lÃquidos (n = 9) o semisÃģlidos (n = 8) fueron
clasificados con disfagia. La prevalencia de disfagia fue de 65,6% (21/32).
Factores
asociados a disfagia
Los
32 sujetos evaluados se clasificaron en dos gruÂpos: con disfagia (PAS ≥
2) [n = 21] y sin disfagia (PAS = 1) [n = 11]. Al relacionar la
presencia/ ausencia de disfagia con la presencia/ausencia de lesiÃģn larÃngea,
se constatÃģ disfagia en 8 de los 11 (72,7%) pacientes sin lesiÃģn larÃngea, y en
13 de los 21 (61,9%) pacientes con lesiÃģn larÃngea. Al comparar ambos grupos
las diferencias no resulÂtaron estadÃsticamente significativas (p =
0,70) (Tabla 4). Al comparar el puntaje de la escala Murray entre el grupo sin
disfagia [mediana 1 (RIQ 0-1) puntos] y el grupo con disfagia [mediana 1 (RIQ
1-2) puntos], no se observaron diferencias estadÃsticamente significativas
entre ambos grupos (p = 0,09).
Otros
resultados
Delirium
La
presencia de delirium se evaluÃģ cuando el paciente realizÃģ12 h de
ventilaciÃģn espontÃĄnea y cuando era decanulado, a
travÃĐs del CAM-ICU. Recibieron la evaluaciÃģn inicial 34 pacientes, 11 (32,4%)
obtuvieron un resultado positivo; 20 (58,8%), un resultado negativo; y 3
(8,8%), no fueron evaluables. Al egreso, 33 sujetos recibieÂron esta
evaluaciÃģn, 6 (18,2%) tuvieron resultado positivo; 26 (78,8%), resultado
negativo; y 1 (3%) fue no evaluable.
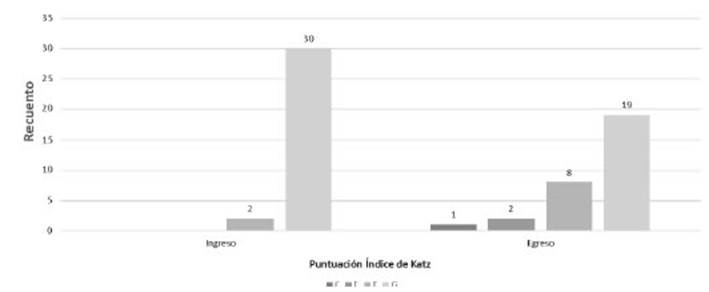
Funcionalidad
Se
evaluÃģ la dependencia a las AVD tanto al inicio del proceso de decanulaciÃģn como al egreso de la UCI mediante la
puntuaciÃģn con el Ãndice de Katz. Treinta y dos
pacientes recibieron la primera evaÂluaciÃģn. Dos (6,3%) presentaron una
valoraciÃģn F y 30 (93,8%), G. Al egreso, 30 pacientes recibieron esta
evaluaciÃģn, de los cuales, 1 (3,3%) obtuvo una valoraciÃģn C; 2 (6,7%), una
categorizaciÃģn E; 8 (26,7%) obtuvieron F y 19 (63,3%), G. Figura 2
Fuerza
muscular
Se
valorÃģ la fuerza muscular perifÃĐrica en dos ocaÂsiones, al inicio del proceso
de decanulaciÃģn y en el momento de la decanulaciÃģn, mediante el MRC. En la evaluaciÃģn inicial (n
= 28), se obtuvo una mediana 42 (RIQ 35-48,7) puntos y en la segunda
evaluaciÃģn (n = 26) se registrÃģ una mediana de 48 (RIQ 40,7-56) puntos.
Un total de 26 pacientes recibieron esta evaluaciÃģn en ambas instancias. En la
valoraciÃģn inicial, 17 (65,4%) pacientes preÂsentaban valores <48 puntos. Al
alta, 11 (42,3%) pacientes presentaron valores <48 puntos. La mediana del cambio
en el MRC fue de 3,5 (RIQ 0-8,5) puntos, con un mÃnimo y mÃĄximo de 0 y 23
puntos de cambio, respectivamente.
Pico
flujo tosido
Se
evaluÃģ la fuerza de la tos mediante el registro del pico flujo tosido (PFT) en
dos instancias: cuando el paciente se encontraba con vÃĄlvula foÂnatoria u oclusiÃģn de cÃĄnula y, luego, al momento de la decanulaciÃģn. VeintiÚn pacientes recibieron la primera
evaluaciÃģn con una mediana 140 (RIQ 60-180) L/m y 22 sujetos, la segunda
evaluaciÃģn con mediana 165 (RIQ 105-205) L/m. Veinte paÂcientes fueron
evaluados en ambas instancias. La mediana del PFT en la primera y segunda
instancia fue de 140 (RIQ 65-180) L/m y 165 (RIQ 95-215) L/m, respectivamente.
La mediana del cambio en el PFT fue de 10 (RIQ 0-50) L/m, con un mÃnimo y mÃĄximo
de â20 y 130 L/m de cambio, respectivamente.
Prueba
de tinciÃģn azul
Una
vez transcurridas entre 12 y 24 h de respiraÂciÃģn espontÃĄnea, se realizÃģ la
prueba de tinciÃģn azul con el objetivo de comenzar el proceso de decanulaciÃģn; se realizÃģ la tinciÃģn de la lengua con
colorante vegetal azul, luego se desinflÃģ el balÃģn de neumotaponamiento
de la cÃĄnula de TQT y se la ocluyÃģ o se colocÃģ una vÃĄlvula fonatoria.
Esta prueba evalÚa la presencia de aspiraciÃģn si apareÂcen secreciones teÃąidas periostoma, por aspiraciÃģn traqueal o por el catÃĐter subglÃģtico, y la presencia de secreciones teÃąidas se
considera como prueba positiva. Se observÃģ un resultado positivo en 5 de 30
(16,7%) pacientes evaluados.
DecanulaciÃģn
Todos
los pacientes traqueostomizados lograron la decanulaciÃģn previamente al alta y la mediana del tiempo de
TQT fue de 25 (RIQ 18,7-50,2) dÃas con un mÃnimo y mÃĄximo de 8 y 123 d,
respectivaÂmente. Al sumar los dÃas de IOT y los dÃas totales de TQT, la
mediana de dÃas de VAA fue de 48 d (36,7-75), con un mÃnimo y mÃĄximo de 25 y
143 d, respectivamente.
Disfagia
al alta
Al
momento del alta 34 pacientes recibieron la evaluaciÃģn clÃnica de la degluciÃģn;
a 7 pacientes con sospecha de disfagia se les realizÃģ una videofluoÂroscopia
de la degluciÃģn. Seis (17,6 %) presentaban disfagia al momento del egreso
hospitalario.
EstadÃa
en UCI y hospitalaria
La
mediana de duraciÃģn de la estadÃa en UCI fue de 50 d (RIQ 37-68), con un mÃnimo
y mÃĄximo de 20 y 191 d, respectivamente. La mediana de estadÃa hospitalaria fue
de 67 d (RIQ 52,5-120,5) con un mÃnimo y mÃĄximo de 16 y 287 d, respectivamenÂte.
Dos pacientes murieron durante su estadÃa hospitalaria.
DISCUSIÃN
El
87,5% (n: 28/32) de los pacientes traqueostomiÂzados
con COVID-19 presentaron al menos una lesiÃģn larÃngea evaluada mediante
endoscopia de la VA. La mayorÃa de las lesiones se localizaron en la zona
glÃģtica. Resultados similares con una alta frecuencia de lesiones larÃngeas
tambiÃĐn fueron reÂportadas en estudios previos por Sandblom
et al.,11 Boggiano
et al.13 y Nauheim et al.14 en
cohortes similares de pacientes crÃticos traqueostomizados
con COVID-19. AdemÃĄs, en estos estudios la regiÃģn mÃĄs frecuentemente afectada
tambiÃĐn fue la zona glÃģtica. Debido a la anatomÃa en forma de âVâ de la laringe
esta zona es particularmente vulnerable a la lesiÃģn por el efecto mecÃĄnico que
ejerce el tubo orotraqueal.8
En
un estudio previo, presentado en el Congreso de la Sociedad Argentina de
Terapia Intensiva en 2018 por los mismos autores, se analizÃģ la presenÂcia de
lesiones larÃngeas y de disfagia mediante FEES. Se incluyeron 71 pacientes con
una media de 10 d de IOT, de los cuales, 55 se encontraban traqueostomizados.
La frecuencia de lesiones larÃngeas en este estudio fue menor (63%), y se
encontraron como lesiones prevalentes el edema larÃngeo y el movimiento anormal
de las cuerdas vocales.15 Estos hallazgos coinciden con Boggiano et al.,13
quienes reportaron un menor porcentaje de lesiones larÃngeas en pacientes
crÃticos antes de la pandemia por COVID-19.
Ha
sido reportado que la frecuencia y gravedad de las lesiones larÃngeas estÃĄ
directamente relacioÂnada con los dÃas de VAA, con consecuencias imporÂtantes,
que pueden culminar en falla respiratoria y el fracaso de la extubaciÃģn o decanulaciÃģn.6, 8 Sin embargo, no
hemos encontrado asociaciÃģn entre los dÃas de VAA con el desarrollo de lesiones
larÃnÂgeas. Esto coincide con otros estudios que tampoco encontraron dicha
asociaciÃģn.12, 16
Nuestro
pequeÃąo tamaÃąo muestral analizado podrÃa ser la causa
de la falta de significancia estaÂdÃstica para demostrar esta asociaciÃģn que ha
sido ampliamente investigada. TambiÃĐn podrÃa deberse a los efectos de la
infecciÃģn viral por SARS-CoV-2 que aÚn no han sido completamente esclarecidos.
A
pesar de haber encontrado una alta prevaÂlencia de lesiones larÃngeas, todos
los pacientes incluidos pudieron ser decanulados.
Consideramos importante mencionar que 6 de los 32 pacientes que presentaron
lesiones mÃĄs graves, tardaron mÃĄs tiempo en lograr la decanulaciÃģn,
con una media de 50 d de TQT, por compromiso en la permeabilidad de la VA.
El
mayor uso del posicionamiento en decÚbito prono como tratamiento de la
hipoxemia refracÂtaria ha planteado como hipÃģtesis que la maniÂpulaciÃģn de la
cabeza y el cuello para alcanzar dicha posiciÃģn generarÃa mayor movimiento del
tubo orotraqueal, lo que desarrollarÃa fricciones y
excesiva presiÃģn sobre las estructuras de la VA que podrÃan generar mayor
incidencia de lesiones.12, 13 El 54% de nuestros pacientes
estuvieron en deÂcÚbito prono. Sin embargo, no hemos encontrado asociaciÃģn
entre el decÚbito prono y el desarrollo de lesiones larÃngeas en nuestra serie
de pacientes.
En
relaciÃģn con las caracterÃsticas de la muestra, hallamos mayor porcentaje de
sexo masculino, edad promedio de 54 aÃąos y una media de dÃas de IOT de 19, que
son similares a las reportadas.17, 18 La hipertensiÃģn arterial y la
obesidad fueron las comorbilidades mÃĄs prevalentes en nuestra poblaÂciÃģn de
pacientes, al igual que lo informa el estudio realizado en Argentina por
Estenssoro et al.3 y la investigaciÃģn realizada por Richardson et
al.18
Existen
comorbilidades previas del paciente que se han asociado con un mayor riesgo de
complicaÂciones larÃngeas luego de la extubaciÃģn;
entre ellas se destacan la edad, el sexo femenino, la obesidad, la diabetes, la
hipertensiÃģn arterial, la falla renal o hepÃĄtica.8 Estas patologÃas
influyen en la perfuÂsiÃģn tisular y la capacidad de cicatrizaciÃģn de los
tejidos, lo que predispone o amplifica la lesiÃģn de la VA. AdemÃĄs, algunas de
estas comorbilidades se relacionan con mayor gravedad de la infecciÃģn por
COVID-19, lo que sugiere que estos pacientes no solo tienen un mayor riesgo de
intubaciÃģn, sino tambiÃĐn mayor riesgo de secuelas por IOT.14 No heÂmos
encontrado esta relaciÃģn en nuestra muestra de pacientes, sino que,
llamativamente, la diabetes fue mÃĄs prevalente en el grupo sin lesiÃģn larÃngea.
La
prevalencia de disfagia en la serie de paÂcientes analizados fue de 65,6%
(21/32). Otros estudios realizados en pacientes con COVID-19 han obtenido
cifras superiores. Sandblom et al.11 y Boggiano et al.,13 han
encontrado que casi todos los pacientes analizados tuvieron algÚn grado de
disfagia valorada con FEES.
Nuestro
menor porcentaje de disfagia comparaÂdo con estos estudios podrÃa deberse al
tratamiento kinÃĐsico recibido por los pacientes desde que inÂgresan al
protocolo de decanulaciÃģn, priorizando la higiene
oral, estimulaciÃģn de praxias oro-linguo-faciales,
trago voluntario, estimulaciÃģn larÃngea sensorio-motriz, estimulaciÃģn de la
fonaciÃģn, tÃĐcnicas para mejorar la fuerza muscular respiÂratoria y los flujos
espiratorios, y la continuaciÃģn de la rehabilitaciÃģn motora, segÚn cada caso en
particular.
La
mediana en el puntaje de la escala Murray de nuestro estudio fue de 1 (0,2-2)
punto. Al comparar este puntaje entre el grupo sin lesiÃģn larÃngea [mediana 1
(RIQ 0-2) puntos] y el grupo con lesiÃģn larÃngea [mediana 1 (RIQ 1-2) puntos],
no se observaron diferencias estadÃsticamente significativas entre ambos grupos
(p = 0,3). Los estudios previamente mencionados reportaron mayores
valores en esta escala.12
La
presencia de disfagia en los pacientes crÃticos traqueostomizados
son frecuentes. Se ha postulado que la presencia de la
cÃĄnula de TQT aumenta el riesgo de aspiraciÃģn. El mecanismo fisiopatolÃģgico es
multifactorial e incluye causas relacionadas con el trauma orofarÃngeo
y larÃngeo, a la disminuciÃģn de la sensibilidad orofarÃngea
por la ausencia de flujo aÃĐreo debido el manguito de neumotapoÂnamiento
de la cÃĄnula de TQT, la consecuente pÃĐrdida de la presiÃģn positiva subglÃģtica, la atrofia muscular por desuso, las
alteraciones en la coorÂdinaciÃģn respiraciÃģn-degluciÃģn y las alteraciones en el
nivel de conciencia que impactan sobre los mecanismos de protecciÃģn de la VA y
comprometen asà la seguridad de la degluciÃģn. Asumimos que a estos mecanismos
ahora se sumarÃan los efectos propios del virus SARS CoV-2. Se ha planteado la
hipÃģtesis de que este virus puede inducir lesiones en el sistema nervioso
central y perifÃĐrico dado que afecta las funciones sensoriales y motoras
relacionadas con la degluciÃģn.11 AÚn no es posible obtener
conclusiones en cuanto al impacto del virus sobre estas funciones, pero no
debemos olvidar las alteraciones en el olfato y el gusto, sÃntomas observados
en esta infecciÃģn, que podrÃan ser un factor agregado para el desarrollo de la
disfunciÃģn deglutoria.
Sin
embargo, la frecuencia de disfagia que hemos encontrado en nuestros pacientes
antes de la pandemia fue de un 67,9%,15 es decir, muy similar a la
reportada en el presente estudio de la poblaciÃģn con COVID-19. Son necesarias
futuras investigaciones que determinen cuÃĄl es el verdaÂdero impacto del virus
SARS-CoV-2 dentro del mecanismo fisiopatolÃģgico de disfagia orofarÃngea
que se reporta en estos pacientes.
No
encontramos asociaciÃģn estadÃsticamente significativa entre lesiones larÃngeas
y la presencia de disfagia en coincidencia con los resultados de nuestro
estudio previo.15 No hemos encontrado otras publicaciones que
investiguen esta asociaÂciÃģn; en el estudio de Rohuani
et al. en pacientes pos-COVID-19 a dos meses al alta
de la UCI, se encontrÃģ asociaciÃģn entre las lesiones larÃngeas evaluadas por
FEES y las alteraciones en la degluÂciÃģn mediante el cuestionario EAT 10.16
En
nuestro estudio, el 17, 6 % (n = 6) presentÃģ disfagia al momento del
egreso hospitalario. En este sentido, Boggiano et al.
reportaron cifras simiÂlares de disfagia al alta
(20%).13 El paciente que a su egreso presentaba disfagia, tuvo un
seguimiento ambulatorio y por telecomunicaciÃģn.
Todos
los pacientes lograron la decanulaciÃģn antes del alta
y la mediana del tiempo de TQT fue de 25 d, con un PFT de 165 L/min (RIC
105-205), similar a lo reportado en los diferentes estudios, en donde se
considera que un pico flujo tosido de 160 L/min o superior representa una tos
efectiva.20
Como
limitaciones en nuestro estudio no hemos calculado la tasa de pacientes traqueostomizados, ya que nos faltaron datos de todos los
pacientes ingresados en la unidad de cuidados intensivos para valorar el
subgrupo analizado. Por otro lado, podemos mencionar el pequeÃąo tamaÃąo muestral analizado, aunque es similar al resto de los
estudios que hasta el momento han investigado lesiones larÃngeas y disfagia por
COVID-19.
CONCLUSIÃN
Este
es el primer estudio realizado en la Argentina que reporta la prevalencia de
lesiones larÃngeas y disfagia en pacientes crÃticos traqueostomizado
duÂrante la primera ola de la pandemia por COVID-19, y se encontrÃģ una alta
prevalencia. Consideramos que la evaluaciÃģn precoz mediante FEES nos ha faÂcilitado
un diagnÃģstico oportuno, que permite guiar el tratamiento de manera individual
y definir el momento de la decanulaciÃģn. AdemÃĄs, nos
brindÃģ herramientas para definir la vÃa de alimentaciÃģn hasta la resoluciÃģn de
la disfagia.
Conflicto
de intereses
Los
autores declaran no tener ningÚn conflicto de intereses.
BIBLIOGRAFÃA
1. Ren
LL, Wang YM, Wu ZQ, et al. Identification of a novel coronavirus causing severe
pneumonia in human: a descripÂtive study. Chin Med J (Engl).
2020; 133: 1015-24.
https://doi.org./10.1097/CM9.0000000000000722
2. Spiteri
G, Fielding J, Diercke M, et al. First
cases of coroÂnavirus disease 2019 (COVID-19) in the WHO European Region, 24
January to 21 February 2020. Euro Surveill.
2020; 25: 2000178. https://doi.org./10.2807/15607917. ES.2020.25.9.2000178.
3. Estenssoro E, Loudet CI, RÃos F, et al.
Clinical characterÂistics and outcomes of invasively ventilated patients
with COVID-19 in Argentina (SATICOVID): a prospective, mulÂticentre
cohort study. Lancet Respir Med. 2021; 9: 989-98.
https://doi.org./10.1016/S2213-2600(21)002290.
4. RÃos F, Risso-Vazquez A, Diaz Ballve L. Enfermedad por coronavirus 2019 (COVID-19) aspectos de interÃĐs para cuidados crÃticos.: RevisiÃģn narrativa.
Rev Arg de Ter Int.
2020;1-11.
5. Hosey
MM, Needham DM. Survivorship after COVID-19 ICU stay. Nat Rev
Dis Primers. 2020; 6: 60. 2020.
https://doi.org./10.1038/s41572-020-0201-1
6.
Brodsky MB, Levy MJ, Jedlanek
E, et al. Laryngeal Injury and Upper Airway Symptoms After Oral Endotracheal Intubation With Mechanical
Ventilation During Critical Care: A Systematic Review. Crit Care Med. 2018; 46: 2010-7.
https://doi.org./10.1097/CCM.0000000000003368
7. Rovira
A, Dawson D, Walker A, et al. Tracheostomy care and decannulation
during the COVID-19 pandemic. A multidisciplinary clinical
practice guideline. Eur Arch OtoÂrhinolaryngol. 2020;1-9. https://doi.org./10.1007/s00405- 020-06126-0
8. Wallace S, McGrath BA. Laryngeal complications after tracheal intubation and tracheostomy.
BJA Educ. 2021; 21: 250-7.
https://doi.org./10.1016/j.bjae.2021.02.005.
9. Mehel
DM, Ãzdemir D, Ãelebi M, Aydemir S, AkgÞl G, ÃzgÞr A. Classification of
laryngeal injury in patients with prolonged intubation and to determine the
factors that cause the injury. Am J Otolaryngol. 2020; 41:
102432. https://doi.org./10.1016/j.amjoto.2020.102432.
10. Williams T, McGrath BA.
Tracheostomy for COVID-19: evolving best practice. Crit
Care. 2021; 25: 316.
https://doi.org./10.1186/s13054-021-03674-7.
11. Sandblom
H, Dotevall H, Svennerholm
K, Tuomi L, Finizia
C. Characterization of dysphagia and laryngeal findings in COVID-19 patients
treated in the ICU-An observational clinical study. PLoS One. 2021; 16:
e0252347. https://doi.org./10.1371/journal.pone.0252347.
12. Butler SG, Markley L, Sanders
B, Stuart A. Reliability of the penetration aspiration scale with flexible
endoscopic evaluation of swallowing. Ann Otol Rhinol Laryngol. 2015; 124: 480-3. https://doi.org./10.1177/0003489414566267.
13. Boggiano
S, Williams T, Gill S E, Alexander P, Khwaja S, WalÂlace
S, McGrath B. Multidisciplinary management of larynÂgeal pathology identified
in patients with COVID-19 followÂing trans-laryngeal intubation and
tracheostomy. J Intens Care Soc (IF). https://doi.org./10.1177/17511437211034699
14. Naunheim
MR, Zhou AS, Puka E, et al. Laryngeal complications
of COVID-19. Laryngoscope Investig Otolaryngol.. 2020; 5: 1117-24.
https://doi.org./10.1002/ lio2.484. PMID:
15. Chiappero G, Falduti A, Catini ME, Raimondi N. EvaluaciÃģn endoscÃģpica de la degluciÃģn: una necesidad creciente en terapia intensiva.
RATI 2018; 35: 48.
16. Rouhani
MJ, Clunie G, Thong GA Prospective Study of Voice,
Swallow, and Airway Outcomes Following TracheÂostomy for COVID-19.2021.
Laryngoscope, 131: E1918- E1925.
17. Chao TN, Harbison
SP, Braslow BM, et al. Outcomes After
Tracheostomy in COVID-19 Patients. Ann Surg. 2020;272(3): e181-e186. https://doi.org./10.1097/SLA.0000000000004166.
18.
Tornari C, Surda P, Takhar
A, et al. Tracheostomy, ventilaÂtory
wean, and decannulation in COVID-19 patients. Eur Arch Otorhinolaryngol. 2021; 278:
1595-604. https://doi.org./10.1007/s00405-020-06187-1.
19. Richardson S, Hirsch JS, Narasimhan M, et al; the Northwell
COVID-19 Research Consortium. Presenting Characteristics, Comorbidities, and
Outcomes Among 5700 Patients Hospitalized With COVID-19 in the New York City
Area. JAMA. 2020 May 26;323:2052-9. https:// doi.org./10.1001/jama.2020.6775.
Erratum in: JAMA. 2020; 323: 2098.
20. Garuti
G, Reverberi C, Briganti A.
et al. Swallowing disorÂders in tracheostomised
patients: a multidisciplinary/mulÂtiprofessional
approach in decannulation protocols. MultiÂdiscip Respir
Med 2014; 9: 36. https://doi.org/10.1186/2049-6958-9-36.