Autor : Anci Alvarez Cynthia1, Cid Candelaria1, Solavallone Vanina1, Quiroga Carla1, Rosales Zoe1, Barada Claudia1
1Servicio de ClĂnica MĂ©dica, Hospital Santa Isabel de HungrĂa. GuaymallĂ©n, Mendoza, Argentina.
Correspondencia : Cynthia Anci Alvarez E-mail: ancicynthiaantonella@gmail.com
RESUMEN
Los
pacientes infectados por SARS-CoV2 presentan manifestaciones variadas conÂsecuentes
con el impacto multiorgánico de este virus en
la economía del ser humano. Sin embargo, las afecciones pulmonares son
las predominantes, dado que abarcan desde sutiles infiltrados en “vidrio
esmerilado” hasta un gran compromiso del parénÂquima pulmonar. El neumomediastino es una expresión rara que se
presenta tan solo en un 1% de los pacientes. Presentamos el caso de un paciente
varón con COVID-19 crítico que desarrolla neumomediastino
sin neumotórax.
Palabras
claves: COVID-19; Neumomediastino; Neumomediastino
espontáneo; Síndrome de Hamman
ABSTRACT
Patients infected with SARS-CoV2 show various manifestations consistent with the multiorgan
impact of this virus in the system of the
human being. However, pulmonary conditions are the most predominant:
from slight ground glass infiltrates
to severe inÂvolvement of pulmonary parenchyma. Pneumomediastinum is a rare expression that only occurs
in 1% of patients. We present the case of a critically ill male patient with
COVID-19 who develops pneumomediastinum without pneumothorax.
Key
words: COVID-19; Pneumomediastinum;
Spontaneous pneumomediastinum;
Hamman’s syndrome
Recibido: 16/09/2021
Aceptado: 07/11/2021
INTRODUCCIÓN
El
neumomediastino espontáneo (NE),
también conocido como “síndrome de Hamman”,
fue desÂcrito por primera vez en 1939. Se define como la presencia de aire en
el mediastino generado por la rotura del alvéolo y la salida de aire
desde el árbol bronquial. Además, puede alcanzar el tejido celuÂlar
subcutáneo, el peritoneo o el canal raquídeo. El signo de Hamman consiste en la percepción de
crepitación concomitante con el latido cardíaco en la
auscultación anterior del tórax. Se trata de una patología
poco frecuente, principalmente asociada a enfermedades pulmonares
crónicas, como asma o EPOC1-7.
Entre las múltiples condiciones desenÂcadenantes, se menciona la
maniobra de Valsalva generada por procesos
infecciosos respiratorios.5-7 Esto
justificaría su hallazgo en pacientes con COVID-19 que presentan tos
intensa y de difícil control. Otras situaciones que podrían
favorecerlo se relacionan con el uso de ventilación mecánica
invasiva (VMI) y no invasiva, y, dentro de ella, la cánula nasal de alto
flujo (CNAF), aunque en estas situaciones suele acompañarse de neumoÂtórax2, 3, 5.
Presentamos
el caso clínico de un paciente varón que desarrolló NE sin
neumotórax, en contexto de infección por SARS-CoV2 y uso de CNAF.
CASO CLÍNICO
Paciente
varón de 59 años que comienza seis días antes de la
consulta con fiebre de hasta 39 °C constatada por termometría, que
cedía parcialmente con paracetamol, asociada a mialgias. Por tal motivo
y en contexto de contacto estrecho con un paciente positivo para SARS CoV2, se
realizó rt-PCR, que resultó positiva.
Agrega 48 h antes del ingreso hospitalario disnea clase funcional II-III.
Realiza consulta por guardia, en donde, tras consÂtatarse infiltrados en
«vidrio esmerilado» bilaterales en tomografía computarizada (TC) de
tórax y desaturación al examen
físico, se decide su internación. Como antecedentes de
relevancia, se destaca HTA esencial y obesidad grado 1. Además,
había recibido una dosis de la vacuna Sputnik
V el día previo al comienzo de los síntomas. Durante el examen
físico de ingreso se constata TA: 110/70 mmHg,
FC: 81 lpm, FR: 18 rpm, SatO2 96%-97% con cánula naÂsal a 4 L/min, T°: 36,9 °C, IMC: 35 kg/m2. En el examen respiratorio, se
objetiva buena mecánica ventilatoria, hiÂpoventilación
generalizada asociada con estertores (rales)
crepitantes aislados bilaterales. Con respecto al aparato cardiovascular, R1 y
R2 normofonéticos, silencios libres, sin
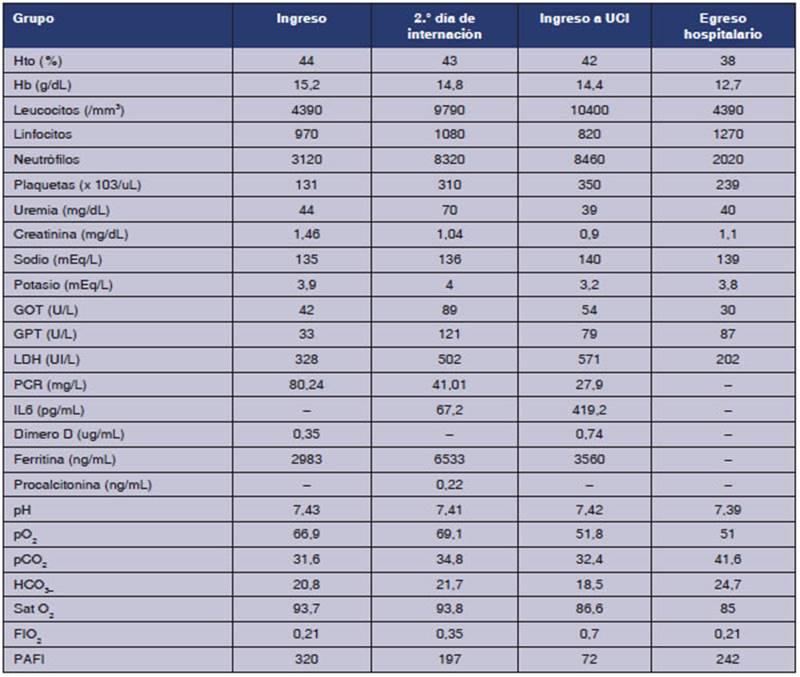
signos de falla de bomba. Dentro de los exámenes complementarios se
destaca: linfopenia, plaquetopenia,
aumento de LDH, de ferritina, de PCR y de IL-6. Además, presenta
insuficiencia renal aguda. Gasometría arterial: pH 7,43, pCO2: 31,6 mmHg, pO2:
66,9 mmHg, HCO3:
20,8 mmol/L, EB: –2.4 mmol/L,
SO2 (AA):
93,7%. El laboraÂtorio de ingreso, así como la evolución de este
durante la internación se encuentran en la Tabla 1. TC tórax de
ingreso: Áreas confluentes en “vidrio esmerilado” y secÂtores
consolidativos asociados que comprometen de forma difusa ambos campos
pulmonares y se atribuye a neumonía bilateral moderada por COVID-19
(según los criterios del Chest CT Severity Score). Ecocardiograma Doppler
transtorácico bidimensional: remodelado
concéntrico de VI con dilatación auricular izquierda y leve
dilatación de cavidades derechas; válvulas sin alteraciones;
dilatación de raíz aórtica; motilidad global conservada;
FEVI: 70%; PSP: 44 mmHg; patrón de
relajación diastólica normal. El paciente al ingreso es
catalogado como caso moderado de COVID-19 según los criterios
establecidos por la OMS, y se comienza tratamiento con oxigenoterapia, dexameÂtasona en dosis de 8 mg/d EV (el cual cumple por 10
d) y tromboprofilaxis farmacológica. A las 48
h del ingreso, se objetiva empeoramiento de la insuficiencia respiratoria. Se
decide infundir una dosis de 8 mg/kg de peso de tociliÂzumab
(según protocolo de la Institución) y colocar CNAF. Debido a
presentar tos seca persistente se indica también difenhidramina
y codelasa en jarabe sumado a budesónida
inhalada. Ante la dificultad en el destete de la CNAF y por progresión
de la insuficiencia respiratoria, a los 13 d de inÂgreso y 19 d desde la fecha
de inicio de síntomas, se decide su pase a la unidad de cuidados
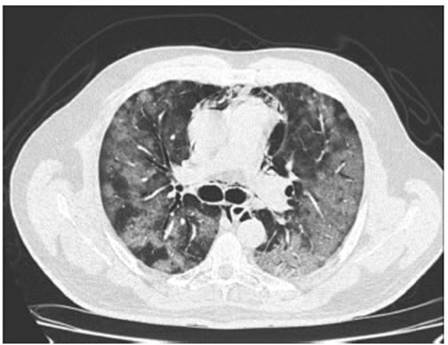
intensivos (UCI). No bien ingresado a la UCI se realiza una angio-TC
de tórax que evidencia signos de neumomediastino,
ausencia de signos tomográficos compatibles
con tromboembolismo pulmonar agudo (TEP); en el
parénquima pulmonar, áreas confluenÂtes y parcheadas de
infiltrados intersticio-alveolares con tendencia a la consolidación, que
asocian imágenes lineales superpuestas que configuran un patrón
en crazy paving,
compatible con compromiso pulmonar tomográfico
grave (Figura 1). Cabe destacar que no se le habían practicado
procedimientos invasivos en tórax. Permanece durante 4 d en UCI, sin
requerimiento de VMI ni vasopresores. Debido a la
presencia de neumomediastino, lo evalúa el
servicio de cirugía de tórax y toman conducta expectante. El
paciente regresa a clínica médica, donde se logra destete de
CNAF, con lo que cumplió 15 d en total. A los 24 d del ingreso
hospitalario, se otorga el alta nosocomial, con indicación de
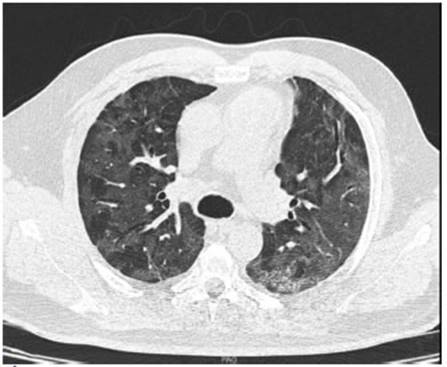
oxigenoterapia domiciliaria y controles ambulatorios. Se objetiva en TC de
control a los 30 d resolución completa del neumomediastino
(Figura 2).
DISCUSIÓN
La
infección por SARS-CoV2 tiene como blanco principal el sistema
respiratorio, al cual puede afectar de varias formas. En los pacientes hospiÂtalizados,
se observa habitualmente compromiso extenso del parénquima pulmonar por
infiltrados en “vidrio esmerilado” objetivados por TC, pero también
afecta la vascularización pulmonar con manifestaciones como el TEP en un
porcentaje no despreciable8.
La posibilidad de desarrollar neumoÂtórax ronda el 1% y puede ascender
hasta el 6% en casos críticos9.
El desarrollo de neumomediastino es poco frecuente
(1%) y se ha visto con mayor frecuencia en varones jóvenes. En las
neumonías graves de etiología viral, el alvéolo tiende a
romÂperse por afección de la membrana alveolar debida al compromiso
infeccioso de neumocitos tipo I y II7. Las causas desencadenantes del NE
podrían responder a maniobras de Valsalva
producidas por tos excesiva en salvas, lo que genera daño alveolar y
fuga de aire (efecto Macklin)1, 5-9.
En
la bibliografía, también se mencionan otros condicionantes
asociados con el desarrollo de neuÂmomediastino no
espontáneo, como el uso de VMI o CNAF1-4, 6-10.
En
el caso puntual de la CNAF, existen trabajos reportados de neumomediastino,
pero generalmenÂte se acompañan de neumotórax2, 3, 9. En nuestro paciente, no se
logró detectar neumotórax asociado al NE, por lo que orientamos
nuestra sospecha etiológica a las maniobras de Valsalva
producidas por la tos no controlada.
El
NE que se presenta en pacientes que tienen una infección por SARS-CoV2
suele compartir algunas características clínicas según los
reportes científicos, como padecer una enfermedad grave o
crítica, con extenso compromiso de parénquima pulmonar y la
presencia de tos como síntoma cardinal2, 7, 9.
Una
vez instalado el NE, las manifestaciones clínicas más frecuentes
suelen ser el dolor torácico intenso y la disnea. En el examen
físico, se puede objetivar crepitación en tejido celular
subcutáneo cuando se agrega enfisema3-5, 7-9. No fue el caso de nuestro
paciente, en el que se detectó en forma incidental a través de
una angio-TC de tórax, moÂtivada por la
dificultad en el destete de la CNAF, lo cual se ha descrito en algunos otros
casos clínicos.5
Como
métodos complementarios, la radiograÂfía de tórax es el de
mayor disponibilidad a nivel mundial, pero el NE puede pasar desapercibido si
no se solicita la incidencia lateral. Esta práctica es dificultosa en
pacientes con VMI, tanto por la técnica como por la necesidad de
traslado a otras áreas del hospital. Actualmente, la TC ha adquiÂrido
relevancia y es el estudio más confiable para confirmación
diagnóstica7.
Es
muy importante el planteo de diagnósticos diferenciales, como el
neumotórax, infarto agudo de miocardio, TEP, enfermedades neuromusculaÂres
o en síndrome de Boerhaave (rotura
esofágica espontánea), y es fundamental tenerlo en cuenta como
posible complicación dentro de la infección por SARS CoV24, 6, 8.
En
cuanto al pronóstico, se trata de una patoÂlogía de baja
letalidad, salvo cuando se asocia a neumotórax, situación en la
que alcanza un 33%. No existen estudios confirmatorios, pero podría
asociarse a mayor mortalidad en pacientes con COVID-19 grave, por lo que la
existencia de esta condición debe alertar a los médicos acerca de
la potencial gravedad del cuadro1,
6, 8, 9. El tratamienÂto de elección habitualmente
es la observación y seguimiento del paciente, con control del dolor y
oxigenoterapia, sin necesidad de intervención quirúrgica en la
mayoría de los casos reportaÂdos1, 4, 6-8.
Existe
limitada bibliografía acerca de esta condiÂción. La
mayoría de las publicaciones corresponde a casos clínicos o
reporte de casos, por lo que conÂsideramos fundamental completar con estudios
adecuados para determinar factores asociados y pronósticos1, 2, 6, 7, 9, 10.
CONCLUSIÓN
En
síntesis, el NE es una entidad de baja freÂcuencia en la
infección por SARS-CoV-2 con un comportamiento benigno en la
mayoría de los casos, pero que debemos descartar ante un paÂciente con
progresión de la hipoxemia o que esta sea refractaria. Una alta sospecha
clínica asociada a la confirmación imagenológica
nos permitirá tener un correcto manejo de la patología. Mejorar
su diagnóstico permitirá conocer la verdadera incidencia y
optimizar los tratamientos.
ANEXO
Conflicto
de intereses
Los
autores declaran no tener conflicto de intereses.
BIBLIOGRAFÍA
1.
García-Villarreal F, Palacios-Mendoza EB. NeumomediÂastino
espontáneo asociado con COVID-19. Med Int Méx. 2021; 37: 296-99.
2.
Rubiera Ponga C, Pelayo Quispe-Mauricio A, Sánchez- Carpintero Abad M. Neumomediastino masivo en paciente COVID-19. Arch Bronconeumol. 2021; 57: 42.
3.
Vela Colmenero RM, Pola Gallego de Guzmán MD, Molina de la Torre MC. Neumomediastino y neumotórax espontáÂneo en
neumonía bilateral por COVID-19. Med
Intensiva. 2020; 44: 591-2.
4.
Macia I, Moya J, Ramos R et al. Spontaneous
pneumomeÂdiastinum: 41 cases. EJCTS. 2007; 31: 1110-4
5.
López Zúñiga M, López Zúñiga D,
Martínez Colmenero J, et al. Neumomediastino
espontáneo en pacientes con COVID-19. Emergencias 2020; 32: 290-9.
6.
Sotelo-Jiménez P, Moyano-Navarro E, Tipacti-Rodríguez
F, Milla-Bravo C. Neumomediastino espontáneo
en un paÂciente con COVID-19, reporte de caso. Rev Fac Med Hum.
Abril 2021; 21: 445-8.
7.
Bolaños-Morales F, Santibáñez-Salgado JA, Guadarrama-
Pérez C, Herrera-Zamora JJ, Armas-Zárate FJ, Santillán- Doherty PJ. Neumomediastino
espontáneo en pacientes COVID-19. Serie de casos. Gac
Med Mex. 2021; 157: 116-20.
8.
Parra Gordo M, Buitrago Weiland G, Grau Garcíac M, AreÂnaza Choperena
G. Aspectos radiológicos de la neumonía COVID-19:
evolución y complicaciones torácicas. Radiología 63. 2021;
74-88.
9.
Pérez-López KP, Moreno-Madrigal LG. Neumotórax y neumomediastino espontáneos en pacientes con
neumonía por COVID-19. Med Int
Méx. 2021; 37: 152-6.
10.
Fernández-Raga S, Fidalgo-Navarro A, Bernardo-Cofiño
J. Neumomediastino espontáneo en neumonitis
por coronaÂvirus evolucionada. Med Clin (Barc). 2020; 155: 421.