Autor : PĂ©rez Conde Lucas1
1Laboratorio pulmonar IADT Instituto Argentino de DiagnĂłstico y Tratamiento, Buenos Aires, Argentina.
Correspondencia : DE-mail: lucasperezconde@yahoo.com.ar
RESUMEN
La prevalencia de complicaciones respiratorias
posteriores a la neumonía por COÂVID-19 se desconoce actualmente, pero
los datos obtenidos de brotes anteriores de coronavirus, pueden proporcionar
información importante. La evidencia preliminar apoya la
hipótesis de que algunos sobrevivientes podrían desarrollar
secuelas respiÂratorias a largo plazo, entre ellas, la principal sería
la fibrosis pulmonar.
Se presentan tres casos de pacientes que fueron
internados en sala por COVID-19 de moderado a grave, pero sin requerimiento de
ARM en ningún momento, y que, en controles tomográficos
posteriores al alta, presentaron imágenes compatibles con fibrosis
pulmonar posterior a la neumonía.
Palabras claveCOVID-19; Fibrosis pulmonar; Secuelas
ABSTRACT
The prevalence of respiratory
complications subsequent to COVID-19 pneumonia is currently unknown, but the
data obtained from previous coronavirus outbreaks may provide important
information. The preliminary evidence supports the hypothesis that some
survivors could develop long-term respiratory sequelae,
being the pulmonary fibrosis the most important.
We report three cases of patients
hospitalized in the ward with moderate to severe COÂVID-19, never requiring
mechanical respiratory assistance (MRA). Follow-up computÂed tomography scans
after discharge showed images compatible with post-pneumonia pulmonary
fibrosis.
Key wordsCOVID-19; Pulmonary fibrosis; Sequelae
Recibido17/03/2021
Aceptado11/09/2021
INTRODUCCIÓN
La prevalencia de complicaciones respiratorias
posteriores a la neumonía por COVID-19 se desÂconoce actualmente, pero
los datos obtenidos de brotes anteriores de coronavirus, pueden proporÂcionar
información importante1.
Algunos reportes hablan de que entre el 20% y el 60% de
los sobrevivientes del brote global de SARS causado por el SARS-CoV y el coronavirus del síndrome respiratorio de
Oriente Medio (MERS-CoV) experimentaron algún
deterioro fisiológico persistente e imágenes pulmonares
compatibles con fibrosis1.
La evidencia preliminar apoya la hipótesis de que
algunos sobrevivientes podrían desarrollar secuelas respiratorias a
largo plazo. Se han deÂtectado anomalías fibróticas
del pulmón, tres semanas después del inicio de los
síntomas, inÂdependientemente de si la enfermedad aguda fue leve,
moderada o grave2.
Se presentan tres pacientes que cursaron neuÂmonía
moderada a grave, que requirieron oxígeno, antibióticos y
corticoides, pero, en ningún caso, asistencia respiratoria
mecánica invasiva (ARM). Los controles tomográficos
entre los 30 d y 60 d del alta evidenciaron imágenes con infiltrados
intersticiales compatibles con fibrosis pulmonar posterior a la neumonía
por COVID 19.
CASOS CLÍNICOS
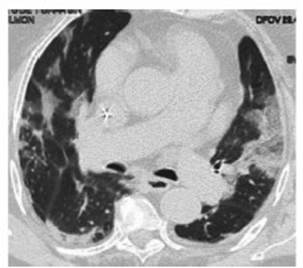
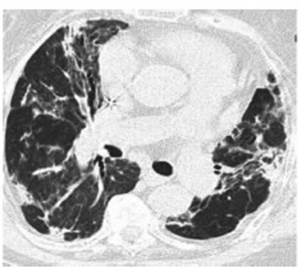
Caso 1: Paciente femenina de 84 años, con
antecedentes de tabaquista leve (5 paquetes/año), obesidad,
hipertensión arterial (HTA), insuficiencia renal crónica y
enfermedad coronaria. Cursó internación en sala por
neumonía modeÂrada (según criterios de gravedad guía
ATS/IDSA 2007) (3) por COVID-19 por 34 días, al ingreso se realiza
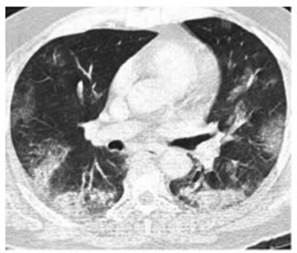
tomografía de tórax (TC) (Figura 1). Recibió tratamiento
antibiótico (ampicilina/sulbactam [AMS] 1,5 g
cada 6 h, por 10 d y claritromicina 500 mg cada 12 h
por 10 d), oxigenoterapia (con cánula nasal entre 3 L/min y 4 L/min
durante 3 d) y corticoterapia (dexametasona
8 mg por día durante 10 d). Se realiza TC control (Figura 2) a los dos
meses del comienzo de los síntomas.
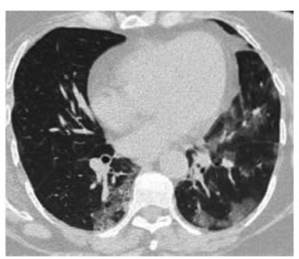
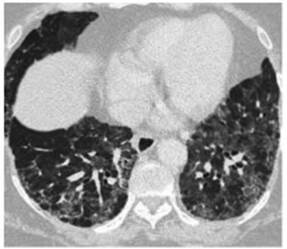
Caso 2: Paciente femenina de 58 años de edad con
anteÂcedentes de obesidad, de profesión enfermera. Internación
por neumonía por COVID-19 moderada a grave (según criterios de
gravedad guía ATS/IDSA 2007)3 por 18 d, con requerimiento de
oxigenoterapia (con cánula a 6 L/min por 6 d) y ventilación no
invasiva (VNI) (PSV IPAP: 10, EPAP: 5, durante 2 d) en unidad cerrada,
recibió también 2 unidades de plasma de convaleciente, antibioticoterapia (AMS 1,5 g cada 6 h por 10 d y claritromicina 500 mg cada 12 h por 10 d) y corticoterapia (dexametasona 8 mg
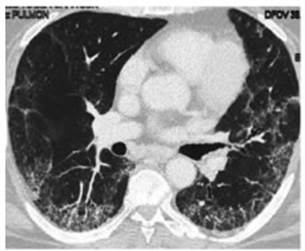
por día durante 10 d). Se realiza TC de tórax en el ingreso
(Figura 3). Por persistencia de disnea CF II/III se realiza control tomográfico a los 2 meses del alta. (Figura 4).
Caso 3: Paciente de sexo masculino de 63 años, con
anteÂcedentes de tabaquista (32 paquete/año), diabético.
Cursó internación en sala por neumonía moderada
(según criteÂrios de gravedad guía ATS/IDSA 2007)(3) por COVID-19, por 17 d, durante su internación
requirió oxigenoterapia (con cánula a 3 L/min durante 2 d), corticoterapia (dexaÂmetasona 8
mg por día durante 10 d) y antibioticoterapia
(AMS 1,5 g cada 6 h por 7 d y claritromicina 500 mg
cada 12 h por 7 d). TC de tórax al ingreso (Figura 5). A los 20 d del
alta concurrió a guardia externa por cuadro de disnea clase funcional
III/IV, se le realizó TC con protocolo para TEP, sin resultado positivo,
y se evidenció en ventana parenquimatosa una progresión de
engrosamientos sepÂtales a predominio subpleural y panalización,
que no se encontraba presente en el estudio previo. Se interpreta la
sintomatología como secundaria a las secuelas de la neumonía
previa, sin que se realizaran nuevos estudios complementarios (Figura 6).
DISCUSIÓN
Es sabido que muchos pacientes que padecen
síndrome de distrés respiratorio agudo
(SDRA), a pesar de los avances en la atención clínica relacioÂnados
con las estrategias de protección pulmonar de la ventilación
mecánica, experimentan un deterioro de la calidad de vida años
después de la enfermedad.
Un porcentaje de sobrevivientes de SDRA deÂsarrolla una
respuesta fibroproliferativa caracteÂrizada por
acumulación de fibroblastos y depósito de colágeno y otros
componentes de la matriz extracelular en el pulmón.
El desarrollo de enfermedad pulmonar fibroÂproliferativa
grave se ha asociado con un mal pronóstico y alta mortalidad4.
Se pueden describir cuatro etapas de la COÂVID-19 en la
TC de tórax: etapa
temprana (0 a 5 d después del inicio de los
síntomas), que se caracÂteriza por hallazgos normales o principalmente
opacidades en vidrio esmerilado; etapa
progresiva (5-8 d después del inicio de los
síntomas), puede presentarse aumento de las opacidades en “vidrio
esmerilado” y “crazy paving”;
etapa pico (9
a 13 d después del inicio de los síntomas), que se caracÂteriza
por una consolidación progresiva; y etapa tardía (≥14 d después
del inicio de los síntomas), caracterizada por una disminución
gradual de la consolidación y las opacidades en “vidrio esmerilaÂdo”,
mientras que los signos de fibrosis pulmonar pueden empezar a manifestarse
(incluidas las bandas parenquimatosas intersticiales, distorsión de la
arquitectura pulmonar y bronquiectasias por tracción)5.
Los pacientes remitidos para TC de tórax deben
realizarla sin contraste, a menos que se requiera una angiografía
pulmonar por TC para detectar tromboembolismo
pulmonar (TEP)5.
En caso de realizarse TC de tórax de seguimienÂto,
se sugiere efectuarlas preferiblemente mediante un “protocolo de dosis de
radiación baja” para minimizar la carga de radiación5.
Un estudio de cohorte de pacientes con COÂVID-19, con
seguimiento a seis meses del alta, que, según informan sus autores, se
trataría hasta ahora del estudio de cohorte más grande y el de
mayor tiempo de seguimiento de los pacientes dados de alta, mostró que
la evaluación de la función pulmonar en una proporción
considerable (22 %-56% en diferentes escalas de gravedad) de los participantes
presentaban cierto deterioro de la difusión pulmonar de moÂnóxido
de carbono (DLCO), seis meses después del inicio de los síntomas.
Esto fue consistente con los hallazgos de que los patrones anormales más
comúnmente encontrados en la TC de tórax fueron infiltrados
intersticiales pulmonares (infiltrados en “vidrio esmerilado” y engrosaÂmientos
septales).
La infección viral respiratoria podría
potenÂcialmente inducir una activación de fibroblastos distinta en la
fase de convalecencia. Se encontró que, a mayor gravedad de la
enfermedad en la fase aguda, mayor alteración de la DLCO y en la
afectación tomográfica.
En este estudio, los resultados no sugirieron que los
corticoides pudieran acelerar la recuperación de la lesión
pulmonar en la evaluación de la funÂción pulmonar y las
imágenes del tórax, aunque la evidencia ha demostrado los
beneficios de este tratamiento para los pacientes con COVID-19 grave en fase
aguda6.
En concordancia con estos resultados, fue publiÂcado
recientemente otro estudio de seguimiento de pacientes que requirieron
internación en unidad de terapia intensiva (UTI) y evaluados tres meÂses
después del alta hospitalaria. El seguimiento comprendió
síntomas y calidad de vida, cuestionaÂrios de ansiedad y
depresión, pruebas de función pulmonar, prueba de marcha de 6 min
(6 MWT) y TC de tórax. Se encontró que existe una relación
entre la edad y los días de ARM, con el compromiso tomográfico.
Los principales patrones encontrados fueron infiltrados en “vidrio esmerilado”
(59,6%), engrosamientos septales (80,7%) y
bronquiectasias (71,9%). Con una tasa de lesiones reticulares y fibróticas del 49,1%, esta tasa fue incluso
más alta que la de los sobrevivientes de otras neumonías virales,
incluidos el SARS, H1N1 y H7N97.
Estudios recientes han mostrado también que los
pacientes con COVID-19 se hospitalizan más frecuentemente, las
internaciones son más prolongadas y con mayor riesgo de desarrollar
SDRA, en comparación con pacientes con otras enfermedades respiratorias
agudas7, 8.
En razón de la gran cantidad de pacientes con
neumonía causada por el SARS-CoV2, y el eventual riesgo de las secuelas
pulmonares, es importante realizar un seguimiento de estos pacientes a fin de
detectar las posibles complicaciones.
Para esto, distintas sociedades de medicina respiratoria
han publicado recomendaciones para el seguimiento
clínico-radiológico, en las cuales se sugieren controles de
imágenes pulmonares y exámenes de función respiratoria de
acuerdo, prinÂcipalmente, con la gravedad del cuadro sufrido y con la presencia
al momento de síntomas clínicos, en tiempo prudencial1, 9, 10.
El objetivo de esta serie es mostrar ejemplos de posibles
secuelas en pacientes que han sufrido neumonía por COVID-19.
Conflictos de interés
El autor declara que no tiene conflictos de
interés en relaÂción con esta publicación
Agradecimiento
A los Doctores Darío Raúl Rey y Carlos
Gustavo Di Bartolo, por los aportes realizados.
BIBLIOGRAFÍA
1. George PM, Barratt SL, Condliffe R, et al. RespiraÂtory follow-up of patients with
COVID-19 pneumonia. Thorax 2020; 75: 1009-16. http://dx.doi.org/10.1136/thoÂraxjnl-2020-215314
2. Raghu G, Wilson KC. COVID-19
interstitial pneumoÂnia: monitoring the clinical course in survivors. Lancet Resp
2020; 8: 839-42. https://doi.org/10.1016/S2213-2600(20)30349-0
3. Mandell
LA, Wunderink RG, Anzueto
A, et al; InfecÂtious Diseases Society of America; American Thoracic Society. Infectious Diseases Society of America/American Thoracic Society
consensus guidelines on the manageÂment of community-acquired pneumonia in
adults. Clin Infect Dis. 2007; 44 (Suppl 2):S27-72. https://doi.org/10.1086/511159
4. Burnham EL, Janssen WJ, Riches
DWG, et al The fibroproliferative response in acute
respiratoÂry distress syndrome: mechanisms and clinical sigÂnificance. Eur Respir J 2014;43:276-85. https://doi.org/10.1183/09031936.00196412
5. Kwee TC, Kwee RM. What the Radiologist Needs to Know. Radiographics
2020; 40: 1848-65. https://doi.org/10.1148/rg.2020200159
6. Huang C, Huang L, Wang Y, et
al. 6-month consequences of COVID-19 in patients discharge from hospital: a
cohort study. Lancet 2021; 397: 220-32. https://doi.org/10.1016/S0140-6736(20)32656-8
7. González J, Benítez ID, Carmona P, et
al. CIBERESUCICOÂVID
Project (COV20/00110, ISCIII). Pulmonary
Function and Radiologic Features in Survivors of Critical COVID-19: A 3-Month
Prospective CohortChest. 2021;160:187-98.
https://doi.org/10.1016/j.chest.2021.02.062
8. Shah SJ, Barish
PN, Prasad PA, et al. Clinical feaÂtures, diagnostics, and outcomes of patients presenting
with acute respiratory illness: A retrospective cohort study of patients with
and without COVID-19. ECliniÂcalMedicine 2020; 27: 100518. https://doi.org/10.1016/j.eclinm.2020.100518
9. Sibilaa O, Molina-Molina M,
Valenzuela C, et al. Documento de consenso de la Sociedad Espanola
de Neumología y Cirugía Torácica (SEPAR) para el
seguimiento clínico post-COVID-19. Op Resp Arch 2 2020; 278-83. https://doi.org/10.1016/j.opresp.2020.09.002
10. National Institute for Health
and Care Excellence, PracÂtitioners RC of G, Scotland HI. COVID19 rapid
guideline: managing the long-term effects of COVID-19. NICE Guidel. 2020; 1-35.