Autor : Simonassi Julia InĂ©s1, Canzobre MarĂa Tatiana1
1 Servicio de kinesiologĂa, Hospital Nacional de pediatrĂa Juan P. Garrahan, Ciudad AutĂłnoma de Buenos Aires, Argentina.
https://orcid.org/0000-0001-5632-3018
Correspondencia : Simonassi Julia InĂ©s Servicio de kinesiologĂa. HosÂpital Nacional de pediatrĂa Juan P. Garrahan. Combate de los pozos 1881, CABA, Argentina. E-mail: jsimonassi@garrahan.gov.ar; juliasimonassi@gmail.com
RESUMEN
La
ventilación percusiva intrapulmonar (VPI) es una técnica de
higiene bronquial meÂcánica (THBM) de alta frecuencia, que favorece la
movilización de secreciones y es considerada como alternativa para la
resolución de atelectasias.
Estudio
de serie de casos, prospectivo, observacional y descriptivo que se llevó
a cabo entre el 1 de agosto del 2019 y el 31 de diciembre del 2019. Se
incluyeron todos los pacientes menores de 18 años, con soporte
ventilatorio que recibieron al menos una sesión de VPI dentro de terapia
intensiva.
El
objetivo primario de nuestro estudio es describir las características de
la población en la que se utilizó un equipo domiciliario de VPI
como THBM en la UCIP. De manera secunÂdaria describiremos la metodología
de implementación del dispositivo y sus resultados.
Resultados:
Se incluyeron 18 pacientes y se realizaron 48 sesiones de VPI. El principal
motivo para la realización de VPI fue el diagnóstico de
atelectasia (83,3%). El tratamiento se realizó tanto en pacientes con VMI
(ventilación mecánica invasiva) (55,6%) como en pacientes con
soporte no invasivo (44,4%), ya sea VMNI (ventilación mecánica no
invasiva) o CNAF (cánula nasal de alto flujo). En el 53,3% de los
pacientes, se evidenció resolución radiográfica de la
atelectasia, entre los cuales, el 75% solo requirió entre una y dos
sesiones para resolverlas. No se observaron complicaciones graves.
Conclusión:
Este estudio permite describir la población en la cual se implementa VPI
a la vez que presenta una herramienta que podría ser de utilidad para la
resolución de atelectasias.
Palabras claves: Ventilación percusiva intrapulmonar, Atelectasia
pulmonar, Pediatría, FisioteÂrapia respiratoria, Terapia de higiene
bronquial
ABSTRACT
Intrapulmonary
percussive ventilation (IPV) is a high-frequency mechanical bronchial hygiene
technique (MBHT) that favors secretion clearance and is considered an alternaÂtive
to the resolution of atelectasis.
This
is a prospective, observational and descriptive case series study conducted beÂtween
August 1st, 2019
and December 31st,
2019. The study included patients younger than 18 years on ventilatory support
who received at least one session of IPV in the intensive care unit.
The
primary objective of our study was to describe the characteristics of the
population in whom we used a home IPV device as MBHT in the PICU. On a
secondary level, we will describe the methodology for using this device and its
results.
Results:
18 patients were included; 48 IPV sessions were done. The main reason for doing
IPV was the atelectasis diagnosis (83.3%). The treatment was carried out both
in patients on IMV (invasive mechanical ventilation) (55.6%) and in patients
with non-invasive support (44.4%), whether it was NIMV (non-invasive mechanical
ventilation) or HFNC (high-flow nasal cannula). 53.3% of the patients showed
radiographic resolution of atelectasis, where 75% only required between one and
two sessions to resolve it. No severe complications were observed.
Conclusion:
This study allows us to describe the population receiving IPV and presents a
tool that could be useful for the resolution of atelectasis.
Key word: Intrapulmonary percussive ventilation, Pulmonary
atelectasis, Pediatrics, Respiratory physiotherapy, Mucus clearance
INTRODUCCIÓN
El
paciente pediátrico presenta ciertas caracterísÂticas
anátomo-fisiológicas que favorecen el desaÂrrollo de
complicaciones respiratorias, entre las cuales se destacan la estrechez de las
vías aéreas, la baja capacidad residual funcional y la falta de
desarrollo de ventilación colateral1. La internación en la unidad de
cuidados intensivos pediátricos (UCIP) y, sobre todo, el
uso de ventilación mecánica agregan varios factores que,
de alguna manera, favorecen su aparición2, 3. Además, la analgesia y la
sedación que se utiliza durante el soporte ventilatorio,
desempeñan un papel relevante, ya que alteran los mecanismos protectores
de la vía aérea4.
Por otro lado, las complicaciones propias de la estadía en UCIP, como,
por ejemplo, la debilidad muscular adquirida y la inmovilidad, predisponen a la
retención de secreciones con el consecuente desarrollo de atelectasias
lo cual empeora aún más la situación5.
La
fisioterapia respiratoria (FR) es un conjunÂto de técnicas que colaboran
con el aclaramiento (clearence) mucociliar, lo que favorece la elimiÂnación
de secreciones retenidas en los pacientes con dificultades para su manejo6. Dentro
de estas técnicas, se encuentran las del grupo de “alta frecuencia”, que
son aquellas que generan oscilaÂciones de bajo volumen en alta frecuencia
durante la fase espiratoria y pueden ser producidas tanto de forma pasiva como
activa. Estas pueden ser implementadas de forma manual, a través de
dispositivos pasivos como el Flutter®
o Acapella®,
o de forma mecánica, como lo son el compresor torácico de alta
frecuencia (Vest®),
el oscilador torácico de alta frecuencia (The Hayek oscillator®) y la
ventilación percusiva intrapulmonar (VPI)7. Esta última es una
técnica de higiene bronquial mecánica (THBM) en donde se combinan
un flujo alto, cónico y pulsátil con volúmenes corrientes
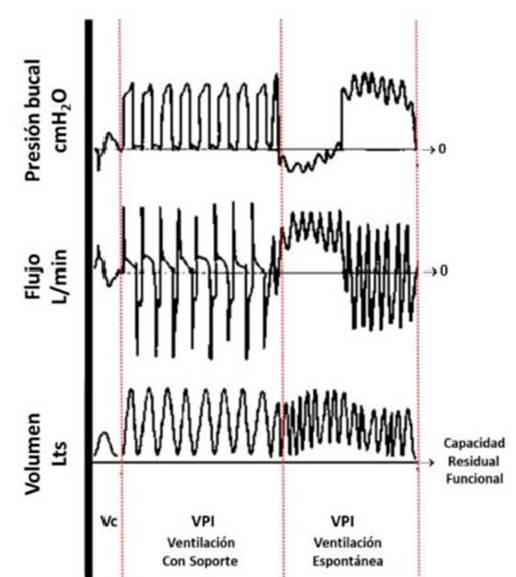
bajos entregados a frecuencias elevadas. Esto provoca un gradiente de presión
positiva transÂpulmonar, que favorece el reclutamiento alveolar y el barrido de
secreciones a través del aumento del flujo espiratorio8
(Figura 1). En líneas generales podemos describir dos
equipos disponibles de VPI en el mercado. Los dispositivos de uso hospitalario
son neumáticos y cuentan con la posibilidad de incorporar oxígeno
(O2) en
altas concentraciones e, incluso, algunos se combinan con entrega de aeÂrosoles
y presión continua en la vía aérea (CPAP)9. En cambio, los domiciliarios son
eléctricos y solo entregan VPI sin otros recursos adicionales. El rango
de frecuencias con el que trabajan estos dispositivos es de 1,7-5 Hz, con
presiones que pueden ir desde 10 cmH2O
hasta 40 cmH2O y su
implementación suele realizarse en sesiones que pueden durar entre 15 y
20 min10, 11.
Puede apliÂcarse a través de una máscara, nasal u oronasal, una
pieza bucal o directamente conectada a la vía aérea artificial
con ventilación mecánica o sin esta. La mayor ventaja de la
implementación de VPI en pacientes pediátricos es su capacidad de
lograr un excelente acople con la ventilación espontánea, sin
necesidad de colaboración por parte del paciente y con muy buena
tolerancia7,
12, 13.
Varios
autores demostraron la efectividad de la VPI en diferentes poblaciones de
pacientes peÂdiátricos14,
15 e,
incluso, describieron que la VPI es tan efectiva como las técnicas
convencionales de higiene bronquial en pacientes con fibrosis quístiÂca.16 Sin embargo,
cuando nos detenemos a revisar las publicaciones en relación con la
utilización de VPI en el área de UCIP podemos observar la esÂcasez
de evidencia en este campo. El único ensayo clínico aleatorizado
(ECA) es el estudio en el cual se demostró que el uso de VPI es un
tratamiento seguro y efectivo para la resolución de atelectasias en
pacientes pediátricos en ventilación mecánica17.
Si
bien la evidencia a favor del uso de FR en UCIP es en algunos escenarios
controvertida, existen estudios que respaldan el uso de VPI en pacientes
pediátricos críticos18,
19. Aun así, hasta el momento, el número de
publicaciones sobre este tema a nivel mundial es escaso y no hallamos estudios
realizados en América Latina12,
17, 20. Por lo tanto, el objetivo primario de nuestro
estudio es describir las características de la población en la
que se utilizó un equipo domiciliario de VPI como THBM en la UCIP. De
manera secundaria describiremos la metodología de implementación
del dispositivo y sus resultados.
MATERIALES Y
MÉTODOS
Estudio
de serie de casos, prospectivo, observacional y descriptivo que se llevó
a cabo en el hospital de pediatría Juan P. Garrahan de la Ciudad
Autónoma de Buenos Aires, Argentina, en el período comprendido
entre el 1 de agosto del 2019 y el 31 de diciembre del 2019.
Se
incluyeron todos los pacientes menores de 18 años, con soporte
ventilatorio que recibieron al menos una sesión de VPI dentro de terapia
intensiva.
Para
este estudio, se diseñó una ficha de registro electróÂnica
con acceso privado desde los dispositivos móviles de los investigadores.
En esta se registraron variables demográÂficas como género, edad
en meses, peso y también aquellas relacionadas con el diagnóstico
de base: presencia de algún tipo de condición crónica
compleja (CCC), causa de soporte ventilatorio, fue FRA tipo 1 o tipo 2 y tipo
de soporte ventilaÂtorio inicial.21 Además,
se registraron variables relacionadas con la VPI: indicación de VPI
(atelectasia, hipersecreción, hipoxemia), duración del
tratamiento, parámetros de cada sesión, relación I/E,
rango de presión, cantidad de ciclos (número de fracciones de
tiempo que se hicieron dentro de cada sesión), utilización en
línea o de forma independienÂte, tipo de soporte ventilatorio que
requería el paciente al inicio de cada sesión: ventilación
mecánica invasiva (VMI), ventilación mecánica no invasiva
(VMNI), cánula nasal de alto flujo (CNAF) o membrana de
oxigenación extracorpórea (ECMO). También se registró,
la utilización de O2 adicional
durante el tratamiento, complicaciones, parámetros clínicos y de
resultado durante cada sesión.
Se
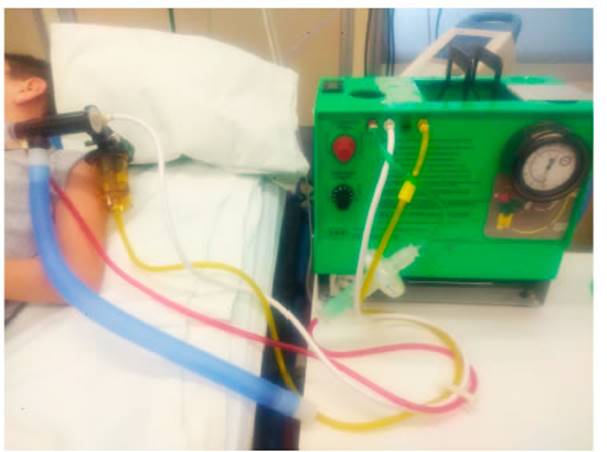
utilizaron, para este estudio, equipos de VPI domiÂciliarios, The Impulsator® de
Percussionair (Sandpoint, Idaho, Estados Unidos) (Figura 2) con circuitos Phasitron® (Sandpoint,
Idaho, Estados Unidos). Los parámetros utiliÂzados a criterio y
conocimiento del fisioterapeuta según el objetivo y tolerancia del
paciente fueron: frecuencia de 90 ciclos/min, 180 ciclos/min y 250 ciclos/min,
relación I/E 1:1, 2:1 y 3:1 y un rango de presión máxima
de 10-40 cmH2O22, 23. En
el caso de implementarse en línea, se realizó en modo asistido
controlado por presión (PCV) y presión positiva al final de la
espiración (PEEP) mayor a cero24. Al inicio de cada sesión se
posicionó al paciente en decúbito dorsal con la cabecera de la
cama elevada a 30°; en los casos en que se presentó un descenso en la
saturación arterial de O2
por debajo de 88%, se suspendió el ciclo correspondiente y
se reevaluó posteriormente continuar con el tratamiento según
tolerancia clínica. Cuando se repitió el evento, se
decidió suspender la sesión. Con respecto a la duración de
cada sesión, se estipuló un máximo de 20 min y, en los
pacientes con atelectasia, la frecuencia de sesiones fue de, al menos, dos por
día, con una distribución de una o dos sesiones en el turno entre
las 8-16 h y otra, según el criterio del fisioterapeuta a cargo, por
guardia entre las 16-24 h. En los pacientes con hipersecreción, se
adaptó la VPI a la planificación de su higiene bronquial
según el criterio del profesional.
Por
su distribución asimétrica, las variables continuas se expresan
como medianas y rangos intercuartilos (RQ) y las variables categóricas,
como frecuencias y porcentajes. Para el análisis de los datos, se utilizó
el paquete estadístico IBM SPSS®
Macintosh, versión 25.0 (IBM Corp., Armonk, NY, EE.UU.).
Dado
que es un estudio observacional no se solicitó consentimiento informado.
Durante todo el proceso se garantizó la confidencialidad de los datos y
la preservación de la identidad de los pacientes, a través de la
codificación numérica de la identidad de los pacientes.
RESULTADOS
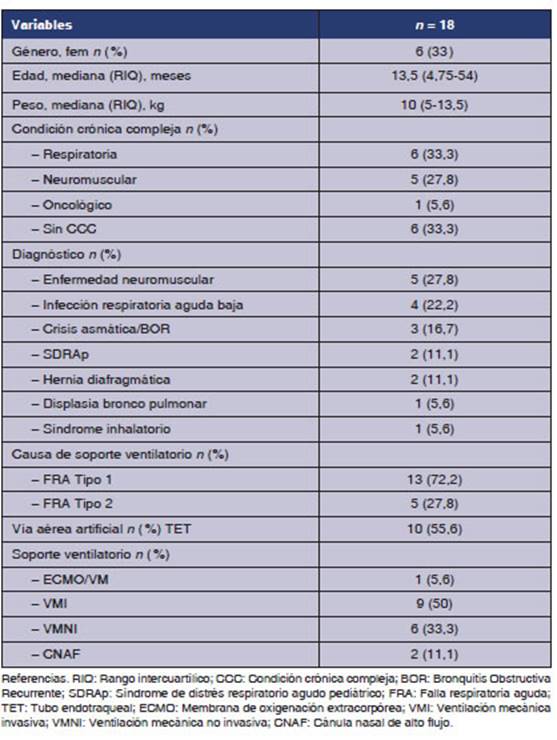
Se
incluyeron 18 pacientes, el 33% de género femeÂnino con una mediana de 13,5
(4,75 - 54) meses de edad y de 10 (5-13,5) kg de peso (Tabla 1).
El
66,7% de los pacientes tenía una CCC en el ingreso al estudio; el
diagnóstico más frecuente fue el de enfermedad neuromuscular
(27,8%) y el moÂtivo del requerimiento de soporte ventilatorio fue falla
respiratoria aguda (FRA) tipo 1 en el 72,5% de los casos. Se realizaron en
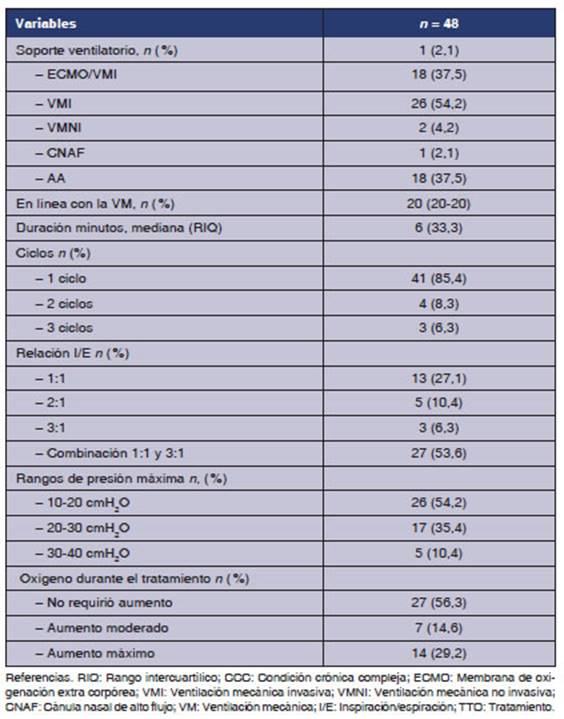
total 48 sesiones de VPI (Tabla 2).
Sobre
el total de los pacientes, el 38,9% recibió una sesión; otro
38,9%, dos; y el 22,2% restante, tres o más. El principal motivo para la
realización de VPI fue el diagnóstico de atelectasia (83,3%) y el
resto por hipersecreción e hipoxemia. El traÂtamiento se realizó
tanto en pacientes con VMI (55,6%) como en pacientes con soporte no invasivo
(44,4%), ya sea VMNI o CNAF. En el 58,4% de las sesiones, los pacientes estaban
recibiendo algún tipo de asistencia ventilatoria no invasiva. Y, en el
22,9%, el tratamiento se realizó en línea con el ventilador. En
el paciente que se encontraba en ECMO, no se realizó la VPI en
línea.
La
mediana de duración de cada sesión fue de 20 min, en el 85,4% de las
veces en un solo ciclo de forma continua. Con respecto a la forma de
implementación de la VPI para su programación se utilizó
una relación I/E 3:1 en el 59,9% de las sesiones; en el 89,6%, la
presión máxima fue meÂnor de 30 cmH2O; y, en el 43,7% de las sesiones, se
requirió incrementar el O2
durante el tratamiento. El 80% de los pacientes que tuvieron
sesiones con un rango de presión máxima de 30-40 cmH2O se hallaban
en VMI con tubo endotraqueal.
En
el 53,3% de los pacientes, se evidenció reÂsolución radiográfica
de la atelectasia, entre los cuales el 75% solo requirió entre una y dos
sesiones para resolverlas. La relación saturación/fracción
inspirada de O2 (SpO2/FiO2) mejoró
en el 14,6% de las sesiones.
En el 6,3% de las sesiones, no se logró cumplir con el
tiempo de tratamiento pautado debido a desaturaciones. Aun así, dos de
los tres pacientes que presentaron esta complicación resolvieron la
atelectasia.
DISCUSIÓN
El
presente estudio nos permitió describir la población en la cual
se implementa VPI en el ámbito de un centro de referencia para toda
Latinoamérica. Además, nos demostró que es factible
utilizar equipos domiciliarios de VPI en UCIP, dado que son eficaces con un
número acotado de sesiones para la resolución de atelectasias.
Las características demográficas de nuestro estudio
fueron similares a las de Morgan y cols. con pacientes en su mayoría del
género masculiÂno, el 63% con una mediana de edad de 2 años y una
mediana de peso de 14 kg20.
Similar al grupo de Deakins que reportó una mediana de edad de 3,1
años17.
La CCC de origen neurológico es una caracterísÂtica
que condiciona la capacidad del paciente para la eliminación eficiente
de secreciones. En nuestro estudio este grupo de pacientes requirió VPI,
al igual que todos los pacientes incluidos en el estudio de
Bidwala y cols. que se vieron beneficiados con menos infecciones anuales, uso
de antibióticos y esteroides13 .
Birkrant
y cols. propusieron que se realicen más investigaciones con la
intención de hallar las patologías que más se
podrían beneficiar con el uso de esta técnica y describir
más complicaciones durante su implementación; en concordancia con
esto nosotros aportamos variedad de diagnósticos, pacientes con CCC y
sanos, con soporte invasivo y no invasivo, y algunas complicaciones menores25.
El
mayor problema que representa la implemenÂtación de fisioterapia
respiratoria en la población pediátrica es principalmente la
falta de colaboraÂción e irritabilidad frente a diferentes
estímulos. Por este motivo, la VPI podría presentarse como una
buena alternativa frente a otras técnicas en niÂños
pequeños, ya que prescinde de la colaboración de los pacientes.
La programación individualizada de la percusión y la frecuencia
que se selecciona es en general bien tolerada, ya que no requieren
coordinación con el paciente; por el contrario, se acopla a su ritmo
respiratorio17,
22, 25. Incluso, es una buena alternativa de higiene
bronquial en aquellos pacientes menores de un año que padecen reflujo
gastroesofágico como se demostró en el estudio Lievens y cols26.
La
mayoría de los trabajos no presentaron ningún evento adverso12, 13, 16, 17, 27.
Solo Morgan y Homnick describieron un episodio de neumotórax y una leve
hemoptisis, respectivamente20,
28 . A diferencia de estos, nosotros tuvimos tres eventos
leves de desaturación que se resolvieron inmediatamente luego de la
interrupción del tratamiento. Algunos estudios de laboratorio permiten
interpretar que la VPI en términos de las presiones que se utilizan, representaría
un bajo riesgo de provocar barotrauÂma, sobre todo en pacientes
pediátricos con VMI29 .
Ciertos autores observaron el fenómeno de atenuaÂción de la
presión, donde, frente a similar presión inspiratoria
máxima comparada con el modo PCV, la presión media de la
vía aérea en un sistema con VPI es mucho menor. Esto
podría deberse a la forma de la curva de presión y al efecto de
las percusiones sobre la geometría pulmonar, lo que produciría
una caída en la presión alveolar30, 31. Otro dato relevante observado por
Smallwood es que el porcentaje de atenuación de la presión es
inversamente proporÂcional al tamaño del tubo, que llega hasta el 60% en
el tubo 3.0. Esta observación favorece su aplicación en la
población neonatal y pediátrica29.
Según
Deakins la implementación de la VPI en línea en pacientes que
recibieron ventilación mecánica invasiva es un tratamiento seguro
y efiÂcaz para la resolución de atelectasias de la misma manera que lo
observado en nuestra población. Sin embargo, consideramos que nuestra
serie de casos aporta información en este sentido principalÂmente en
relación con la diversidad de esta THBM en pacientes con diferentes
situaciones clínicas y necesidades ventilatorias17.
En
el trabajo de Rivera Cano y cols., se impleÂmentó esta técnica
como VMNI en pacientes con bronquiolitis no respondedores a CPAP, pero no se
utilizó como THBM. Sobre el uso de VPI en pacienÂtes con ECMO solo
pudimos hallar un reporte de un caso de un paciente pediátrico con
Bordetella Pertussis que recibió VPI para la resolución de una
atelectasia masiva con buena respuesta al trataÂmiento32, 33. Existen estudios
pediátricos donde se implementó VPI en pacientes con SDRA o ECMO,
pero no como THBM que es el objeto de estudio de este artículo, sino que
se utilizó como soporte ventilatorio invasivo34-37.
Las
publicaciones en pediatría sobre el uso de VPI como THBM en pacientes
pediátricos críticos, aunque limitadas son alentadoras, ya que
destaÂcan que es una alternativa segura y efectiva para la resolución de
atelectasias. En nuestro estudio, la tasa de resolución fue del 53,3%.
En el estudio de Deakins, se implementó un índice de atelectasias
que destaca una amplia mejoría en el grupo con VPI frente al que
recibió fisioterapia respiratoria convencional con una mediana de 3,1
días frente a 6,2 que tardó el grupo control para su
resolución3,
17. En nuestro trabajo, el grupo de pacientes que
resolvió las atelectasias lo hizo en un período de tiempo
más breve, ya que requirió solamente una mediana de dos sesiones.
Esta diferencia podría deberse a que la duración de las sesiones
en nuestro estudio fue más prolongada (10 min vs. 20 min), y que, al moÂmento
de la publicación de Deakins y cols., aún no había
conocimiento sobre la forma de optimizar la programación del equipo de
la VPI22-24.
El estudio de Yen Ha y cols. podría haber aportado datos exÂtras en este
sentido, sin embargo, la metodología para el diagnóstico
radiográfico (les realizaron radiografías a todos los pacientes
el día 2 y recién al día 5) pudo haber limitado los
hallazgos, ya que podría haber habido pacientes que resolvieron
inmediatamente la atelectasia y aun así contiÂnuaron con el tratamiento
por 5 días12.
La VPI es una THBM efectiva, que ayuda a la movilización de secreciones
y que consume poco tiempo para la resolución de las atelectasias. Al
igual que otros autores, consideramos que este aspecto podría ser
relevante debido a la disminución en los tiempos de tratamiento de
fisioterapia y reducción en costos sanitarios13, 17, 19.
Con
respecto a la duración de las sesiones de la VPI, sabemos que se
describen dos tipos de implementación que varía entre 10 min y 20
min. El motivo de la duración más corta podría estar
asociado a dos situaciones, una es que hay algunos equipos de VPI como el
MetaNeb® System
(Hillrom Services, Amsterdam, Países Bajos) que cuenta con un
temporizador de hasta 10 min13,
20 , y otra que la sesión se termina al acabarse la
solución fisiológica del nebulizador que dura aproximadamente
entre 10-15 min; este es el criterio del fin de la sesión14, 17. En
los trabajos de Yen Ha y cols., al igual que en el nuestro, la tendencia de uso
fue entre 15 y 20 como sugieren las guías publicadas por el creador de
esta tecnología, el Dr. Forrest Bird10, 12.
Algunos
autores describen la programación con la que se usó la VPI, pero
en general es poco específica. Toussaint en su estudio in vitro sobre
los efectos que generan en el flujo y la presiones diferentes programaciones,
demostró que el flujo espiratorio aumentó con el incremento de la
reÂlación I:E, situación que favorece el barrido de secreciones,
esto coincide con la tendencia en la programación de la I:E que
eligieron los fisioteÂrapeutas en nuestro hospital en el 59,9% de las sesiones12, 13, 22.
Una
característica frecuente en las publicacioÂnes pediátricas sobre
VPI fue la escasa cantidad de pacientes. El trabajo con más pacientes
fue el análisis descriptivo retrospectivo de Morgan y cols., con 59
pacientes en VMI y el uso de la VPI en línea20; Deakins y cols. en su ECA ingresaron
un total de 12 pacientes (5 grupo control y 7 en el grupo intervención);
Campbell Reardon y cols., 18 pacientes neuromusculares; Yen Ha y cols., 6
pacientes con atelectasias y dificultad respiratoria; y Bidiwala y cols., 8
pacientes críticos crónicos traÂqueostomizados12-14, 17. Nuestro estudio con 18 paÂcientes
aporta información sobre la versatilidad de la técnica y el
tratamiento de atelectasias, ya que agrega más cantidad de casos que en
la mayoría de las publicaciones en UCIP sobre esta temática.
LIMITACIONES
La
falta de utilización de un índice para el diagÂnóstico de
atelectasias podría considerarse un sesgo, sin embargo, consideramos no
utilizarlo por tratarse de una herramienta poco implementada en nuestro
ámbito de trabajo y, en su lugar, deciÂdimos utilizar técnicas
radiográficas habituales para este fin. La oxigenación a
través de gases arteriales podría ser una variable de resultado
que considerar dentro de la efectividad de la técnica; nosotros
utilizamos SpO2/FiO2 con el fin de
evitar procesos invasivos innecesarios. La medición de la cantidad de
secreciones se desestimó, ya que no existe un método
estandarizado para esto. Nuestro trabajo no permite la generalización de
los resultados, pero debido a las características de los pacientes de
nuestro hospital no sería del todo erróneo considerarlo como una
herramienta útil para optimizar el manejo de secreciones en pacientes
que lo requieran y como tratamiento de atelectasias en la UCIP.
CONCLUSIÓN
El
presente estudio permite describir la población en la cual se implementa
VPI en el ámbito de una institución de la Argentina que se
posiciona como referente en Latinoamérica. Además, presenta una
herramienta que podría ser de utilidad para la resolución de atelectasias
en un período acotado de tiempo, lo que permite optimizar su consumo en
la práctica asistencial.
Conflictos
de interés
Los
autores declaran que no tienen conflictos de interés, ni soporte
financiero de ningún tipo.
Agradecimientos
A
Gustavo Plotnikow por su mentoría y al equipo de kiÂnesiología de
área crítica del Hospital Juan P. Garrahan
REFERENCIAS
1.
Oberwaldner B. Physiotherapy for airway clearance in paediatrics. Eur Resp J.
2000; 15: 196-204. https://doi.org/10.1183/09031936.00.15119600
2.
Walsh BK, Hood K, Merritt G. Pediatric Airway MainteÂnance and Clearance in the
Acute Care Setting: How To Stay Out of Trouble. Respiratory Care. 2011; 56:
1424-40. https://doi.org/10.4187/respcare.01323
3.
Lauwers E, Ides K, Van Hoorenbeeck K, Verhulst S. The effect of intrapulmonary
percussive ventilation in pediatric patients: A systematic review. Pediatric
Pulmonology. 2018; 53: 1463-74. https://doi.org/10.1002/ppul.24135
4.
Schechter MS. Airway Clearance Applications in Infants and Children. Resp Care.
2007; 52: 1382-90.
5.
Chapman RL, Shannon H, Koutoumanou E, Main E. Effect of inspiratory rise time
on sputum movement during ventilator hyperinflation in a test lung model.
Physiotherapy. 2019; 105: 283-9. https://doi.org/10.1016/j.physio.2018.06.003
6.
Morrow BM. Chest Physiotherapy in the Pediatric IntenÂsive Care Unit. J
Pediatric Intensive care. 2015; 4: 174-81.
https://doi.org/10.1055/s-0035-1563385
7.
Chatburn RL. High-frequency assisted airway clearance. Respir Care. 2007; 52:
1224-35; discussion 1235-7.
8.
Fernández-Carmona A, Olivencia-Peña L, Yuste-Ossorio ME,
Peñas-Maldonado L; Grupo de Trabajo de Unidad de Ventilación
Mecánica Domiciliaria de Granada. Ineffective cough and mechanical
mucociliary clearance techniques. Med Intensiva (Engl Ed). 2018; 42: 50-9. h.
https://doi.org/10.1016/j.medine.2017.12.005
9.
Berlinski A, Willis JR. Albuterol delivery via intrapulmoÂnary percussive
ventilator and jet nebulizer in a pediatric ventilator model. Respir Care.
2010; 55: 1699-704.
10.
Percussionaire Corp. Clinical resources manual: IntrapulÂmonary percussive
ventilation (IPV). [Online]. [cited 2021 marzo 27. Available from:
https://issuu.com/percussionaire/docs/p20047_rev_a/24.
11.
Bird FM. Intrapulmonary percussive ventilation (IPV). Flying Physician. 1987; 30:
4-8.
12.
Yen Ha TK, Bui TD, Tran AT, Badin P, Toussaint M, Nguyen AT. Atelectatic
children treated with intrapulmonary percussive ventilation via a face mask:
clinical trial and literature overview. Pediatr Int. 2007; 49(4): 502-7.
https://doi.org/10.1111/j.1442-200X.2007.02385.x
13.
Bidiwala A, Volpe L, Halaby C, Fazzari M, Valsamis C, Pirzada M. A comparison
of high frequency chest wall oscillation and intrapulmonary percussive
ventilation for airway clearance in pediatric patients with tracheostomy.
Postgrad Med. 2017; 129: 276-82. https://doi.org/10.1080/00325481.2017.1264854
14.
Reardon CC, Christiansen D, Barnett ED, Cabral HJ. IntraÂpulmonary percussive
ventilation vs incentive spirometry for children with neuromuscular disease.
Arch Pediatr Adolesc Med. 2005; 159(6): 526-31.
https://doi.org/10.1001/archpedi.159.6.526
15.
Toussaint M, De Win H, Steens M, Soudon P. Effect of intrapulmonary percussive
ventilation on mucus clearance in duchenne muscular dystrophy patients: a preliminary
report. Respir Care. 2003; 48: 940-7.
16.
Natale JE, Pfeifle J, Homnick DN. Comparison of intraÂpulmonary percussive
ventilation and chest physiotherapy. A pilot study in patients with cystic
fibrosis. Chest. 1994; 105: 1789-93. https://doi.org/10.1378/chest.105.6.1789
17.
Deakins K, Chatburn RL. A comparison of intrapulmonary percussive ventilation
and conventional chest physiotheraÂpy for the treatment of atelectasis in the
pediatric patient. Respir Care. 2002; 47: 1162-7.
18.
Johnston C, Zanetti NM, Comaru T, Ribeiro SN, Andrade LB, Santos SL. I
Brazilian guidelines for respiratory physiotherapy in pediatric and neonatal
intensive care units. Rev Bras Ter Intensiva. 2012; 24: 119-29. https://
doi.org/10.1590/S0103-507X2012000200005
19.
Van Ginderdeuren F, Vandenplas Y, Deneyer M, Vanlaethem S, Buyl R, Kerckhofs E.
Effectiveness of airway clearance techniques in children hospitalized with
acute bronchiolitis. Pediatr Pulmonol. 2017; 52: 225-31.
https://doi.org/10.1002/ppul.23495
20.
Morgan S, Hornik CP, Patel N, Williford WL, Turner DA, Cheifetz IM. Continuous
High-Frequency Oscillation Therapy in Invasively Ventilated Pediatric Subjects
in the Critical Care Setting. Respir Care. 2016; 61: 1451-5.
https://doi.org/10.4187/respcare.04368
21.
Feudtner C, Feinstein JA, Zhong W, Hall M, Dai D. Pediatric complex chronic
conditions classification system version 2: updated for ICD-10 and complex
medical technology dependence and transplantation. BMC Pediatr. 2014; 14: 199.
https://doi.org/10.1186/1471-2431-14-199
22.
Toussaint M, Guillet MC, Paternotte S, Soudon P, Haan J. Intrapulmonary effects
of setting parameters in portable intrapulmonary percussive ventilation
devices. Respir Care. 2012;57:735-42. https://doi.org/10.4187/respcare.01441
23.
Riffard G, Toussaint M. Indications de la ventilation à percussions
intrapulmonaires (VPI): revue de la littérature [Indications for
intrapulmonary percussive ventilation (IPV): a review of the literature]. Rev
Mal Respir. 2012; 29: 178-90. https://doi.org/10.1016/j.rmr.2011.12.005
24.
Riffard G, Buzenet J, Guérin C. Intrapulmonary percusÂsive ventilation
superimposed on conventional mechanical ventilation: comparison of volume
controlled and pressure controlled modes. Respir Care. 2014; 59: 1116-22.
https://doi.org/10.4187/respcare.02727
25.
Birnkrant DJ, Pope JF, Lewarski J, Stegmaier J, BesunÂder JB. Persistent
pulmonary consolidation treated with intrapulmonary percussive ventilation: a
preliminary report. Pediatr Pulmonol. 1996; 21: 246-9. https://doi.org/10.1002/(SICI)1099-0496(199604)21:4<246::AID-PPUL8>3.0.CO;2-M
26.
Lievens L, Vandenplas Y, Vanlaethem S, Van Ginderdeuren F. The influence of
Intrapulmonary percussive ventilation on gastroesophageal reflux in infants
under the age of 1 year. Pediatr Pulmonol. 2020; 55: 3139-44.
https://doi.org/10.1002/ppul.25045
27.
Newhouse PA, White F, Marks JH, Homnick DN. The intrapulmonary percussive
ventilator and flutter device compared to standard chest physiotherapy in
patients with cystic fibrosis. Clin Pediatr (Phila). 1998; 37: 427-32.
https://doi.org/10.1177/000992289803700705
28.
Homnick DN, White F, de Castro C. Comparison of effects of an intrapulmonary
percussive ventilator to standard aeroÂsol and chest physiotherapy in treatment
of cystic fibrosis. Pediatr Pulmonol. 1995; 20: 50-5. https://doi.org/10.1002/ppul.1950200110
29.
Smallwood CD, Bullock KJ, Gouldstone A. Pressure atÂtenuation during
high-frequency airway clearance therapy across different size endotracheal
tubes: An in vitro study. J Crit Care. 2016; 34 :142-5.
https://doi.org/10.1016/j.jcrc.2016.03.004
30.
Dutta R, Xing T, Swanson C, Heltborg J, Murdoch GK. ComÂparison of flow and gas
washout characteristics between pressure control and high-frequency percussive
ventilation using a test lung. Physiol Meas. 2018; 39: 035001.
https://doi.org/10.1088/1361-6579/aaaaa2158 159
31.
Rožánek M, Horáková Z, Cadek O, Kučera M,
Roubík K. Damping of the dynamic pressure amplitude in the venÂtilatory
circuit during high-frequency oscillatory ventilaÂtion. Biomed Tech (Berl).
2012; 57: Suppl 1. https://doi.org/10.1515/bmt-2012-4481
32.
Ribera Cano A, Daussac E, Bonnet S, Marcoux MO, Lelong- Tissier MC. Ventilation
non invasive par percussion intra pulmonaire (IPV) dans les
broncho-alvéolites virales [Non invasive intrapulmonary percussive
ventilation (IPV) in viral bronchiolitis]. Arch Pediatr. 2009;1 6: 732-4.
https://doi.org/10.1016/S0929-693X(09)74130-2
33.
Krawiec C, Ballinger K, Halstead ES. Intrapulmonary Percussive Ventilation as
an Airway Clearance Technique during Venoarterial Extracorporeal Life Support
in an Infant with Pertussis. Front Pediatr. 2017; 5: 99.
https://doi.org/10.3389/fped.2017.00099
34.
Tawfik DS, Bennett TD, Welch B, Poss WB. Use of High- Frequency Ventilation in
the Pediatric Intensive Care Unit. J Pediatr Intensive Care. 2016; 5: 12-20.
35.
Rizkalla NA, Dominick CL, Fitzgerald JC, Thomas NJ, Yehya N. High-frequency
percussive ventilation improves oxygenation and ventilation in pediatric
patients with acute respiratory failure. J Crit Care. 2014; 29: 314.e1-7.
https://doi.org/10.1016/j.jcrc.2013.11.009
36.
Yehya N, Dominick CL, Connelly JT, Davis DH, Minneci PC, Deans KJ, McCloskey
JJ, Kilbaugh TJ. High-frequency percussive ventilation and bronchoscopy during
extracorÂporeal life support in children. ASAIO J. 2014; 60: 424-8.
https://doi.org/10.1097/MAT.0000000000000088
37.
Butler AD, Dominick CL, Yehya N. High frequency percusÂsive ventilation in
pediatric acute respiratory failure. Pediatr Pulmonol. 2021; 56: 502-8
https://doi.org/10.1002/ppul.25191