Autor : Gallego Claudio1 Ortega Mayra1 MĂ©ndez Ezcurra Luis1 Poropat Alejandra1 Lepek Gladys1 GarcĂa Fernández Alejandra1 AgĂĽero Silvia1 Verdugo Silvina1 Allegro Fabián1 Salomone CĂ©sar1
1Hospital General de Agudos Parmenio P. Piñero, CABA, Argentina
Correspondencia :Claudio Gallego cgallego@intramed.net
Resumen
En la convalecencia de la infección por coronavirus
SARS-CoV-2 un elevado número de pacientes requiere consulta
médica por persistir sintomáticos.
Objetivo: Describir las características
clínicas de pacientes que, luego del alta epidemiológica de
COVID-19, concurren a un servicio de neumonología
por persistir con síntomas respiratorios o torácicos, y valorar
su etiología mediante la aplicación de un protocolo de
seguimiento.
Materiales y métodos: Ingresaron al estudio
pacientes con diagnóstico previo de COVID-19, mediante PCR o
combinación de síntomas y criterios epidemiológicos, que
se presentaron con derivación o en forma espontánea al servicio
de neumonología. Se realizó examen
clínico, radiografía de tórax, espirometría,
análisis de laboratorio y los cuestionarios de calidad de vida EQ-5D y
de depresión PHQ-9. Según los hallazgos se complementó la
evaluación con dímero D, prueba de marcha de 6 minutos (PM6M),
tomoÂgrafía computada (TC) y evaluación cardiológica,
siguiendo un algoritmo predeterminado. Se les ofreció consulta con salud
mental a los pacientes con resultado igual o mayor de 10 en el cuestionario
PHQ-9.
Resultados: Se incorporaron 95 pacientes: edad 48 ± 11
años, IMC = 28,4 ± 4,9 kg/m2,
57 (60%) mujeres y 64 (67,5%) de nacionalidad argentina. Entre los extranjeros:
19 (20%) eran de nacionalidad boliviana, 8 (8,5%) peruana y 4 (4%) paraguaya.
Tenían diagnóstico confirmado mediante PCR 91 pacientes, entre
los restantes: dos tenían serología positiva y dos criterios
clínicos y epidemiológicos. Las comorbilidades más
frecuentes fueron tabaquismo (34%), hipertensión arterial (21%),
diabetes (16%), asma (11%) y tubercuÂlosis (5%); el 38% no refirió
ninguna. Provenían de la internación 45 pacientes, de los cuales
8 requirieron terapia intensiva (UTI). El tiempo de consulta desde el alta
epidemiológica fue de 46 ± 34 días (mediana = 38 días), y
los síntomas más frecuentes fueron disnea (60%), tos (32%), dolor
torácico (26%), lumbalgia (22%) y astenia (10.5%); 50 pacientes
requirieron antiinflamatorios no esteroideos (AINEs)
para el manejo del dolor. Respecto del cuestionario de depresión: el 79%
presentó PHQ-9 > 4 (depresión leve) y el 36% ≥ 10
(depresión moderada y severa), en este último grupo encontramos
mayor prevalencia en mujeres: 44 vs 24%, p = 0,03. No encontramos
relación entre depresión valorada con PHQ-9 y edad, nacionalidad
o lugar de aislamiento; 13 pacientes aceptaron realizar una consulta con el
equipo de salud mental (PHQ-9 14,9 ± 4; EQ-5D 39 ± 10).
En 6 pacientes la espirometría
mostró valores de volumen espiratorio forzado en el primer segundo
(VEF1) y/o capacidad vital forzada (CVF) < 80%, los cuales tenían
antecedentes de neumoconiosis (n = 1), asma (n = 1) y obesidad (n = 1), dos
presentaban alteraciones en la radiografía de tórax y el restante
provenía de la unidad de terapia intensiva (UTI). En 24 pacientes se
realizaron estudios adicioÂnales (PM6M:3, TC:6, ecocardiograma: 2,
dímero D: 21). Se encontró persistencia de densidades en vidrio
esmerilado en 5 de las 6 tomografías. Ninguno de los pacientes
requirió conductas médicas adicionales durante el seguimiento.
Conclusión: En pacientes post COVID-19, los
síntomas más frecuentes de consulta fueron disnea, tos y dolor
torácico o lumbar, como también el hallazgo de depresión
valorada por cuestionario. Los resultados favorecen el enfoque holístico
en la evaluación y seguimiento de estos casos.
Palabras clave: SARS-CoV-2, Síndrome post
COVID-19, COVID-19 post agudo, Seguimiento post COVID
Recibido: 11/02/2021
Aceptado: 20/07/2021
El mundo se vio atravesado en el 2020 por una pandemia causada por
el coronavirus SARS-CoV-2 que afectó a más de 80 millones de
personas –considerando solamente los casos confirmados– y provocando más
de 1,5 millones de muertes. Hacia comienzos de enero de 2021 se contabilizaban
en Argentina más de un millón y medio de casos y alrededor de 40
000 fallecidos. En el seguimiento de estos pacientes se observó que
aproximadamente el 10% de los recuperados presenta síntomas prolongados
después de cursar la enfermedad1.
Estos pacientes son descriptos con el término de COVID-19 post agudo y
generan una alta demanda de consultas al sistema de salud al tiempo que este
continúa sometido a la presión de los casos nuevos.
Esta situación se repitió en distintas partes del
mundo y dio lugar al desarrollo de guías locales con algoritmos de
manejo costo-efectivo para estos pacientes1,
2, facilitando la separación de aquellos con
complicaciones respiratorias o cardiovasculares que requieren un seguimiento
estricto y especializado. Entre las manifestaciones graves causadas por el
COVID-19 se destacan el compromiso parenquimatoso pulmonar3,
la afectación de la microvasculatura con el
riesgo asociado de trombosis y el compromiso miocárdico4.
Sin embargo, la mayoría de los pacientes que concurren a la consulta
luego de la fase aguÂda, presentan cuadros prolongados de sintomatología
inespecífica que mejorarán gradualmente en el término de
semanas o pocos meses sin evidenciar secuelas a mediano o, probablemente, a
largo plazo.
Este trabajo se propone describir las características
clínicas de pacientes categorizados como COÂVID-19 post agudo, por
persistir con síntomas respiratorios luego del alta
epidemiológica, aplicando un algoritmo desarrollado a partir de las
guías previamente citadas.
Materiales
y métodos
El trabajo de cohorte descriptivo prospectivo se desarrolló
en el Hospital General de Agudos Parmenio
Piñero entre los meses de octubre y diciembre de 2020, y fue aprobado
por el Comité de Ética IndepenÂdiente del Hospital General de
Agudos Dr. Teodoro Álvarez (CR 3766).
Ingresaron al estudio en forma consecutiva todos aquellos
pacientes que acudieron al servicio de neumonología,
con derivación o en forma espontánea, por persistir con
síntomas respiratorios o torácicos luego del alta
epidemiológica de COVID-19. Todos los pacientes habían sido
diagnosticados previamente mediante reacción en cadena de la polimerasa
(PCR), pero también se admitieron aquellos que cumplían criterios
epidemiológicos (conviviente de caso confirmado) con historia de un
cuadro clínico compatible con infección por SARS-CoV-2. Fueron
excluidos aquellos con diagnóstico previo de secuelas respiratorias o
cardiovasculares relacionadas con esta enfermedad. Se les realizó examen
clínico (interrogatorio acerca de síntomas actuales, antecedentes
médicos y examen físico), radiografía de tórax (RxT), oximetría de pulso, espirometría,
análisis de laboratorio (hemograma, eritrosedimentación,
glucemia, ionograma, hepatograma,
urea y creatinina) y los cuestionarios de calidad de vida EQ-5D y de
depresión PHQ-9.
A partir de los resultados obtenidos en la evaluación
inicial se aplicó un algoritmo de seguimiento que se muestra en la Figura
1. En aquellos con disnea o dolor torácico en los que se
consideró neceÂsario descartar el origen cardiovascular de los
síntomas se incluyó la determinación de dímero D en
el laboratorio. Si con el examen clínico o el resultado del
dímero D se justificaba realizar una evaluación cardiológica,
se completaba el estudio con la prueba de la marcha de los 6 minutos (PM6M),
ecocardioÂgrama y evaluación por especialista.
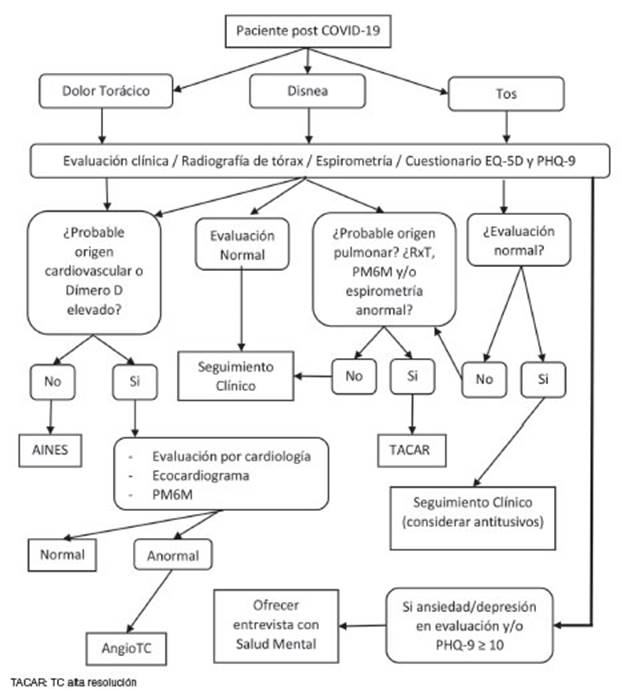
Si se determinaba que el origen del dolor torácico era
osteomuscular se les recetaba AINEs. Se
utilizó en forma aleatoria diclofenac 75 mg
vía oral (VO) cada 12 hs o ketorolac
10 mg VO cada 8 hs, según disponibilidad.
En quienes presentaban tos o disnea con presunción de
origen respiratorio, o tenían alteraciones en la espirometría
o la RxT, la evaluación se complementaba con
PM6M y tomografía computada (TC) según los hallazgos. Se consideraba
el uso de antitusivos en forma individualizada.
La evaluación inicial incluyó la realización
de dos cuestionarios:
1. Cuestionario de salud EQ-5D (versión en español)5: diseñado para ser
auto-completado, evalúa el estado de salud a partir de 5 preguntas
referidas a: movilidad, cuidado personal, actividades diarias, presencia de
dolor o malestar y de ansiedad o depresión. Se complementa con una
escala analógica-visual, en la cual el paciente realiza una marca entre
cero (el peor estado de salud imaginable) y 100 (el mejor) para señalar
el punto en el que se encuentra al momento de la consulta.
2. Cuestionario de depresión PHQ-96,
7: consta de 9 ítems que evalúan la presencia de
síntomas depreÂsivos (correspondientes a los criterios DSM-IV) presentes
en las últimas dos semanas. El paciente clasifica la respuesta a cada
ítem según su severidad como: 0 = “nunca”, 1 = “algunos
días”, 2 = “más de la mitad de los días” y 3 = “casi todos
los días”. Con la sumatoria de ellos se obtiene un puntaje que permite
categorizar el grado de depresión: 0-4 sin evidencia, 5-9 leve, 10-14
moderada, 15-19 moderadamente severa, 20-27 severa. A todos aquellos con
valores iguales o mayores a 10 (compatible con depresión en grado
moderado o severo) o con < 10 pero evaluación clínica
sugestiva de alteraciones significativas en la esfera anímica, se les
ofrecía realizar una evaluación con el servicio de Salud Mental
del hospital.
La exploración funcional respiratoria se realizó
según las normativas de ATS/ERS8 mediante
un espirómetro MIR Spirobank II. La PM6M se
efectuó a partir de los lineamientos de ATS9
con equipo NONIN 8500M.
Los datos obtenidos fueron analizados con herramientas de
estadística descriptiva. Se utilizó Chi cuadrado para variables
cualitativas (https://www.socscistatistics.com) y t de Student para cuantitativas en la comparación entre
grupos (Excel 2016), considerando significativa una p<0.05.
Resultados
Se incorporaron al estudio 95 pacientes de los cuales 91 tuvieron
diagnóstico confirmado de COVID-19 mediante PCR. En los restantes,
además de haber tenido clínica compatible, dos tenían
serología posiÂtiva y dos cumplieron criterios epidemiológicos.
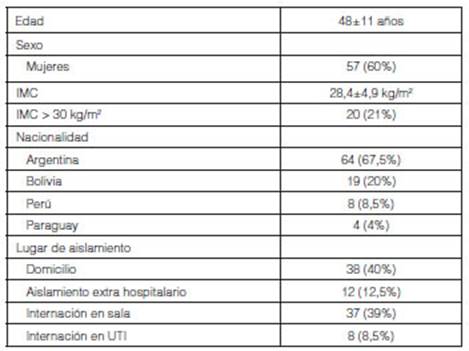
Las características demográficas y lugar de
aislamiento durante la enfermedad se expresan en la (TaÂbla 1). Se
destaca que algo más de la mitad provenían del domicilio u
hoteles adaptados para aislamiento, y de los internados (n = 45): 39 (87%)
requirieron oxígeno y 6 (13%) asistencia respiratoria mecánica.
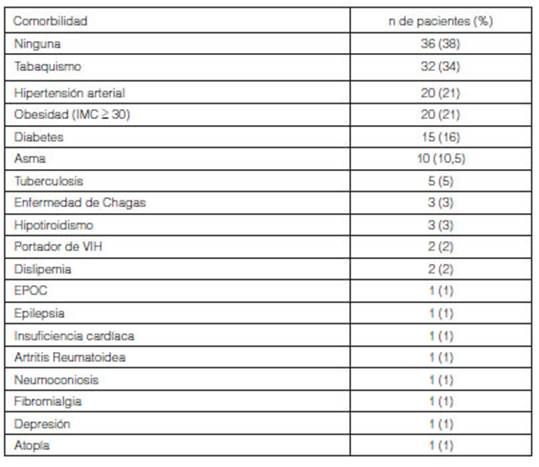
Las comorbilidades más frecuentes fueron tabaquismo (34%),
hipertensión arterial (21%), diabetes (16%), asma (11%) y tuberculosis
(5%); el 38% no refirió ninguna (Tabla 2).
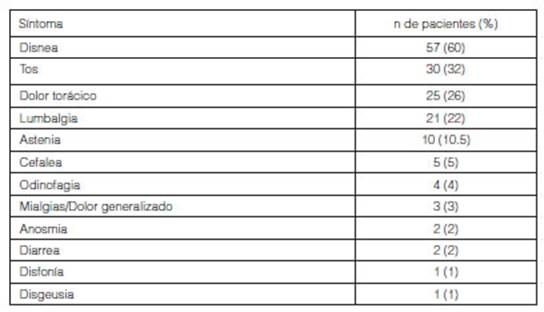
El tiempo de consulta desde el alta epidemiológica fue de
46 ± 34 días (mediana = 38 días), siendo 63 ± 36 días
(mediana = 55 días) si consideramos el tiempo desde el inicio de los
síntomas de COÂVID-19. Los síntomas más frecuentes que
motivaron la consulta post COVID-19 fueron disnea (60%), tos (32%), dolor
torácico (26%, descripto mayormente como opresivo y esporádico),
lumbalgia (22%) y astenia (10,5%) (Tabla 3); 50 pacientes requirieron AINEs al considerar al dolor torácico o lumbar de
origen osteomuscular.
Respecto de los estudios realizados en la consulta inicial, en 6
pacientes la espirometría mostró
valores de volumen espiratorio forzado en el primer segundo (VEF1)
y/o capacidad vital forzada (CVF) < 80%, los cuales tenían
antecedentes de neumoconiosis (n = 1), asma (n = 1) y obesidad (IMC > 30
kg/m2, n = 1), dos presentaban
alteraciones en la radiografía de tórax y el restante provenía
de la UTI. Ninguno reÂquirió tratamientos específicos con
relación al COVID-19. Solo 6 pacientes tenían SpO2 < 95%,
siendo 92% la más baja.
En 24 pacientes se realizaron estudios adicionales
individualizados según la evaluación clínica: PM6M: 3, TC:
6, ecocardiograma: 2, dímero D: 21. Se encontró persistencia de
densidades en vidrio esmerilado en 5 de las 6 tomografías que se
interpretaron como lesiones en vías de resolución de la
neumonía por SARS-CoV-2. En 4 pacientes el dímero D
persistía elevado (> 500) sin hallazgos cardiológicos activos
que lo justifique. Ninguno de los pacientes requirió conductas
médicas adicionales durante el seguimiento.
Respecto del cuestionario de depresión: el 79%
presentó PHQ-9 > 4 (depresión leve) y el 36% ≥ 10
(depresión moderada y severa), en este último grupo encontramos
mayor prevalencia en mujeres vs hombres: 25 de 57 (44%) vs 9 de 38 (24%), p=
0.03. No encontramos relación entre depresión valorada con PHQ-9
y edad, nacionalidad o lugar de aislamiento. A los pacientes con PHQ-9 ≥
10 se les ofreció realizar una entrevista con el equipo de Salud Mental
del hospital, 13 pacientes (38%) aceptaron: PHQ-9 14,9 ± 4 y un valor de
calidad de vida estimado mediante la escala del EQ-5D de 39 ± 10. Al comparar
los 2 cuestionarios (el EQ-5D fue contestado en forma completa por 84
pacientes), encontramos una correlación inversa débil entre el
valor obtenido mediante PHQ-9 y la escala analógica visual del EQ-5D
(r=-0.37). Sin embargo, en la respuesta a la pregunta que identifica a aquellos
con autopercepción de ansiedad o depresión, la respuesta “no
estoy ansioso/a o deprimido/a” del EQ-5D, separó significativaÂmente al
grupo que tampoco evidenciaba depresión por PHQ-9: de 26 pacientes sin
autopercepción de ansiedad/depresión en EQ-5D, 22 (85%)
tenían PHQ-9 < 10.
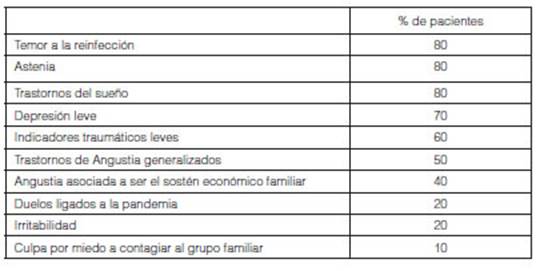
Al momento del cierre del estudio obtuvimos la devolución
del Servicio de Salud Mental acerca de los 12 pacientes que asistieron (uno
aceptó la invitación pero no se
presentó), siendo los principales hallazgos: temor a la
reinfección, astenia, trastornos del sueño y depresión
leve (Tabla 4).
Por otra parte, alrededor de un tercio (36 pacientes) solo
realizaron la visita y los estudios iniciales. Estos pacientes no evidenciaron
hallazgos patológicos significativos y no regresaron para cumplir con la
visita de cierre. En quienes completaron las visitas de seguimiento, realizando
un cuestionario PHQ-9 en la visita final, se vio una significativa
disminución de los marcadores de depresión valorados por
cuestionario PHQ-9: basal 7.8 ± 6 vs final 3.6 ± 4 (p < 0.001).
Discusión
En el grupo de pacientes que asistió al servicio de neumonología por persistir con síntomas luego
de la fase aguda del COVID-19, los motivos de consulta más frecuentes
fueron: disnea, tos, dolor torácico, lumbalgia y astenia. La carga
psicológica asociada a la recuperación de la enfermedad fue
valorada mediante un cuestionario de depresión que evidenció
alteraciones significativas en la esfera de la salud mental en más de un
tercio de los casos. Como contrapartida no encontramos alteraciones
orgánicas significativas que expliquen tanto la sintomatología
como las alteraciones psicológicas, lo cual concuerÂda con el enfoque
expresado en distintas guías1, 2, 13 que señalan la necesidad
de realizar un abordaje holístico en estos pacientes.
Nuestro estudio incluyó una población donde
predominan las formas leves y moderadas de COVID-19 agudo por sobre las
severas, con un promedio de edad levemente inferior a otras series10, 11
y con una mayor representación de la tuberculosis entre
las comorbilidades12.
Síntomas como disnea, tos, astenia y dolor (torácico o
generalizado en forma de mialgias o artralgias) se describen en todos los
reportes. La presencia de dolor lumbar, no relacionado al lugar de aislamiento,
se destaca en nuestra serie sin que podamos establecer relación causal
con la infección o como resultado del decúbito prolongado.
Establecimos un protocolo de seguimiento para identificar, con la
evaluación clínica y estudios de baja complejidad (RxT, espirometría, PM6M y
dímero D), a aquellos pacientes en riesgo de presentar secuelas
cardiológicas o respiratorias, confirmando las mismas mediante estudios
de mayor especificidad diagnóstica como ecocardiografía y TC. En
ninguno de los pacientes valorados con este algoritmo enconÂtramos alteraciones
significativas. Una alta proporción de los pacientes, confrontados con
resultados normales, no regresó al seguimiento. Si bien especulamos que
esto puede deberse tanto a la evolución espontánea favorable como
a la disminución de la ansiedad del paciente, al no realizar un control
teÂlefónico posterior no podemos confirmar esta impresión, lo
cual implica una debilidad del diseño del estudio en cuanto al
seguimiento.
En la evaluación de los pacientes incorporamos, además
del cuestionario de calidad de vida EQ-5D, el de depresión: PHQ-9. Si
bien hay estudios que valoraron los trastornos psicológicos en
trabajadores de la salud que participaron en la atención de enfermos con
COVID14, no
resultó habitual que se realice esta evaluación con pacientes. Si
bien se admite que las manifestaciones físicas asociadas al COVID pueden
distorsionar las respuestas a este cuestionario13,
su implementación por médicos no especializados en el
diagnóstico de patologías de la salud mental resultó una
manera práctica de identificar a aquellos que cursan con alteraciones
psicológicas y que podrían beneficiarse de la atención por
equipos de este área. El cuestionario
evidenció valores elevados, sugestivos de depresión en cualquier
grado, en la mayoría de los pacientes. En el 36% de la población
estudiada la medición del cuestionario mostraba resultados muy elevados,
compatibles con depresión moderada o severa. En este grupo encontramos
una mayor prevalencia en mujeres, lo cual concuerda con diferencias de
género establecidas en múltiples invesÂtigaciones15.
A este grupo de pacientes se les ofreció consulta con el servicio de
Salud Mental la cual fue aceptada por alrededor de un tercio. Si bien la
pregunta que valora ansiedad/depresión del EQ-5D resultó
útil para excluir a aquellos que no requerían consulta con Salud
Mental, el PHQ-9 facilitó la identificación de un subgrupo,
definido como en riesgo de padecer depresión significativa, para el cual
dicha consulta era necesaria.
En conclusión, en el grupo de pacientes post COVID 19 que
cursaron mayormente la enfermedad fuera de UTI, los síntomas más
frecuentes de consulta fueron disnea, tos y dolor torácico o lumbar, sin
encontrarse un correlato orgánico que requiera otras medidas más
allá del tratamiento sintomático. Fue también frecuente el
hallazgo de depresión valorada por cuestionario. Estos resultados
favorecen llevar a cabo un enfoque holístico en la evaluación y
seguimiento de estos pacientes.
Bibliografía
1. Greenhalgh T, Knight
M, A’Court C, et al. Management of post-acute covid-19 in primary care. BMJ 2020;370:m3026. https://doi.org/10.1136/bmj.m3026
2. Sibila O, Molina-Molina M, Valenzuela C, et al. Documento de
consenso de la Sociedad Española de Neumología y Cirugía
Torácica (SEPAR) para el seguimiento clínico post-COVID-19. Open Respiratory Archives. https://doi.org/10.1016/j.opreÂsp.2020.09.002
360 361
Síndrome post COVID-19
3. Borczuk AC, Salvatore SP, Seshan SV, et al. COVID-19 pulmonary
pathology: a multi-institutional
autopsy cohort from Italy and New York City. Mod Pathol 2020; 33: 2156-68.
https://doi.org/10.1038/s41379-020-00661-1
4. Lowenstein C, Solomon S. Severe COVID-19 is a Microvascular Disease.
https://doi.org/10.1161/CIRCULATIONAHA.120.050354
5. Cabasés JM. El EQ-5D como
medida de resultados en salud. Gac Sanit 2015; 29: 6.
http://dx.doi.org/10.1016/j.gaceta.2015.08.007
6. Kroenke K, Spitzer
R, Williams J. The PHQ-9 Validity
of a Brief Depression Severity Measure. J Gen Intern Med 2001; 16: 606-13.
7. Baader T, Molina JL, Venezian S, et al. Validación y utilidad de la
encuesta PHQ-9 (Patient Health
Questionnaire) en el diagnóstico de
depresión en pacientes usuarios de atención primaria en Chile.
REV CHIL NEURO-PSIQUIAT 2012; 50: 10-22.
8. Graham BL, Steenbruggen I, Miller M,
et al. Standardization of Spirometry
2019 Update. An Official American Thoracic Society and European Respiratory Society Technical Statement. Am J Respir Crit Care
Med. 2019; 200: e70.
9. ATS statement: guidelines
for the six-minute
walk test. Am J RespirCrit Care Med 2002; 166: 111-7
10. Tenforde M, Kim S, Lindsell C, et al. Symptom duration and risk factors for delayed
return to usual health among outpatients with COVID-19 in a multistate health care systems
network. MMWR 2020; 69, July
24.
11. Carfi A, Bernabei
R, Landi F. Persistent symptoms in patients after acute COVID-19. JAMA 2020;
324: 6. http://dx.doi.org/10.1001/jama.2020.12603
12. Richardson S, Hirsch J, Narasimhan M, et al. Presenting characteristics, comorbidities,
and outcomes among 5700 patients hospitalized with COVID-19 in the NewYork City area. JAMA 2020;
323(20): 2052-9. http://dx.doi.org/10.1001/jama.2020.677
13. Greenhalgh T, Knight
M, A’Court C, et al. Management of post-acute covid-19 in primary care. BMJ 2020;370:m3026. http://dx.doi.org/10.1136/bmj.m3026
14. Azoulay E, Cariou
A, Bruneel F, et al. Symptoms
of Anxiety, Depression, and
Peritraumatic Dissociation
in Critical Care Clinicians Managing Patients with COVID-19. Am J Respir Crit Care
Med 2020; 20: 1388-98.
15. Vázquez Machado A. Depresión, diferencias de
género. Multimed 2013; 17: 1-21.