Autor : Arce Santiago C1 * Calabrese Carina A1
1 1 Programa Nacional de Enfermedades Respiratorias CrĂłnicas, DirecciĂłn Nacional de Abordaje Integral de Enfermedades CrĂłnicas No Transmisibles, Ministerio de Salud de la NaciĂłn, Argentina
Correspondencia : * Santiago C. Arce - Paraguay 631 6° B (C1057AAG), Buenos Aires, Argentina - E-mail: arcesantiago@fibertel.com.ar
Resumen
Para que un programa de espirometrĂa sea efectivo y eficiente es importante contar con equipamiento apropiado. Adicionalmente, para garantizar la continuidad de las polĂticas sanitarias es necesario contar con insumos en todo momento. Por todo ello, la planificaciĂłn tĂŠcnica y operativa serĂĄ esencial para su implementaciĂłn exitosa. Este documento tiene por finalidad asistir a los gestores en salud en la toma de decisiones al momento de dotar de espirĂłmetros su ĂĄrea de influencia.
Se describen sus caracterĂsticas generales y especĂficas de equipos, accesorios y perifĂŠricos, y se brindan pautas para la compra individual o en licitaciones. AdemĂĄs, se postulan cuatro escenarios de uso del equipo, con requerimientos propios para cada uno.
La adecuada selecciĂłn del equipo y su Ăłptima implementaciĂłn pueden implicar un impacto sustancial en la poblaciĂłn y en la aplicaciĂłn de polĂticas sanitarias. La detecciĂłn oportuna de pacientes con patologĂa respiratoria crĂłnica puede disminuir la mortalidad, la tasa de internaciones y los costos en salud.
Palabras clave: EspirometrĂa, GestiĂłn, Insumos, DetecciĂłn precoz
Abstract
For a spirometry program to be effective and efficient it is important to have the adequate equipment. Also, in order to guarantee the continuity of healthcare policies, it is necessary to have supplies at all times. For all those reasons, technical and operational planning shall be essential for a successful implementation. The purpose of this document is to advice healthcare agents on decision-making when providing spirometers to their operation area.
We describe the general and specific characteristics of equipment, accessories and peripheral circuits, and we also provide the guidelines for individual or auction sale. Also, four different scenarios for equipment use are presented, with specific requirements for each one of them.
The correct selection of the equipment and its optimum implementation may have a substantial impact on the population and the apÂplication of healthcare policies. A timely detection of patients with chronic respiratory disease could reduce mortality, the hospitalization rate and healthcare costs.
Key words: Spirometry, Agents, Supplies, Early detection
La espirometrĂa es la herramienta diagnĂłstica de empleo mĂĄs frecuente en medicina respiratoria. Mide de manera no invasiva el volumen y flujo del aire exhalado por una persona y resulta de utilidad en el diagnĂłstico y en el seguimiento de un gran nĂşmero de enfermedades respiratorias, tanto en adultos como en niĂąos. Debido a su utilidad y bajo costo, su uso se ha extendido desde centros especializados de tercer nivel a la prĂĄctica privada y la atenciĂłn primaria. Esta transiciĂłn es atribuible a razones epidemiolĂłgicas y sanitarias, como la alta prevalencia de las enfermedades obstructivas de la vĂa aĂŠrea (asma y enfermedad pulmonar obstructiva crĂłnica - EPOC)1, su alta tasa de subdiagnĂłstico y su eleÂvada morbimortalidad2, 4. AsĂ mismo, este recurso es de utilidad en la detecciĂłn y seguimiento de otras condiciones respiratorias crĂłnicas (enfermedades intersticiales, neuromusculares, ocupacionales) y en la evaluaciĂłn de riesgo ambiental y pre-operatorio.
En Argentina, donde la densidad poblacional es dispar5 y las distancias para llegar a los centros de salud son grandes, muchas veces es necesario acercar medios sanitarios al domicilio del paciente. NaÂturalmente, esto limita la complejidad y volumen del equipamiento que puede ser transportado.
Por otra parte, la disponibilidad de espirĂłmetro no garantiza su uso regular6. El personal que va a usar el equipo debe estar adecuadamente entrenado, con una significativa cantidad de espirometrĂas realizadas para asegurar la continuidad de los estĂĄndares en su ejecuciĂłn7, 8; la calidad de los estudios debe ser regularmente supervisada9, 10.
Para que un programa de espirometrĂa sea efectivo y eficiente es importante contar con equipamiento apropiado y contar con insumos en todo momento, para asĂ garantizar la continuidad de las polĂticas sanitarias. Por ello, la planificaciĂłn tĂŠcnica y operativa serĂĄ esencial para su implementaciĂłn exitosa. Este documento tiene por finalidad asistir a especialistas y a gestores en salud en la toma de decisiones al momento de dotar de espirĂłmetros a su lugar de trabajo o su ĂĄrea de influencia.
Generalidades
La compra institucional de equipos debe ser la consecuencia de una planificaciĂłn basada en necesidaÂdes sanitarias. No sĂłlo se debe diseĂąar un plan de detecciĂłn de patologĂa respiratoria, sino tambiĂŠn su manejo terapĂŠutico, su seguimiento y el establecimiento de niveles de decisiĂłn sanitaria. Es decir, la compra de un espirĂłmetro debe ser el medio entre la necesidad epidemiolĂłgica y su soluciĂłn.
Existen en el mercado diversas marcas y modelos de espirĂłmetros, todos ellos de origen extranjero, con predominio de empresas europeas y norteamericanas, con diferentes tecnologĂas patentadas y softÂwares especĂficos. Desde hace mĂĄs de una dĂŠcada existen requisitos tĂŠcnicos que deben cumplir para que su comercializaciĂłn sea aprobada por las autoridades regulatorias europeas (European Medicines Agency - EMA) y norteamericanas (Food and Drug Administration - FDA)11. En algunos casos, deben demostrar su cumplimiento en laboratorios tĂŠcnicos ad-hoc12. De manera que equipos que cuenten con aprobaciĂłn por parte de alguna de esas agencias regulatorias son razonablemente confiables, indeÂpendientemente de la tecnologĂa de mediciĂłn empleada. Sin embargo, esos requisitos no contemplan el rendimiento a largo plazo ni bajo condiciones adversas, por lo que la decisiĂłn quedarĂĄ finalmente librada a recomendaciones de expertos.
Las principales diferencias entre los distintos modelos del mercado estarĂĄn dadas por la potencia y flexibilidad del software. En la prĂĄctica asistencial serĂĄn preferibles los que cuentan con gran capaciÂdad para configurar la interfaz con el usuario y los informes. En investigaciĂłn serĂĄ imprescindible su capacidad de gestionar la base de datos.
Otros aspectos relevantes, son el costo de los insumos y su practicidad operativa (por ejemplo, su portabilidad). Si se va comprar un equipo por primera vez, debe ser adquirido junto con sus insumos y accesorios, incluyendo perifĂŠricos. Esto requiere un anĂĄlisis financiero segĂşn las posibilidades del comÂprador, la tasa de uso estimada y la factibilidad de contar con suministros constantes a largo plazo. Por otra parte, la practicidad operativa dependerĂĄ de las necesidades establecidas en la planificaciĂłn previa.
En cambio, si la decisiĂłn es ampliar una capacidad operativa ya existente, puede ser conveniente buscar un equipo similar al existente, con un mismo software. Esto simplificarĂĄ la capacitaciĂłn en su uso, permitirĂĄ aprovechar los insumos y accesorios en stock y unificar su compra. La excepciĂłn serĂa la necesidad de cambiar de equipo por mala experiencia con el previo o por nuevas necesidades operativas.
Definiciones
Para la realizaciĂłn de espirometrĂas es necesario contar, ademĂĄs del espirĂłmetro, con varios accesorios e insumos sin los que no es posible hacer estudios adecuados o de manera segura.
⢠EspirĂłmetro: dispositivo mĂŠdico electrĂłnico, que registra volĂşmenes y flujos inspiratorios y espiÂratorios. Para ello, el sujeto en estudio debe conectarse mediante una boquilla o interfase similar, y realizar una serie de maniobras segĂşn criterios estandarizados. Dotado de software, registra y calcula mĂşltiples variables que permiten inferir o descartar ciertos trastornos respiratorios.
⢠Jeringa de calibraciĂłn: dispositivo mecĂĄnico de precisiĂłn, de activaciĂłn manual, que permite expulsar una cantidad conocida de aire a fin de establecer la correlaciĂłn entre una magnitud fĂsica y una seĂąal elĂŠctrica. Construidos en aluminio u otras aleaciones livianas, vienen en diferentes volĂşÂmenes, aunque el mĂĄs frecuentemente utilizado es 3 litros. Su utilizaciĂłn debe ser regular, diaria o en cada jornada que se use el espirĂłmetro. Ya que de su precisiĂłn dependerĂĄ la del espirĂłmetro, este instrumento debe ser adecuadamente cuidado y mantenido. Ver figura 1.
⢠Balanza: permite tomar el peso del paciente. Al momento de instalar estos equipos, tener en cuenta que el suelo debe ser firme y estar bien nivelado.
⢠TallĂmetro: permite medir la talla del sujeto de pie. Puede hallarse formando parte de la balanza o como dispositivo independiente, aunque es preferible este Ăşltimo ya que son mĂĄs precisos. Tanto el tallĂmetro como la balanza son esenciales, ya que a partir de los datos antropomĂŠtricos se calcularĂĄn los valores teĂłricos contra los que se compararĂĄn los hallados en el paciente.
⢠Cinta mĂŠtrica: en algunos pacientes, con imposibilidad de ponerse de pie, postrados o en los que la talla de pie no resulte un Ăndice confiable de su desarrollo estatural (xifoescoliosis), es necesario el uso de sucedĂĄneos de la talla. El mĂĄs confiable y estandarizado es la envergadura, que tiene una variaciĂłn del 0 al 7% respecto a la talla13, 14 y puede ser medido con una cinta mĂŠtrica. Ver figura 2. No se recomiendan las de metal, ya que sus bordes pueden lastimar a pacientes con piel delicada.
⢠TermĂłmetro/estaciĂłn meteorolĂłgica: el aire exhalado por los pacientes dentro de un espirĂłmetro sufre un cambio de volumen relacionado con el enfriamiento de los gases al pasar de la temperatura corporal a la temperatura ambiental. Para compensar este cambio, los equipos aplican un factor de correcciĂłn, proporcional a la temperatura y presiĂłn baromĂŠtrica ambiental. Estos datos deben ser registrados al momento de calibrar el equipo, por lo que el sitio donde se van a efectuar las espiroÂmetrĂas debe estar dotado de termĂłmetro e, idealmente, tambiĂŠn de un barĂłmetro.
⢠Pinzas nasales: dispositivos de plåstico flexible, cuya finalidad es ocluir las fosas nasales para evitar fugas de aire por fuera del circuito del espirómetro durante las pruebas. Son pequeùas y fåcilmente extraviables, por lo que se recomienda contar con varias disponibles. Ver figura 3.
⢠Interfases: elementos que permiten la conexiĂłn entre el espirĂłmetro y el paciente. Deben ser conÂfortables y de bajo costo.
o Boquillas de cartĂłn: son cilindros de cartĂłn. Vienen de distintos diĂĄmetros, segĂşn la marca y modelo de espirĂłmetro y la edad del paciente (las de uso pediĂĄtrico son mĂĄs angostas). Algunas tienen una terminaciĂłn laminada en celofĂĄn, para evitar la adhesiĂłn a los labios y lesionarlos. Se usa una por paciente por estudio y son descartables. Cuando se hacen espirometrĂas pre y post broncodilatadores, a menudo se usa una boquilla para cada fase, ya que se ablandan y deterioran tras varias maniobras. Su uso sĂłlo es aceptable con sensores descartables/reutilizables. No evitan la diseminaciĂłn de aerosoles contaminantes al ambiente15. Ver figura 4.
o Filtros antimicrobianos: son de un Ăşnico uso (uno por estudio por paciente) y estĂĄn diseĂąaÂdos para actuar al mismo tiempo de boquilla y de protecciĂłn para los sensores del equipo. EstĂĄn compuestos de una estructura de plĂĄstico con una lĂĄmina porosa cargada electrostĂĄticamente, interpuesta para detener y retener la mayor parte de las partĂculas y gĂŠrmenes expulsados por el paciente en la maniobra espiromĂŠtrica, por lo que es la Ăşnica interfase que evita la diseminaciĂłn de aerosoles contaminantes al ambiente. Su uso es mandatorio durante epidemias por gĂŠrmenes con diseminaciĂłn aerĂłgena (H1N1, SARS CoV-2, etc.)15, 16. No son re-esterilizables. Ver figura 4.
o Sensores descartables/reutilizables: algunos equipos usan como interfase sensores plĂĄsticos de relativo bajo costo. Se usan conectados al equipo y reĂşnen en un mismo dispositivo la funcionalidad de boquillas y de sensor. Cada marca tiene su modelo de sensor patentado y no son intercambiables entre sĂ. Tienen la ventaja de ser bioseguros por evitar la contaminaciĂłn del equipo y, si se usa uno por paciente, permiten prescindir del uso de filtros. Al igual que las boquillas de cartĂłn, no evitan la diseminaciĂłn de aerosoles contaminantes al ambiente15. Ver figura 5.
⢠Computadora: en general, el software de los espirómetros no requiere de una gran capacidad de procesamiento. Si la computadora ya estå presente en el centro, serå necesario informarse sobre su potencia antes de comprar el equipo. Si fuere insuficiente, serå conveniente incluir una nueva con el pedido del espirómetro.
⢠Impresora: sus caracterĂsticas dependerĂĄn de la tasa de uso semanal. Se debe estimar la cantidad de informes que se imprimirĂĄn por semana y en base a ello, considerar la tecnologĂa mĂĄs conveniente (chorro de tinta o lĂĄser). Cuando sea posible, es mejor imprimir los informes en color, para facilitar la lectura de las curvas espiromĂŠtricas.
⢠AerocĂĄmaras: dispositivo de plĂĄstico o acrĂlico, habitualmente transparente, que consta de una abertura distal al paciente para conectar un dispositivo de inhalaciĂłn en aerosol, y una abertura proximal, terminada en una mĂĄscara de goma o silicona. Se utiliza para administrar broncodilataÂdores en aerosol, especialmente en pacientes no colaboradores. Vienen en tamaĂąos para adultos y para niĂąos. Ver figura 6.
⢠Insumos de limpieza: si los equipos adquiridos funcionan con insumos reutilizables, el agente de elecciĂłn es el detergente enzimĂĄtico15,17. Otros insumos podrĂĄn ser utilizados de acuerdo a las espeÂcificaciones del fabricante.
⢠Equipo de protecciĂłn personal: su necesidad y complejidad pueden variar de acuerdo a la situaÂciĂłn epidemiolĂłgica local15, y a las existencias del centro.





Ămbito de implementaciĂłn
Las prestaciones requeridas al espirĂłmetro y sus accesorios variarĂĄn segĂşn las circunstancias de uso y es recomendable que se estudie y planifique adecuadamente el uso que se le pretende dar. De ello deÂpenderĂĄ en gran medida el aprovechamiento de la inversiĂłn, ya que existen en el mercado equipos con diferente robustez, portabilidad, conectividad, tamaĂąo/peso, complejidad, diversidad operativa y costo.
Los equipos mĂĄs completos estĂĄn diseĂąados para un alto volumen de estudios por semana y tienen una gran flexibilidad operativa en cuanto a la configuraciĂłn del software y administraciĂłn de la base de datos. En general, son equipos mĂĄs voluminosos y costosos, por lo que no pueden ser trasladados.
Por otra parte, existen equipos robustos y compactos, aptos para uso en terreno, que resisten un uso intensivo. Vienen acompaĂąados de un software mĂĄs simplificado.
TambiĂŠn hay equipos de bajo costo y de baja complejidad operativa que estĂĄn diseĂąados para un uso no intensivo (unos pocos estudios por semana) y su software tiene menos opciones de configuraciĂłn.
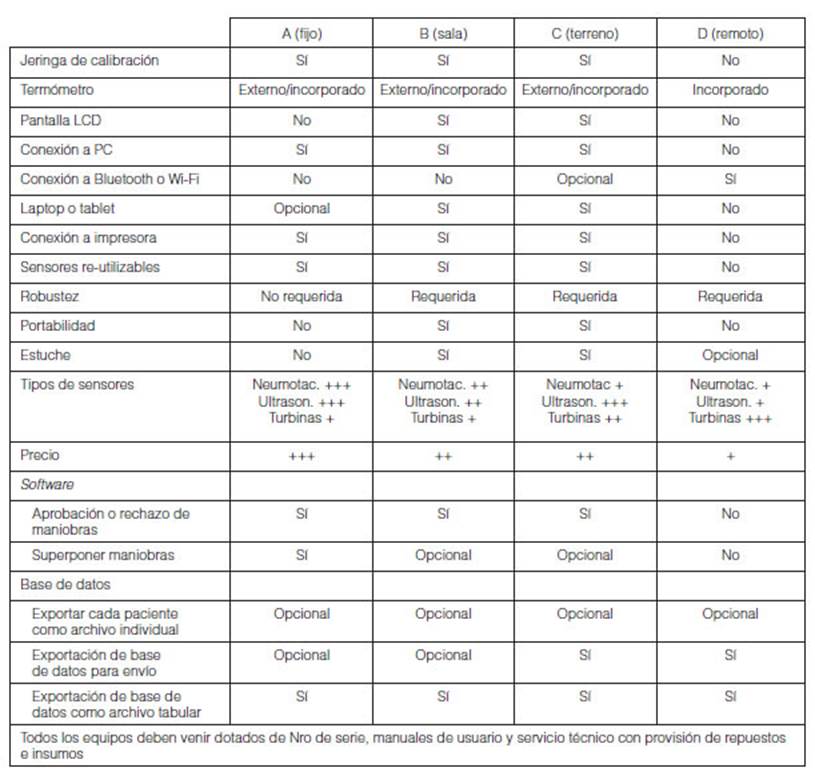
Se distinguen, entonces, 4 posibles escenarios de uso para el espirĂłmetro (Tabla 1):
a) EspirometrĂas en sitio fijo (consultorio u oficina), sin necesidad de ser movilizado. Los estudios se realizan en el mismo sitio, y los informes son impresos en el mismo momento o al final de la jornada. Estos equipos no requieren baterĂas y pueden ser voluminosos.
b) EspirometrĂas en sala de internaciĂłn. Este equipo tiene una base operativa fija y debe ser llevaÂdo a un sector de una misma instituciĂłn. La interpretaciĂłn e impresiĂłn de los estudios se realiza al retornar a la base operativa, para ser distribuidos inmediatamente hacia el destinatario. Requieren baterĂas, y su tamaĂąo y peso tiene que permitir transportarlo a pie unas decenas de metros hasta el sitio del estudio y volver a su base.
c) EspirometrĂas en terreno (empresas, domicilios, etc). El equipo es llevado a otro ĂĄmbito, incluso a zonas rurales. No es practicable retornar a la base operativa para emitir el informe y enviarlo al destinatario. Debe tener baterĂa y su tamaĂąo y peso deben permitir transportarlo grandes distancias, ya sea a pie, a caballo o en vehĂculos. Debe ser robusto, ya que puede sufrir golpes. En general, son utilizados unas pocas veces por semana.
d) EspirometrĂas personales con monitoreo remoto. Reservado para pacientes con patologĂa avanzada o extrema labilidad funcional respiratoria, y escasa movilidad. Se entrega un equipo al paciente con todos sus accesorios. Este equipo debe tener conectividad remota a travĂŠs de una lĂnea telefĂłnica, Bluetooth o Wi-Fi. Los datos deben ser recibidos en una central, para generar informes evolutivos, con umbrales de alarma, que puedan ser remitidos inmediatamente al mĂŠdico tratante para definir conductas. Son equipos que deben ser robustos, de uso extremadamente simple, sin parÂtes mĂłviles. Dado que son de uso personal, la bioseguridad no es un problema. Deben formar parte de la implementaciĂłn de un programa de monitoreo remoto, por lo que su adquisiciĂłn debe ir junto con el montaje de una base centralizada, que reciba los reportes y tome decisiones (envĂo de mĂŠdico a domicilio, derivaciĂłn a servicio de emergencias) en base a ellos. El recurso humano (sueldos y caÂpacitaciĂłn) debe estar contemplado. Algunas marcas cuentan con sistemas completos que incluyen los equipos individuales, la central de monitoreo y el software especĂfico.
Pautas generales de compra
Al momento de solicitar un presupuesto, es conveniente solicitar la inclusiĂłn de todos los accesorios con su cotizaciĂłn. Si la compra va a ser efectuada mediante una licitaciĂłn, todos ellos deben estar incluidos como parte de un mismo paquete u orden de compra (âkit de espirometrĂaâ). Esto garantizarĂĄ la capaÂcidad de armar y poner en condiciones operativas el espirĂłmetro casi de inmediato desde la recepciĂłn de los materiales. Todos los accesorios e insumos deben contar con aprobaciĂłn por la autoridad regulatoria local (AdministraciĂłn Nacional de Medicamentos, Alimentos y TecnologĂa â ANMAT).
En el ĂĄmbito pĂşblico, es recomendable que las cantidades de cada insumo sean las apropiadas para al menos 1 aĂąo, a la tasa de uso estimada. Por ejemplo, si se van a adquirir filtros antimicrobianos, y se estima que se harĂĄn unas 20 espirometrĂas por semana, esto representa unas 1000 espirometrĂas por aĂąo, por lo que se deben incluir 1000 filtros para su uso en ese lapso. El mismo cĂĄlculo aplica a sensores descartables.
En el caso de las boquillas de cartĂłn, se debe tener en cuenta que si se realiza prueba broncodilatadora, habitualmente se emplearĂĄn 2 boquillas. Diferentes centros hacen prueba broncodilatadora en el 60 al 80% del total de espirometrĂas, por lo que esto debe ser considerado en el cĂĄlculo de las cantidades. Por ejemplo si en un 70% se realizarĂĄ prueba broncodilatadora, entonces se debe multiplicar ese nĂşmero por un factor de 1,7 (sumarle un 70%) para estimar el nĂşmero de boquillas requeridas para un aĂąo.
Si el equipo seleccionado usa sensores re-utilizables, cada uno de ellos debe ser adecuadamente desÂcontaminado antes de su uso con un nuevo paciente. Usualmente, esto implica que no serĂĄ usado al menos hasta el dĂa siguiente, luego de ser descontaminado y secado. Si se espera hacer 10 espirometrĂas por dĂa y procesar su descontaminaciĂłn una vez por semana, entonces serĂĄ necesario contar con unos 50 sensores.
Algunos perifĂŠricos y accesorios pueden estar ya presentes en el sitio donde se va a utilizar el equipo y, por lo tanto, no serĂa necesario incluirlos en la compra. Algunos de ellos pueden ser:
⢠Termómetro ambiental
⢠Balanza sin/con tallĂmetro
⢠Computadora
⢠Impresora
⢠Equipo de protección personal
En el caso de la balanza y tallĂmetro, debe asegurarse que ambos funcionan adecuadamente, que estĂŠn aprobados por ANMAT, y que su rango de mediciĂłn sea apropiado. En cuanto a la PC e impresora, deben ser compatibles, tanto en hardware como en sistema operativo, con el software del espirĂłmetro. La impresora debe tener insumos disponibles en el mercado local.
Centros de alta complejidad pueden tener proyectada la eventual expansiĂłn y complejizaciĂłn de esÂtudios respiratorios en el futuro cercano, con la incorporaciĂłn de equipamiento para realizar difusiĂłn de monĂłxido de carbono (DLCO) y/o mediciĂłn de volĂşmenes pulmonares (VP). Esto puede requerir una inversiĂłn de al menos 12 veces el presupuesto contemplado para adquirir por la compra de un espirĂłmetro. En esos casos, puede justificarse adquirir espirĂłmetros de igual marca y compatibles con esa futura incorporaciĂłn. Esto asĂ se facilitarĂĄ el entrenamiento y asegurarĂĄ la compatibilidad de bases de datos y formatos de informes.
Por Ăşltimo, el pedido debe incluir la capacitaciĂłn por parte del proveedor en el uso de software y hardware, asĂ como en el mantenimiento diario del equipo. Este entrenamiento debe ser efectuado de comĂşn acuerdo con el usuario, y a partir del momento de la entrega del equipo.
En compras masivas o licitaciones pĂşblicas, la adjudicaciĂłn requiere de un informe tĂŠcnico. Es recoÂmendable que este sea confeccionado por un especialista en NeumonologĂa, idealmente subespecializado en funciĂłn pulmonar. Respecto a la interoperabilidad de los sistemas informĂĄticos, se recomienda que las ofertas sean revisadas por un experto del Ărea de Sistemas de InformaciĂłn, antes de la emisiĂłn del informe tĂŠcnico aprobatorio.
Pautas especĂficas de compra/especificaciones tĂŠcnicas11
En este apartado se detallan todas las caracterĂsticas o condiciones que deben tener los equipos, periÂfĂŠricos e insumos necesarios para implementar correcta y exitosamente un programa de espirometrĂa. Todos los detalles listados pueden ser usados en la redacciĂłn de un pliego de licitaciĂłn u orden de compra.
A. EspirĂłmetro (requerimientos mĂnimos, pueden ser excedidos):
⢠Sensor:
o Rango de flujo: 0-14 L/seg.
o Tiempo mĂnimo de registro continuo de maniobra espiromĂŠtrica: 30 seg.
o Resistencia total del circuito espiratorio: < 1,5 cmH2O/L/seg.
o Rango de mediciĂłn de volumen: 0,5-8 L.
o PrecisiĂłn en las variables volumĂŠtricas (FVC, FEV1): Âą3% de la lectura Ăł Âą0,05 L, lo que sea mayor.
o PrecisiĂłn de flujo: Âą10% de la lectura Ăł Âą0,3 L/seg, lo que sea mayor.
⢠Termómetro incorporado (o campo en el software para ingreso de la temperatura ambiental medida con un termómetro externo).
⢠Display de cristal lĂquido (LCD) incorporado o graficaciĂłn de tiempo real en pantalla de PC conecÂtada, que permita ver las curvas obtenidas una por una y superponerlas para su selecciĂłn. Debe permitir ver curvas flujo/volumen y volumen/tiempo.
⢠Debe incluir el número de serie de la unidad.
⢠De ser necesario, adaptador entre boquilla y equipo (al menos 4 por equipo).
⢠Manuales de uso en espaĂąol, incluyendo despiece, instalaciĂłn del equipo y del software, instrucÂciones de limpieza, conectividad.
⢠Servicio tÊcnico local, repuestos e insumos garantizados por al menos 5 aùos.
⢠Estuche o caja de transporte para equipo, junto con todos sus accesorios. Debe incluir perifÊricos, si corresponde.
⢠Si el equipo serå movilizado, debe incluir todos los componentes para ser operado en otro sitio distante (si requiere dispositivo tipo tablet o similar para operar, debe estar incluido).
⢠Software. Cada marca y modelo cuenta con su software especĂfico, desarrollado por el fabricante. Debe incluir las siguientes caracterĂsticas:
o Debe funcionar bajo un sistema operativo estĂĄndar.
o Campo para ingreso de temperatura ambiental medida con un termĂłmetro externo (o terÂmĂłmetro incorporado en el hardware).
o CorrecciĂłn por software del aire espirado a BTPS (del inglĂŠs Body Temperature and Pressure Saturated).
o CorrecciĂłn automĂĄtica de tiempo cero (0) del volumen de extrapolaciĂłn retrĂłgrada.
o Cantidad de maniobras consecutivas ≥ 8 en cualquier modo de prueba, idealmente ilimitadas.
o Permitir la visualizaciĂłn y selecciĂłn de todas las maniobras.
o Superponer en la interfaz con el usuario las curvas de cada maniobra realizada, con fines comparativos y de selecciĂłn de maniobras.
o Permitir la aprobaciĂłn o rechazo de maniobras espiromĂŠtricas, dentro de una misma sesiĂłn de trabajo, aĂşn si la maniobra es la mejor.
o Incluir uno o mĂĄs sistemas de valoraciĂłn de calidad de las maniobras y el estudio, basados en literatura11, 18.
o Cumplir con todos los requisitos de selecciĂłn de maniobras para el informe segĂşn statement ATS/ERS 200511 o posterior19. Principalmente, la maniobra enviada al reporte final debe incluir los mejores valores de FVC y de FEV1, aunque provengan de diferentes maniobras seleccionadas. El cĂĄlculo de la relaciĂłn FEV1/FVC debe ser realizado a partir de la mejor FVC y FEV1, aunque provengan de diferentes maniobras.
o Incluir diversas ecuaciones de predicciĂłn configurables por el usuario, entre las que deben estar incluidas: GLI 2012, NHANES III / Hankinson â99, Crapo â81, ERS â93, Knudson â78, Stanojevic â08, etc20-26.
o Incluir en el informe y en la interfaz con el usuario las siguientes variables de comparaciĂłn: valor predicho, porcentaje del valor predicho, lĂmite inferior de la normalidad (LIN o LLN), desvĂo estĂĄndar (DE o SD), z-score26.
o Emitir en el informe las curvas volumen/tiempo y flujo/volumen.
o Permitir editar el informe impreso. El formato o plantilla de informe predeterminado debe incluir: encabezado, identificaciĂłn del paciente, antropometrĂa, curvas o grĂĄficos espiromĂŠÂtricos, tabla de valores, lĂmite inferior de la normalidad, z-score e interpretaciĂłn.
o Capacidad de exportar cada paciente como un archivo individual para su envĂo a otros operadores o para copia de resguardo. El archivo debe incluir los datos personales y antroÂpomĂŠtricos del paciente, los datos de calibraciĂłn con los que se operĂł, todas las variables espiromĂŠtricas registradas y la totalidad de las curvas y maniobras registradas.
o Capacidad de exportar la base de datos para su envĂo a otros operadores o para copia de resguardo. La base de datos puede ser exportada como un archivo Ăşnico o como archivos individuales para cada paciente/visita (ver punto anterior). Cada paciente debe tener asoÂciado el nĂşmero de serie del equipo del que proviene.
o Capacidad de exportar la base de datos en un archivo tabular Ăşnico, compatible con MiÂcrosoft Excel o similar o mediante archivos de texto con columnas separadas por comas, puntos, tabulaciones o espacios (.txt o .csv). Debe incluir en las columnas las variables totales del estudio o las solicitadas mediante herramientas de filtrado de la base de datos: datos personales, antropomĂŠtricos, calibraciĂłn, variables espiromĂŠtricas. Las filas deben ser una por cada paciente/visita, y deben ser comparables a la informaciĂłn hallada en el reporte final de estudio espiromĂŠtrico de cada paciente. La base debe incluir el nĂşmero de serie del equipo del que proviene.
o Todo el software operativo y de gestiĂłn de base de datos debe ser incluido en la oferta, acÂtualizado a la Ăşltima versiĂłn disponible a la fecha de adjudicaciĂłn o de entrega del equipo, y contar con manuales de usuario y archivos de instalaciĂłn.
o Ser compatible con el estĂĄndar de interoperabilidad HL7, idealmente, HL7-FHIR27-29.
Esta Ăşltima caracterĂstica permite un uso fluido de la interfaz operativa con el usuario y facilita el intercambio de informaciĂłn. Su uso es gratuito para las organizaciones de salud de la Argentina, ya que sus licencias han sido oportunamente tramitadas por el Ministerio de Salud.
B. Jeringa de calibraciĂłn:
⢠Construida en aluminio, u otro material no termosensible, y pintada en epoxy.
⢠Soporte o trabas para evitar su rolido accidental.
⢠Volumen: 3 litros (considerar volumen menor si se va a trabajar con niùos, especialmente pre-escolares).
⢠Exactitud y precisión: ¹0.5%.
⢠Exactitud certificada de fåbrica dentro del último aùo.
C. Balanza (puede incluir el tallĂmetro, segĂşn espacio disponible):
⢠De uso mÊdico
⢠Mecånica o digital
⢠Rango de peso es de 5 a 150 kg (en centros que trabajan con población obesa, puede ser necesario contar con una balanza para pesos superiores, hasta 200 ó 300 kg)
⢠Resolución de 0,5 kg o menor
D. TallĂmetro:
⢠Rango de 100 a 200 cm (existen modelos comerciales para tallas superiores)
⢠Resolución de 0,5 cm o menor .
E. Cinta mĂŠtrica de uso mĂŠdico:
⢠De fibra, inextensible, blanda
⢠Rango de 100 a ≥ 200 cm
⢠Resolución de 0,5 cm o menor
F. Interfases (elegir alguna de las interfases a continuaciĂłn, de acuerdo al tipo de equipo y a las necesidades):
⢠Boquillas de cartĂłn descartables para uso en espirometrĂa.
o DiĂĄmetro acorde a la marca de espirĂłmetro adquirido (diĂĄmetros externos entre 22 y 34 mm)
o Opcional: terminaciĂłn laminada en celofĂĄn
o Incluir muestra en la oferta
⢠Filtros antimicrobianos:
o Resistencia <0,1 kPa/L/seg a un flujo de 12 L/seg
o Espacio muerto < 75 mL
o Capacidad de filtrado de bacterias >99%
o Capacidad de filtrado de virus >99%
o Especificar diĂĄmetro de conexiĂłn a espirĂłmetro o con quĂŠ equipo (marca y modelo) debe ser compatible
o Incluir muestra en la oferta
⢠Sensores descartables/reutilizables: ciertas marcas cuentan con sensores descartables o reutilizaÂbles. Recordar que cada marca tiene su sensor patentado y no son intercambiables entre marcas.
G. Pinzas nasales de plĂĄstico:
⢠10-50 unidades por equipo (según intensidad de uso)
H. AerocĂĄmaras:
⢠De acrĂlico o plĂĄstico
⢠Con måscara (especificar tamaùos según se use en niùos o adultos)
⢠Valvuladas
⢠25-50 unidades por equipo (según intensidad de uso)
Conclusiones
Los espirĂłmetros son, en buenas manos, instrumentos exquisitamente sensibles para el diagnĂłstico de un gran nĂşmero de patologĂas respiratorias. Dada la alta prevalencia de estas enfermedades, son ideales en todo nivel de complejidad, desde la atenciĂłn primaria hasta centros especializados. La detecÂciĂłn oportuna de pacientes con patologĂa respiratoria crĂłnica puede disminuir la mortalidad, la tasa de internaciones y los costos en salud.
La adecuada selecciĂłn del equipo y su Ăłptima implementaciĂłn pueden implicar un impacto sustanÂcial en la poblaciĂłn y en la aplicaciĂłn de polĂticas sanitarias. Las definiciones y pautas vertidas en este documento pueden contribuir a facilitar la difusiĂłn operativa de este recurso diagnĂłstico.
Conflicto de intereses: Los autores del trabajo declaran no tener conflictos de intereses relacioÂnados con esta publicaciĂłn.
BibliografĂa
1. Arias SJ, Neffen H, Bossio JC, et al. Prevalence and Features of Asthma in Young Adults in Urban Areas of Argentina. Arch Bronconeumol. 2018; 54(3): 134-9.
2. Echazarreta AL, Arias SJ, Del Olmo R, Bossio JC, Armando G, Soriano JB et al; Grupo de estudio EPOC.AR. Prevalence of COPD in 6 Urban Clusters in Argentina: The EPOC.AR Study. Arch Bronconeumol. 2018; 54(5): 260-9.
3. Instituto Nacional de Enfermedades Respiratorias âEmilio Coniâ, ANLIS - Ministerio de Salud de la NaciĂłn. Mortalidad por Enfermedad Pulmonar Obstructiva CrĂłnica (EPOC) de 40 a 74 AĂąos en Argentina, 1980-2018. Disponible en http://www.anlis.gov.ar/iner/wp-content/uploads/2014/02/Mortalidad-por-Enfermedad-Pulmonar-Obstructiva-Cr%C3%83%C2%B3nica-EPOC-DE-40-a-74-A%C3%83%C2%B1os-en-Argentina.-1980-2014.pdf. Ăltimo acceso 28/12/20.
4. Instituto Nacional de Enfermedades Respiratorias âEmilio Coniâ, ANLIS - Ministerio de Salud de la NaciĂłn. Mortalidad por Enfermedades Respiratorias en Argentina, 1980-2018. Disponible en http://www.anlis.gov.ar/iner/wp-content/uploads/2020/02/ PanelAsmaArgentina-1.html. Ăltimo acceso 28/12/20.
5. Censo nacional de poblaciĂłn, hogares y viviendas 2010: censo del Bicentenario: resultados definitivos, Serie B nÂş 2. - 1a ed. - Buenos Aires: Instituto Nacional de EstadĂstica y Censos - INDEC, 2012
6. Hueto J, Cebollero P, Pascal I, Carpintero M et al. Spirometry in primary care in Navarre, Spain. Arch Bronconeumol. 2006 ;42(7): 326-31.
7. PĂŠrez-Padilla, R. Manual de Entrenamiento en EspirometrĂa de la AsociaciĂłn Latinoamericana del TĂłrax, ALAT 2005.
8. Universities Occupational Safety and Health Educational Resource Center, Continuing Education and Outreach Program, Division of Respiratory Disease Studies Surveillance Branch. NIOSH Spirometry Training Guide. National Institute for Ocupationa Safety and Health; 2003.
9. PĂŠrez-Padilla R, VĂĄzquez-GarcĂa JC, MĂĄrquez MN, et al; PLATINO Group. Spirometry quality-control strategies in a mulÂtinational study of the prevalence of chronic obstructive pulmonary disease. Respir Care. 2008; 53(8): 1019-26.
10. Arce SC. Caution is advised on the use of quality grading in spirometry. Arch Bronconeumol 2020;56(2):131-2.
11. Miller MR, Hankinson J, Brusasco V, Crapo R, Enright P, van der Grinten CP, Gustafsson P, Jensen R, Johnson DC, MaÂcIntyre N, McKay R, Navajas D, Pedersen OF, Pellegrino R, Viegi G, Wanger Jet al; ATS/ERS Task Force. Standardisation of spirometry. Eur Respir J. 2005; 26(2): 319-38.
12. Nelson SB, Gardner RM, Crapo RO, et al. Performance evaluation of contemporary spirometers. Chest. 1990; 97(2): 288-97.
13. Quanjer PH, Capderou A, Mazicioglu MM, Tayie FA, Golshan M, Ip MS, Zelter M et al. All-age relationship between arm span and height in different ethnic groups. Eur Respir J. 2014; 44(4): 905-12.
14. Capderou A, Berkani M, Becquemin MH, et al. Reconsidering the arm span-height relationship in patients referred for spirometry. Eur Respir J. 2011; 37(1): 157-63.
15. Arce SC, Baldasaria RA, Brea Folco JC, et al. Bioseguridad y prevenciĂłn de infecciones cruzadas durante la realizaciĂłn de estudios de funciĂłn pulmonar. Rev Am Med Resp 2020. Suplemento especial COVID-19:25-31.
16. Kendrick AH, Johns DP, Leeming JP. Infection control of lung function equipment: a practical approach. Respir Med. 2003; 97(11): 1163-79.
17. RodrĂguez Moncalvo JJ, Brea Folco JC, et al. Recomendaciones para el laboratorio de funciĂłn pulmonar en la era COVID-19. Medicina (Buenos Aires) 2021. En prensa.
18. Culver BH, Graham BL, Coates AL, Hallstrand TS, Hankinson JL, Kaminsky DA, MacIntyre NR, McCormack MC, Rosenfeld M, Stanojevic S, Weiner DJ et al; ATS Committee on Proficiency Standards for Pulmonary Function Laboratories. RecomÂmendations for a Standardized Pulmonary Function Report. An Official American Thoracic Society Technical Statement. Am J Respir Crit Care Med. 2017; 196(11): 1463-72.
19. Graham BL, Steenbruggen I, Miller MR, et al. Standardization of Spirometry 2019 Update. An Official American Thoracic Society and European Respiratory Society Technical Statement. Am J Respir Crit Care Med. 2019;200(8):e70-e88.
20. Enright PL, Johnson LR, Connett JE, et al. Spirometry in the Lung Health Study. 1. Methods and quality control. Am Rev Respir Dis. 1991; 143(6): 1215-23.
21. Quanjer PH, Stanojevic S, Cole TJ, Enright PL, Hankinson JL, Ip MS, Zheng J, Stocks J et al; ERS Global Lung Function Initiative. Multi-ethnic reference values for spirometry for the 3-95-yr age range: the global lung function 2012 equations. Eur Respir J. 2012; 40(6): 1324-43.
22. Hankinson JL, Odencrantz JR, Fedan KB. Spirometric reference values from a sample of the general U.S. population. Am J Respir Crit Care Med. 1999; 159(1): 179-87.
23. Crapo RO, Morris AH, Gardner RM. Reference spirometric values using techniques and equipment that meet ATS recomÂmendations. Am Rev Respir Dis. 1981; 123(6): 659-64.
24. Quanjer PH, Tammeling GJ, Cotes JE, et al Lung volumes and forced ventilatory flows. Report Working Party Standardization of Lung Function Tests, European Community for Steel and Coal. Official Statement of the European Respiratory Society. Eur Respir J Suppl. 1993; 16: 5-40.
25. Knudson RJ, Lebowitz MD. Maximal mid-expiratory flow (FEF25-75%): normal limits and assessment of sensitivity. Am Rev Respir Dis. 1978; 117(3): 609-10.
26. Stanojevic S, Wade A, Stocks J, Rosenthal M, Corey M, Lebecque P, Cole TJ et al. Reference ranges for spirometry across all ages: a new approach. Am J Respir Crit Care Med. 2008; 177(3): 253-60.
27. ResoluciĂłn 2018-680-APN-DD#MSYDS, anexo EstĂĄndares de InformaciĂłn en Salud. Ministerio de Salud y Desarrollo Social. Acceso el 08/04/2020. Disponible en: https://www.argentina.gob.ar/sites/default/files/anexo_estandares.pdf
28. LĂłpez Osornio A, Speranza C, Maid J. Desarrollando sistemas de informaciĂłn en salud integrados. Documento tĂŠcnico 6 [documento en internet]. Acceso 06/04/2020. Disponible en: http://www.msal.gob.ar/images/stories/bes/graficos/0000001442cnt-Serie%20CUS.%20DT%206%20-%20Desarrollando%20sistemas%20de%20informacin%20en%20salud%20integrados.pdf
29. Marco Argentino de Interoperabilidad en Salud. Acceso el 06/04/2020. Disponible en : https://www.mais.org.ar/