Autor : SĂvori MartĂn, Pascansky Daniel
Unidad de NeumotisiologĂa, Hospital Dr. J. M. Ramos MejĂa, Buenos Aires, Argentina
Correspondencia :MartĂn SĂvori, Unidad de NeumotisiologĂa, Hospital General de Agudos Dr. J. M. Ramos MejĂa, Urquiza 609, 1221 Buenos Aires, Argentina Correspondencia: sivorimartin@yahoo.com
Resumen
A partir de contar con poca información respecto al costo directo por hospitalización de asma aguda en nuestro país, se realizó este estudio con el objetivo de determinar costos de asma aguda hospitalizada en un hospital público de la Ciudad de Buenos Aires.
Se revisaron las historias clínicas de pacientes adultos con asma aguda internados en el Hospital Ramos Mejía de Buenos Aires durante el año 2016. Se determinaron los costos directos desde la perspectiva del financiador, según la modulación de internación del Gobierno de la Ciudad de Buenos Aires a Enero de 2018. Se informó el costo en dólares dada la variación de la relación peso/dólar, respetando la paridad cambiaria a Enero de 2018.
Se analizaron 25 internaciones de 20 pacientes; edad 49 años (mediana, I25-75% 36.5-62 años); 56% género femenino; tabaquistas (20% ex y 30% actual). Diez pacientes (50%) habían tenido exacerbaciones graves el año previo. Sólo 10% de los pacientes era adherente al tratamiento preventivo previo, con uso β2 agonistas en mes previo de 2,55 aerosoles por paciente (IC25-75% 2-3). El tiempo de internación en piso fue 7 días (mediana, IC25-75% 4-10) y en Terapia Intensiva 14 días. El costo directo total de cada internación fue 1853 dólares (mediana, IC25-75% 1393-2654) en piso y 6361 dólares en Terapia Intensiva.
Este es el primer trabajo en el país en abordar los costos directos de hospitalización por asma aguda en un hospital público de Buenos Aires. Considerando la baja adherencia al tratamiento preventivo, permite entender que un sistema de salud instrumentado o basado en programas de manejo del asma, disminuye y ahorra costos que podrían ser utilizados para un uso diverso dentro de la salud pública.
Palabras clave: Asma; Crisis asmática; Costos; Hospitalización.
Introducción
El asma es la enfermedad pulmonar obstructiva más frecuente, que afecta desde niños a ancianos, caracterizada por la inflamación de las vías respiratorias y obstrucción variable al flujo aéreo1. Dado su comportamiento epidemiológico y los problemas derivados, expertos internacionales actualizan anualmente las normativas diagnósticas y terapéuticas conocidas como la Global Initiative for Asthma (GINA)1. Las estimaciones del número de personas que padecen asma en todo el mundo varían de 235 a 300 millones, y los últimos datos señalan que su prevalencia aumenta tanto en niños como en adultos1. Si la tendencia actual se mantiene, en 2025 habrá 100 millones de asmáticos1. En nuestro país la prevalecía de asma en 2015 en adultos de 20 a 44 años según una encuesta telefónica del Instituto Nacional de Enfermedades Respiratorias “E.Coni” y el Ministerio de Salud de Argentina, usando el cuestionario European Communities Respiratory Health Survey, fue de 9.53%2. Utilizando el cuestionario estandarizado internacional ISAAC la prevalencia de asma en adolescentes de 13-14 años en Argentina es de 9.3%3. Hay aproximadamente 239 000 muertes relacionadas con el asma cada año (0,4% de todas las muertes por enfermedad), aunque existe una variación regional considerable respecto a las tasas de mortalidad4. La mortalidad en el mundo sigue siendo desmedidamente alta así como las internaciones por asma. El asma afecta a millones de pacientes en Latinoamérica y en la mayoría de ellos (más del 90%) su enfermedad no está controlada, significando deterioro de los síntomas y calidad de vida y consultas médicas no programadas de atención a servicios de emergencia5-7. El asma es la enfermedad respiratoria que probablemente más se haya investigado en términos económicos y es un problema prioritario de salud pública ya que las muertes son evitables con adecuado tratamiento (en general son pacientes jóvenes), y las internaciones y consultas a guardias demuestran su inadecuado manejo. Esta falta de control de enfermedad y el consecuente consumo de recursos de salud en consultas no programadas a servicios domiciliarios, de emergencia, internaciones y consumo de medicación de rescate, genera aumentos en el costo de la enfermedad; desde la perspectiva del paciente y de los financiadores del sistema de salud. En diferentes sistemas de salud con diversas estructuras, esta situación ha meritado estudios para determinar el costo directo e indirecto (pérdida de días laborables y escolares, disminución de la expectativa de vida) del mal control. Las diferencias entre países así como sus sistemas de salud, hacen difícil la comparación de costos, sin embargo existen varios estudios que han tratado de determinarla. Los estudios farmacoeconómicos existentes suelen analizar aspectos sólo parciales8. Se estima que el gasto sanitario ocasionado por su asistencia y tratamiento en los países industrializados oscila entre el 1 y el 2% del gasto total sanitario8. Las cifras estimadas de costos anuales que ocasiona (directos e indirectos) son de 19.300 millones de € en Europa y 56.000 millones en EEUU8. Las normativas vigentes para el manejo del asma, tanto nacionales como internacionales, contemplan el impacto económico como un aspecto más a considerar a la hora de tomar decisiones en el abordaje de la enfermedad1,9. No hay información en Argentina sobre los costos directos de las internaciones por asma aguda en ninguno de los diferentes sistemas de salud de nuestro país.
El objetivo de este estudio es determinar los costos directos de los pacientes hospitalizados por asma aguda en un hospital público de la ciudad de Buenos Aires (CABA) en el año 2016 desde la perspectiva del financiador.
Materiales y métodos
Se revisaron las historias clínicas de pacientes con asma aguda internados en todas las áreas del Hospital General de Agudos Dr. J. M. Ramos Mejía de la Ciudad Autónoma de Buenos Aires, (CABA) desde el 1 de Enero de 2016 al 31 de Diciembre de 20161. Se incluyeron adultos mayores de 18 años, y se excluyeron las historias clínicas donde el diagnóstico de asma no justificó el principal motivo de internación.
Se determinaron los costos directos desde la perspectiva del financiador, teniendo en cuenta los costos de medicamentos y la modulación de internación clínica y Unidad de Terapia Intensiva (UTI) del Gobierno de la Ciudad de Buenos Aires (GCBA) a Enero de 2018, a una cotización peso/dólar de 19. Debido a la variación de la paridad peso/dólar en los últimos 18 meses, para este manuscrito se informarán los resultados en dólares. El valor de la modulación del Gobierno de la Ciudad de Buenos Aires para los Hospitales Públicos a Enero 2018 era de 191, 35 dólares (3635 pesos) para la internación en piso por paciente y por día, y de 418, 47 dólares (7951 pesos) para la internación en guardia o unidad de Terapia Intensiva por paciente y por día10. Dentro de cada módulo ya estaba pre-establecido determinado número y tipo de prestaciones (bioquímica, imágenes, electrocardiograma, espirometría, asistencia respiratoria mecánica, oxígeno, material descartable, medicamentos, etc., además de la alícuota dependiente de sueldos, impuestos y tasas, cargos administrativos, amortizaciones de equipos, costos de alimentación y lavandería, etc.). Cuando se realizó una consulta o práctica diagnóstica adicional, o se utilizó algún tratamiento (por ejemplo medicamentos) por fuera de lo modulado, se determinó el costo desde la perspectiva del financiador según consulta particular a droguerías y prestadores, y se lo adicionó al costo de la internación.
Se empleó estadística descriptiva. Para las variables cuantitativas, se utilizó la mediana como medida central y el rango inter-cuartilar 25%-75% (IC25-75%) como medida de dispersión, y para las variables cualitativas el porcentaje.
Resultados
Durante el año 2016 hubo 27 internaciones en 20 pacientes, de los cuales se analizaron 25 internaciones (veinte pacientes) por tener los datos completos para su análisis en la historia clínica.
La edad fue 49 años (mediana, IC 25-75% 36.5-62 años). El 56% fue del género femenino. Con respecto al antecedentes de tabaquismo, 10 pacientes (50%) habían sido tabaquistas (20% ex y 30% actual), con una carga tabáquica de 24 paquetes-año (mediana, IC 25-75% 12-45). Con respecto a las comorbilidades, cinco pacientes tenían antecedente de tuberculosis, cuatro sobrepeso y bronquiectasias, tres adicciones y otros tres coexistencia de EPOC.
Con respecto al antecedente de asma, 10 pacientes (50%) habían tenido exacerbaciones graves el año previo, ninguno había sido ventilado ni haber tenido episodio de asma fatal. Sólo el 10% de los pacientes era adherente al tratamiento preventivo previo, con un uso β2 agonistas en mes previo de 2,55 aerosoles por paciente (IC25-75% 2-3).
La función valorada por espirometría fue de volumen espiratorio forzado del primer segundo de 30.5 % predicho (mediana, IC 25-75% 24-49.5). No hubo ningún óbito.
Para el análisis del costo directo de las 25 internaciones, un paciente tuvo tres internaciones y dos pacientes tuvieron dos internaciones cada una, ocurriendo el 28% de las internaciones en 15% pacientes. La duración de la internación fue en guardia 1 día (mediana, IC25-75% 1-1,25), en piso 7 días (mediana, IC25-75% 4-10) y en Terapia Intensiva 14 días (un sólo paciente que fue ventilado).
Análisis de costo directo
Con respecto a la estructura del costo directo, el 76.4% de las prestaciones, consultas y tratamientos había sido considerado dentro del módulo clínico del GCBA. Sin embargo del resto, el 55.4% fue por medicamentos no considerados en el módulo, y 44.6% por prácticas diagnósticas (Figura 1). En cambio si se considera la única internación en Terapia Intensiva, el 92% estuvo dentro de la modulación correspondiente (el resto fue por medicamentos) (Figura 2).
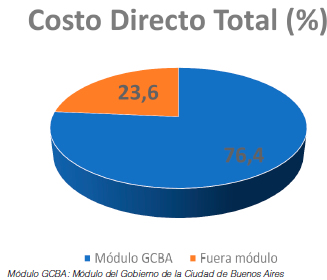

El costo directo total de cada internación fue 1853 dólares por paciente (mediana, IC25-75% 1393-2654) en sala general. El costo para el único paciente internado en Terapia Intensiva que estuvo ventilado fue de 6361 dólares (3,43 veces mayor que en piso). El total del costo directo anual por hospitalización de asma grave para todos pacientes fue de 62 680 dólares.
Discusión
Se ha determinado el costo directo de hospitalización por asma aguda en un hospital público de CABA con una metodología de obtención de datos primarios desde la historia clínica, lo cual es una fortaleza, pero también complementándolo con la modulación de costos del GCBA. Nuestra muestra de pacientes asmáticos hospitalizados está caracterizada por leve predominio de mujeres, edad media, con fuerte antecedente tabáquico y comorbilidades, con exacerbaciones previas severas, con mala adherencia al tratamiento, escaso uso de medicación preventiva y grado de obstrucción al flujo aéreo severo, representativos de mal control del asma. Una pequeña porción de pacientes justifican casi un tercio de las hospitalizaciones. El costo directo por internación fue de 1852 dólares por paciente en sala general y tres veces mayor en una unidad de cuidados intensivos.
Las guías internacionales y la del Ministerio de Salud de nuestro país resumen las recomendaciones para el efectivo manejo del asma, donde la terapia preventiva antinflamatoria con corticoides inhalados y los beta 2 de acción prolongada son la piedra angular1, 9. A pesar de ello, muchos pacientes permanecen sintomáticos y con pobre control del asma. En Latinoamérica y Argentina, dos investigaciones han demostrado un bajísimo control del asma: menos del 10% de los pacientes tienen el asma controlada5-6. En nuestro estudio, se observó que el 90% de los pacientes no era adherente al tratamiento y que el consumo de broncodilatador beta 2 adrenérgico de acción corta en el mes previo era muy alto. Se sabe que el consumo excesivo de salbutamol aumenta la hiperreactividad bronquial y la amplitud de oscilación del pico flujo espiratorio máximo, como consecuencia de aquella11-13. En nuestro estudio el 50% de los pacientes habían tenido crisis asmáticas graves el año previo. La consecuencia es la limitación de la calidad de vida, el deterioro funcional, el incremento de las exacerbaciones y el mayor consumo de recursos de salud (consultas no programadas ambulatorias, a guardias y hospitalizaciones) y por sobre todo el aumento de la mortalidad14-16. Todo esto trae aparejado el aumento de los costos directos e indirectos en el sistema de salud17-, 18. Las Guías Españolas del manejo de Asma (GEMA) han determinado los diferentes componentes del costo directo e indirecto del asma en salud, y las cuarenta y siete características más recomendables a utilizar en la realización de un estudio de costos (Tabla 1)19.

Este estudio cumple con esas recomendaciones. Se ha usado una metodología mixta para determinar los costos directos: modulación de los costos provistos por el GCBA (método top-down) y además de la revisión de cada historia clínica, costeando todas los consumos del paciente por fuera de la modulación (método botton -up). Esto último es una fortaleza ya que se han recolectados datos primarios directos de la historia clínica19. Como ya se ha comentado, hemos realizado el estudio de costos desde la perspectiva del financiador (GCBA) en el ámbito de un hospital público general de agudos, por lo que sus conclusiones sólo se podrían extrapolarse a ese sistema de salud. La comparación de costos entre los países, o la extrapolación directa no es aconsejada, pues la estructura del mismo varía de país a país por sistemas de salud y estructura de costos diferentes, aunque nos puede dar una idea de la magnitud del problema y del peso cualitativo de cada variable20. Se podría estimar considerando el costo general de todas las formas de severidad de asma un costo directo promedio en Europa de $USD 1,900 anuales, en comparación a los Estados Unidos de Norteamérica $USD 3,10020-24. Barnes y col. revisaron 9 estudios sobre el costo del asma en diferentes países industrializados para averiguar cuáles fueron los componentes del gasto asociado a esta enfermedad8. Observaron que los costos indirectos superaron el 40% del total en la mayor parte de los trabajos8. En cuanto a los costos directos, el gasto farmacológico representó el mayor porcentaje, superando el 40% de aquéllos, seguido por los derivados de las visitas a urgencia y los ingresos hospitalarios (aproximadamente 30%)8. Una investigación sobre el costo anual del asma en 462 adultos con asma persistente pertenecientes a 11 países europeos entre 1999 y 2002, demostró que el costo anual medio por paciente fue de 1.583 € y que globalmente también predominó los costos indirectos sobre los directos25. En los pacientes controlados el costo fue sólo de 509 €, en los parcialmente controlados de 702 €, mientras que en los pacientes con asma no controlado el costo fue de 2.281 €. En los pacientes controlados los fármacos suponían el 87,6% del gasto, en los parcialmente controlados el 30,1% y en los no controlados el 16,2% (es en estos últimos donde son más elevados los costos indirectos, pues los días de trabajo perdidos y con limitación de sus actividades por la enfermedad ocasionan el 64% del costo total)25. Alrededor del 70% del costo total de la enfermedad estuvo determinado por su mal control y manejo; al mal control se atribuyó la mayoría de los gastos indirectos y muchos directos, especialmente los derivados de la hospitalización y urgencias (aumentaron 3 a 4 veces los costos en salud) 25. También las comorbilidades, la edad y la gravedad del asma se relacionaron al mayor costo en asma. En la revisión sistemática de estudios económicos en asma publicada entre 2004 y 2014 de Canadá, Estados Unidos y Unión Europea también se llegó a conclusiones similares26. Inglaterra, España, Finlandia, Italia, Francia y Alemania son los países que más han realizado estudios de costo en asma21, 23, 27-32. Sólo a manera de ejemplo, en 2013 un estudio inglés demostró que los pacientes con asma no controlada y con múltiples exacerbaciones (casi 3% de los pacientes) justificaban el 7% del costo directo total en la atención del asma (más de £750 millones de libras esterlinas)15-18. En nuestro estudio, el 15% de los pacientes casi justificaron un tercio de las internaciones. Pavord y col. sobre 701 pacientes tratados en el Reino Unido, demostraron que la mayor parte el asma no estaba controlada, asociándose a mayor proporción de visitas no programadas y a emergencias (21 vs. 14%, P = 0.016), hospitalización (13 vs. 8%, P = 0.022), pero calidad de vida (P < 0.001) y menor productividad laboral (ausentismo 23 vs. 11%, P<0.001), que el asma controlada27. El costo directo e indirecto anual era prácticamente el doble en los pacientes con asma no controlada en comparación a la controlada (£6592 vs. £3220). El costo total anual para la sociedad fue estimado en £6172 millones (costo directos £1307 millones e indirectos £4865 millones)27.
Los estudios españoles contemplan especialmente aspectos como el costo del tratamiento de mantenimiento o los costos hospitalarios por crisis de asma29-31. En España se ha determinado el costo indirecto hasta 1800 euros por trimestre en pacientes con asma poco controlada 29-30. Los asmáticos bien controlados presentaban un gasto medio por paciente y año de 550 €, los asmáticos regular controlados 746.3 € y los mal controlados 1.451.3 €. El asma mejor controlada disminuye el gasto en salud. El estudio multicéntrico español ASMACOST analizó los costos globales durante 1 año de más de 600 pacientes adultos de diversos niveles de gravedad31. Comparando con estudios españoles previos, los costos promedios anuales por pacientes son similares (1.726 € y 1.964 €), pero observándose que la estructura de ellos ha cambiado: el gasto en fármacos ha pasado de 19% a 32%, predominando los costos directos sobre los indirectos (hay menos bajas laborales por asma, menos hospitalizaciones y jornadas de trabajo perdidas), y compensando el aumento en el gasto ocasionado por los fármacos29-31.
Finlandia es un país ejemplar debido al ahorro en gastos de salud generado por la implementación de un programa efectivo del control del asma entre 1994 y 2004. Este programa ha incorporado la educación de pacientes y personal de salud, la normatización del manejo del asma y la facilitación al acceso de la medicación preventiva. En la estimación del costo entre 1987 y 2012, determinó que los costos totales disminuyeron 14%, los costos promedios por paciente se redujeron 72%, ahorrando entre 120 a 475 millones de euros dependiendo de las variables, con respecto a la década previa a su implementación 32.
Otro país con mucha información sobre costos en asma es Estados Unidos de Norteamérica desde principios de los años 90 33. Weiss y col. determinaron los costos directos e indirectos en 1990: 6200 millones de dólares, siendo el costo por hospitalización el más alto (1600 millones de dólares)33. El 43% del costo total estuvo derivado del uso de emergencias, hospitalización y muerte prematura. Dentro de los costos indirectos el de mayor peso es el derivado por la ausencia escolar. El costo total de la atención del asma en 2013 fue de casi 82 000 millones de dólares: 50 000 por costos directos, 29 000 por las muertes tempranas y 3.000 por el ausentismo laboral y escolar34.
En Latinoamérica hay muy pocos estudios al respecto. Cruz y col. en Brasil reportaron el impacto de un programa de manejo de asma severa: “The Programme for Control of Asthma and Allergic Rhinitis (ProAR)” 35. Se observó una reducción de 74% de hospitalizaciones y del costo asociado35. Nuestro estudio es el primero en su tipo en Argentina. El costo directo total de una hospitalización por asma aguda (1853 dólares mediana) es similar al promedio europeo para una estadía de 7 días. Al igual que otras investigaciones el costo de una internación en la unidad de terapia intensiva fue más de tres veces superior (3,43 veces)24. Para tener como referencia los costos en internación de la otra enfermedad crónica obstructiva más prevalente en nuestro país (EPOC), nuestro grupo también ha determinado el costo directo de una hospitalización de una internación por reagudización (2451 dólares) para una internación de 14 días promedio, también siendo la única información sobre costo de internación por EPOC exacerbado en nuestro país36.
Múltiples factores han sido relacionados al mal control del asma y el mayor riesgo de hospitalización37, 38. La dificultad de acceso, la falta de adherencia al tratamiento, los errores de inhalación y las comorbilidades son algunos de los más importantes37-39. En nuestro estudio, menos de un tercio de los pacientes tenían seguro social y sólo el 10% era adherente al tratamiento. La alta prevalencia de errores de administración de los medicamentos inhalados de los pacientes con enfermedades obstructivas crónica, como el asma y la EPOC, es reconocida en todo el mundo, y relacionada al asma de difícil control7. Usmani y col. determinó que la edad avanzada, el bajo nivel socioeconómico y educativo, la falta de instrucción previa de la correcta inhaloterapia y la presencia de comorbilidades fueron los factores asociados a error en la técnica de administración, y por lo tanto asociado a mal control del asma y aumento del consumo de recursos de salud37. Con respecto a las comorbilidades, se ha determinado que la depresión, la rinitis crónica, el reflujo gastroesofágico y la obesidad son más frecuentes en los pacientes con asma, ocasionando un manejo más dificultoso y reducción de la calidad de vida y consumo elevado de los recursos de salud39-41. Se ha demostrado que tratando esas condiciones, se logra un mejor control del asma41. En nuestro estudio se observó una alta tasa de tabaquismo, rinitis, reflujo gastroesofágico, obesidad y adicciones, todos factores asociados al mal control del asma39, 42.
Entre las limitaciones de este estudio, se puede definir que la recolección de datos desde la historia clínica fue retrospectiva. Otra limitación es que la extrapolación de sus conclusiones para otros sistemas de salud de nuestro país u otras regiones (validez externa), no es aconsejable debido a la ya referida estructura de costos diferentes. No se han evaluado los costos indirectos (que se presumen son más altos que los directos por lo anteriormente revisado), y que no se determinaron los costos desde otras perspectivas (por ejemplo paciente, o desde la sociedad). Si bien se calcularon los costos inicialmente en pesos, la inestabilidad cambiaria y devaluaciones sufridas por nuestro país en los últimos tiempos, determinaron que hayamos comunicado los resultados en dólares (con la paridad al peso del inicio del estudio). Por último, otra limitación sería que la modulación usada por el GCBA, no permitió desagregar la estructura interna de costos, para saber que variables y con qué peso han sido consideradas. En el estudio que realizamos en pacientes con EPOC reagudizado en nuestro Hospital hace más de quince años, en la estructura del costo hospitalarios, los costos de atención final constituyeron el 75 % del costo total, correspondiendo el 57% a sueldos (17,55% médicos, 37,41% enfermería y 1,51% administrativos) y 13% a medicamentos, descartables y prácticas médicas (medicamentos: 8,8% del total)36. El 25% restante fue debido a la transferencia de costos de otros servicios y servicios generales, con 12,48% de gasto en personal36.
En conclusión, el seguimiento de las guías de buena práctica médica, la mejor educación de los pacientes y el empleo adecuado de los diversos tratamientos preventivos y la facilitación de su acceso (aunque aumente el gasto de farmacia), tienen un impacto económico positivo global notable. Al controlar mejor el asma, se utilizan menos recursos sanitarios y se reducen los costos indirectos para la sociedad. Nuestra investigación resume los costos directos de hospitalización por asma aguda en un hospital público de CABA. Los resultados no deben extrapolarse a otros sistemas de salud, ni a otras regiones de nuestro país. Los pacientes hospitalizados han tenido antecedentes importantes de tabaquismo y comorbilidades, y hallazgos de mal control del asma con exacerbaciones previas severas, con mala adherencia al tratamiento y escaso uso de medicación preventiva. Una pequeña porción de pacientes justifican casi un tercio de las hospitalizaciones. El costo directo por internación fue de 1852 dólares por paciente en sala general y más de tres veces en una unidad de cuidados intensivos. Probablemente todavía el costo indirecto sea mucho mayor. Por ello, se deben instrumentar programas de manejo del asma agudo sistematizado, para identificar a los pacientes mal controlados y facilitarles el acceso a la medicación preventiva y adherencia, a fin de disminuir internaciones que son evitables y que conllevan un alto costo para el sistema de salud.
Conflicto de intereses: Dr. Martin Sívori ha participado en simposios, videos educativos y asesoramiento en asma para Astra Zeneca. También ha participado en programas de educación médica continua en asma para Novartis.
Dr. Daniel Pascansky ha participado en simposios conferencias, videos educativos asesoramiento para Asma en Astra Zeneca, Glaxo SmithKline, Boehringer Ingelheim, Elea-Phoenix, Casasco, así como programas de educación médica continua en asma para Novartis.
Bibliografía
1. Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention. Acceso el 1 de Septiembre de 2019 en www.ginasthma.org
2. Arias S. Primera Encuesta de Prevalencia de Asma en población de 20 a 44 años en Argentina. Ministerio de Salud de Nación. 2015.
3. Forno E, Gogna M, Cepeda A, et al. Asthma in Latin America. Thorax 2015; 70: 898-905.
4. Ebmeier S, Thayabaran D, Braithwaite I, Benamara C, Weatherall M, Beasley R. Trends in international asthma mortality: analysis of data from the WHO Mortality Database from 46 countries (1993-2012). Lancet Respir Med 2017; 390: 935-45.
5. Neffen H, Moraes F, Viana K, et al. Asthma severity in four countries of Latin America. BMC Pulm Dis 2018; 19: 123.
6. Máspero J, Jardim JR, Aranda A, et al. Insights, atitudes and perceptions about asthma and its treatment : findings form a multinational survey of patients from Latin America. World Allergy Org J 2013; 6: 19.
7. Global Initiative for Asthma. GINA Difficult-to.treat& Severe Asthma in adolescent and adults patients : Diagnosis and Management. V2.0.April. Acceso el 1 de septiembre de 2019 en www.ginasthma.org
8. Barnes PJ, Jonsson B. The costs of asthma. Eur Respir J 1996; 9: 636-42.
9. Calabrese C. Protocolo de Orientación para el diagnóstico y manejo del asma en adultos. Ministerio Salud de Nación.2015. Acceso el 1 de Septiembre en www.msal.gob.ar
10. Ministerio de Salud del Gobierno de la Ciudad de Buenos Aires. Comunicación personal. Enero 2018.
11. Frey U, Brodbeck T, Majumdar A, Taylor DR, Town GI, Silverman M, Suki B. Risk of severe asthma episodes predicted from fluctuation analysis of airway function. Nature 2005; 438: 667-700.
12. Stanford RH, Shah MB, D’Souza AO, et al. Short-acting beta-agonist use and its ability to predict future asthma-related outcomes. Ann Allergy Asthma Immunol 2012; 109: 403–07.
13. Gonem S, Cumella A, Richardson M. Asthma admission rates and patterns of salbutamol and inhaled corticosteroid prescribing in England from 2013 to 2017. Thorax 2019; 74: 705-6.
14. Williams SA, Wagner S, Kannan H, Bolge SC. The association between asthma control and health care utilization, work productivity loss and health-related quality of life. J Occup Environ Med 2009; 51: 780-5.
15. Godard P, Chanez P, Siraudin L, Nicoloyannis N, Duru G. Costs of asthma is correlated with severity: a 1-yr prospective study. Eur Respir J 2002; 19: 61-7.
16. Watson L, Turk F, James P, Holgate ST. Factors associated with asthma mortality after an asthma admission: a national United Kingdom database analysis. Respir Med 2007; 101: 1659-64.
17. National Asthma Campaign. Report on the cost of asthma in Australia. 1992.
18. Thompson S. On the social cost of asthma. Eur J Resp Dis 1984; 65: 185–91.
19. Trapero Bertrán M, Oliva Moreno J. y Grupo de Expertos GECA. Costo en asma GEMA. Guía Metodológica para la Estimación de Costos en Asma. LUZAN 5 SA, 2017. Pag 1-72.
20. Nunes C, Pereira AM, Morais Almeida M. Asthma costs and social impact. Asthma Research Pract 2017; 3: 1.
21. Jacob C, Bechtel B, Engel S, et al. Healthcare costs and resource utilization of asthma in Germany: a claims data analysis. Eur J Health Econ 2016; 17: 195-201
22. Lee LK, Obi E, Kavati A, Chipps B. Asthma control and disease burden in patients with asthma and allergic comorbidities. J Asthma 2018; 55: 208-19.
23. Antonicelli L, Bucca C, Neri M, et al. Asthma severity and medical resource utilisation. Eur Respir J 2004; 23: 723-9.
24. Chastek B, Korrer S, Nagar S, et al. Economic burden of illness among patients with severe asthma in a managed care setting. J Manag Care Spec Pharm 2016; 22: 848-61
25. Accordini S, Corsico AG, Braggion M, et al. The cost of persistent asthma in Europe : an international population-based study in adults . Int Arch Allergy Immunol 2013;160: 93-101.
26. Puig Junoy J, Pascual Argenté N. Costes socioeconómicos del asma en la Unión Europea, Estados Unidos y Canadá: revisión sistemática. Rev Esp Salud Pública 2017; 91: 1-15.
27. Pavord I, Mathieson N, Scowcroft A, Pedersina R, Isherwood G, Price N. The impact of poor asthma control among asthma patients treated with inhaled corticostoroids plus long-acting B2 agonists in the United Kingdom: a cross-sectional analysis. NPJ Primary Care Respir Med 2017; 27: 17.
28. Watson L, Turk F, James P, Holgate ST. Factors associated with asthma mortality after an asthma admission: a national United Kingdom database analysis. Respir Med 2007; 101: 1659-64.
29. Borderías Clau L, Zabaleta Murguiondola M, et al. Costo y manejo de una crisis asmática en el ámbito hospitalario de nuestro medio (estudio COAX en servicios hospitalarios). Arch Bronconeumol 2005; 41: 313-21.
30. Nieto A, Alvaréz-Cuesta E, Boquete M, Manzón A, de la Torre F. The cost of asthma treatment in Spain and rationalizing the expense. J Invest Allergol Clin Immunol 2001; 11: 139-48.
31. Martínez Moragón E, Serra Batlles J, De Diego A, et al. Costo económico del paciente asmático en España (Estudio AsmaCost). Arch Bronconeumol 2009; 45: 481-6.
32. Haahtela T, Herse F, Karjalainen J, et al. The Finnish experience to save asthma costs by improving care in 1987 - 2013. J Allergy Clin Immunol 2017; 139: 408-14.
33. Weiss KB, Gergen PJ, Hodgson TA. An economic evaluation of asthma in the United States. N Engl J Med 1992; 326: 862-6.
34. Nurmagambetov T, Kuwahara R, Garbe P. The Economic Burden of Asthma in the United States, 2008 – 2013. Ann Am Thorac Soc 2018; 15: 348-56.
35. Cruz AA, Souza-Machado A, Franco R, et al. The impact of a program for control of asthma in a low-income setting. World Allergy Organ J 2010; 3:1 67–74.
36. Sáenz CB, Sívori M, Blaho E, Sanfeliz NS. Experiencia en el Hospital Dr. J. M. Ramos Mejía y Revisión de la Literatura Rev Arg Med Respir 2001; 1: 45-51.
37. Usmani OS, Lavorini F, Marshal J, et al. Critical inhaler errors in asthma and COPD: a systematic review of impacto on health outcomes. Respir Res 2018; 19: 10.
38. Price D, Bosnic-Anticevich S, Briggs A, et al. The Inhaler Error Steering Committee. Inhaler competence in asthma: common errors, barriers to use and recommended solutions. Respir Med 2013; 107: 37-46.
39. Ferkh KE, Nwaru BI, Griffiths C, et al. Healthcare costs of asthma comorbidities: a systematic review protocol. BMJ Open 2017;7:e015102.
40. Wijnhoven HA, Kriegsman DM, Hesselink AE, et al. The influence of co-morbidity on health-related quality of life in asthma and COPD patients. Respir Med 2003; 97: 468-75.
41. Gershon AS, Wang C, Guan J, et al. Burden of comorbidity in individuals with asthma. Thorax 2010; 65: 612–8.
42. Bender BG. Depression symptoms and substance abuse in adolescents with asthma. Ann Allergy Asthma Immunol 2007; 99: 319-24.