Autor : Sebastián Defranchi, Gustavo Parrilla, Roberto Favaloro, Viviana MartĂnez, Alejandro Bertolotti
DivisiĂłn de CirugĂa General Torácica, Fundacion Favaloro, Ciudad de Buenos Aires, Argentina
Correspondencia : Sebastián Defranchi Domicilio postal: Fundación Favaloro. Av. Belgrano 1946 (C1093AAS), CABA Tel.: 54 11 4378 1214 Fax: 54 11 4378 1213 E-mail: sdefranchi@ffavaloro.org
Resumen
Antecedentes: A pesar de que la mediastinoscopía constituye el método de referencia en
el diagnóstico prequirúrgico de enfermedad mediastinal en el cáncer pulmonar, recientemente su utilidad ha sido cuestionada debido a la aparición de métodos menos invasivos
de los que se reporta serían al menos tan efectivos como la mediastinoscopía. Nuestro
objetivo es revisar el índice de falsos negativos, valor predictivo negativo y sensibilidad
de la mediastinoscopía cuando es realizada por cirujanos torácicos certificados.
Métodos: Se seleccionaron del registro prospectivo de cirugía torácica del Hospital
Universitario Fundación Favaloro todas las mediastinoscopías realizadas entre los años
2009 y 2015. De estos casos se revisaron las historias clínicas, reportes quirúrgicos y
de anatomía patológica.
Resultados: Se realizaron 82 mediastinoscopías en el período de estudio; 50 pacientes
fueron hombres; la mediana de edad fue de 61 años. En el 100% de los casos se obtuvieron
ganglios linfáticos. El porcentaje de falsos negativos de la mediastinoscopía fue de 7/82
pacientes. Tanto la sensibilidad como el valor predictivo negativo de la mediastinoscopía
fueron del 84%. Hubo una complicación intraoperatoria. La mortalidad relacionada con
el procedimiento fue del 0%.
Conclusiones: La mediastinoscopía es un método seguro y de alto valor predictivo
negativo cuando es realizada por cirujanos torácicos certificados. En todos los casos se
obtienen ganglios linfáticos para su análisis. Estos valores son los que deberían tenerse
en cuenta al momento de comparar este método con los nuevos métodos de muestra
ganglionar mediastinal menos invasivos.
Palabras clave: Mediastinoscopía; Cáncer de pulmón; Disección ganglionar
Negative Predictive Value of Mediastinoscopy Carried Out by Chest Surgeons
Abstract
Background: Although mediastinoscopy is the gold standard in the preoperative diagnosis of lung cancer mediastinal disease, recent publications have addressed the role of
newer less invasive methods, suggesting that they are at least, as valid as mediastinoscopy.
Our objective was to report the false negative rate, negative predictive value and sensitivity
of mediastinoscopy when performed by certified chest surgeons.
Methods: The study included all patients who underwent mediastinoscopy at the General
Thoracic Surgery Unit of the Hospital Universitario Fundación Favaloro from 2009 up to
2015. Medical, pathology and surgical reports were reviewed.
Results: 82 patients underwent mediastinoscopy during the study period; 50 patients
were men. Median age was 61 years. In all patients samples of lymph node tissue were
obtained. The false negative rate of mediastinoscopy was 7/82 patients. The negative
predictive value and the sensitivity of the procedure were 84%. There was one intraoperative complication. The mediastinoscopy related mortality rate was 0%.
Conclusions: Mediastinoscopy is safe and has a high negative predictive value when it
is performed by certifed chest surgeons. Samples of lymphatic tissue for biopsy can be
obtained in 100% of the cases. These values should be used for comparisons with any
newer minimally invasive methods designed to replace mediastinoscopy.
Key words: Mediastinoscopy; Lung cancer; Lymph node dissection
Introducción
La mediastinoscopía fue descripta inicialmente
por Eric Carlens en el año 1959 para descartar la
afectación mediastinal en el cáncer pulmonar y
evitar la realización de una toracotomía innecesaria1. Con el paso de los años y la mejora de las
imágenes, dejó de ser necesario realizar una mediastinoscopía para descartar la afectación tumoral
bulky del mediastino y la mediastinoscopía pasó a
ser una cirugía realizada para descartar o confirmar histológicamente la presencia de enfermedad
N2 en el cáncer pulmonar. A pesar de los varios
reportes que documentan la seguridad y eficacia de
este método2, 3, son solo algunas las publicaciones
que muestran la experiencia que existe en nuestro
medio con esta cirugía4.
Además, hace unos años que se viene mencionando al ultrasonido endobronquial con punción
con aguja fina (USEB-PAF) como un reemplazo
para la mediastinoscopía, argumentando su al
menos equivalencia en términos de valor predictivo
negativo y sensibilidad con la mediastinoscopía5.
Incluso, hay trabajos que reportan mayor sensibilidad y valor predictivo negativo de la ultrasonografía transesofágica con punción con aguja fina
(USE-PAF) en comparación a la mediastinoscopía6.
Sin embargo, las publicaciones que muestran estos
resultados incluyen mediastinoscopías con rentabilidades llamativamente bajas.
Por esto, el objetivo primario de este trabajo es
mostrar el porcentaje de falsos negativos y el valor
predictivo negativo que tiene la mediastinoscopía
cuando es realizada por cirujanos torácicos certificados.
Materiales y métodos
Se incluyeron en este estudio todos los pacientes
a los que se les realizó una mediastinoscopía en
nuestra institución entre los años 2009 y 2015. Los
pacientes fueron seleccionados del registro prospectivo mantenido por nuestro servicio de cirugía
torácica. Se revisaron los reportes quirúrgicos,
las historias clínicas y los resultados de anatomía
patológica de cada uno de los pacientes incluidos.
Todas las mediastinoscopías fueron realizadas por
cirujanos torácicos certificados. Las indicaciones
de mediastinoscopía incluyeron: 1) pacientes con
adenopatías mediastinales aisladas por tomografía
computada (TC) y/o tomografía por emisión de positrones fusionada con TC (PET-TC); o 2) estadificación mediastinal en pacientes con sospecha
o confirmación histológica de cáncer de pulmón y
alta sospecha de enfermedad mediastinal en la estadificación no invasiva: lesiones de más de 3 cm de
diámetro, tumores centrales, adenopatías hiliares o
valor de captación de FGD-Glucosa estandarizado
(SUV) de más de 6 en la lesión primaria.
Se definió como adenopatías mediastinales por
TC a todo aquel ganglio linfático mediastinal que
midiese más de 1 cm en su diámetro menor. Se
consideró ganglio mediastinal o hiliar hipemetabólico en el PET-TC a todo aquel ganglio que
tuviese un SUV de más de 2.5. El mapa ganglionar
de la IASLC del año 2009 fue considerado para
la descripción de la ubicación de los ganglios mediastinales7.
Los resultados negativos para neoplasia fueron validados con la disección ganglionar o con
seguimiento clínico de al menos 6 meses. Si luego
de 6 a 12 meses el paciente no presentó aumento
en la medida de los ganglios linfáticos biopsiados
ni agregó sintomatología clínica atribuible a las
adenomegalias, se consideró al paciente como un
resultado negativo.
Las siguientes fórmulas fueron utilizadas para
calcular el valor predictivo negativo, valor predictivo positivo, sensibilidad y especificidad de la
mediastinoscopía:
Valor predictivo negativo = verdaderos negativos / (verdaderos negativos + falsos negativos)
Valor predictivo positivo = verdaderos positivos/(verdaderos positivos + falsos positivos)
Sensibilidad = verdaderos positivos/(verdaderos
positivos + falsos negativos)
Especificidad = verdaderos negativos/(verdaderos negativos + falsos positivos)
Técnica de la mediastinoscopía
Todas las mediastinoscopías se realizaron en quirófano y con anestesia general. Se realizó mediante
una incisión cervical transversa por encima de la
horquilla esternal de aproximadamente 3 cm. Una
vez realizada la apertura de la línea media de los
músculos del cuello, se visualizó la traquea y se
abrió la fascia pretraqueal. Por este plano avascular se introdujo el mediastinoscopio de Carlens y se
inspeccionó el mediastino medio. Con el uso de un
aspirador, se disecaron, expusieron y biopsiaron los
ganglios del grupo 4R. A continuación se exploró la región de los ganglios 4L. Debido a la proximidad
del nervio recurrente con esta estación ganglionar,
sólo se tomaron biopsias de esta estación cuando se
hallaron ganglios linfáticos con facilidad o cuando
por TC o PET-TC esta fue la estación ganglionar
afectada. Luego se expuso la arteria pulmonar y
por debajo de ella se accedió al grupo ganglionar
7 que también se biopsió.
Finalizada la cirugía, los pacientes fueron
transferidos a un área de cirugía ambulatoria y
se realizó una radiografía de tórax para descartar
neumotórax. Dos horas luego de terminada la cirugía, se inició la tolerancia a la dieta y seguidamente
se hizo deambular a los pacientes. El objetivo fue
otorgarles el egreso hospitalario dentro de las 6
horas de finalizada la cirugía.
Resultados
Entre los años 2009 y 2015 se realizaron 82 mediastinoscopías en nuestra institución (50 pacientes [60%] fueron hombres); la mediana de edad fue de 61 años. Todos los pacientes tenían realizada al menos una TC y 24 (29%) tenían además un PET-TC. En 47 pacientes (57%) el motivo de la mediastinoscopía fue la estadificación de un cáncer de pulmón confirmado o sospechado. Tres pacientes presentaron síntomas de síndrome de vena cava superior. En todos los pacientes se biopsiaron ganglios linfáticos y esto fue confirmado por patología. La mediana del número de estaciones ganglionares biopsiadas fue de 2 por paciente (rango 1 a 4 estaciones ganglionares). La estación ganglionar más biopsiada fue la 4R que fue muestreada en 81 ocasiones, seguida por la 2R y la 7 que fueron biopsiadas en 47 y 39 ocasiones, respectivamente. La mediana de tiempo operatorio fue de 60 minutos (rango 20-140 minutos); si se tienen en cuenta las últimas 40 mediastinoscopías, la mediana de tiempo operatorio fue de 37 minutos (rango 20-60 minutos). La mediana de estadía hospitalaria fue de 1 día (0-1). Hubo una complicación intraoperatoria (1.2%): se trató de una paciente que tuvo una bradicardia extrema luego de biopsiarse la estación 4L y requirió compresiones cardíacas; fue dada de alta sin secuelas al segundo día postoperatorio. No hubo complicaciones post quirúrgicas inmediatas. La mortalidad hospitalaria, no relacionada con el procedimiento quirúrgico, fue de un caso (1.2%); se trató de una paciente que padecía hipertensión pulmonar severa, que presentó insuficiencia respiratoria post operatoria y falleció como consecuencia de la progresión de su enfermedad. Los resultados anatomopatológicos de las biopsias se muestran en la Tabla 1.
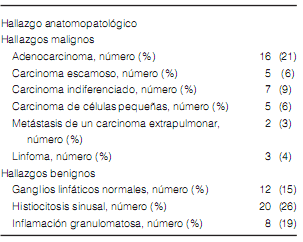

De los siete pacientes con resultados falsos negativos, cuatro fueron en la estación 7, dos en la estación 4R y uno en la estación 4L.
Discusión
A pesar de que la mediastinoscopía sigue siendo
el gold estandar de la estadificación prequirúrgica
mediastinal8, 9, en los últimos años han aparecido
diferentes publicaciones que han referido una
pobre performance de este método cuando es
comparado con otros métodos de estadificación
mediastinal menos invasivos como el USEB-PAF
o incluso el USE-PAF, y por lo tanto se ha cuestionado su valor.
Cabe destacar que estos reportes muestran
una sensibilidad llamativamente baja para la
mediastinoscopía y particularmente alta para el
USEB-PAF5. Esta alta rentabilidad diagnóstica del
USEB-PAF no es la que tiene un broncoscopista
que recién se inicia con este método. Es un procedimiento que lleva un período de aprendizaje, muy
dependiente del operador y aún así estos valores
de sensibilidad y valor predictivo negativo mayor
al 85% siguen siendo difíciles de obtener.
Uno de nosotros ha publicado sobre la experiencia inicial del USEB-PAF comparándola con la
mediastinoscopía10, y ha encontrado un valor predictivo negativo del USEB-PAF del 72%. En otro
reporte de Cerfolio y colegas, el valor predictivo
negativo del USEB-PAF fue del 76%, comparado
al 93% de la mediastinoscopía11.
Son muy pocos los estudios randomizados y
prospectivos que comparan a la mediastinoscopía con el USEB-PAF. En un reciente estudio
prospectivo comparando al USEB-PAF con la
mediastinoscopía se obtuvo una sensibilidad y
valor predictivo negativo de 88 y 85% vs. 81 y
78%, para el USEB-PAF y la mediastinoscopía,
respectivamente12, 13. En otro estudio prospectivo
del año 2008 de Ernst y cols. encontraron que la
sensibilidad y valor predictivo negativo del USEB-PAF eran de 87 y 78%, comparativamente con la
mediastinoscopía en la que hallaron 68 y 59%2.
En este estudio se menciona particularmente las
diferencias de rédito en la estación ganglionar 7.
Es cierto que con la mediastinoscopía puede ser
más difícil biopsiar la parte posterior del grupo
ganglionar 7 y esta localización podría abordarse
mejor desde el interior de la vía aérea con USEB-PAF. Sin embargo, parece muy baja la sensibilidad
y valor predictivo negativo de la mediastinoscopía
de 68 y 59%, respectivamente, reportado en esta
publicación. En nuestro reporte estos valores fueron significativamente más altos.
Es difícil aceptar que un método que utiliza
una aguja fina tiene mayor sensibilidad y valor
predictivo negativo que un método que provee
fragmentos o incluso ganglios linfáticos enteros. Es
muy probable que las diferencias que se reportan
tengan que ver con el tamaño de los ganglios linfáticos biopsiados. Los ganglios de mayor tamaño
y/o hipermetabólicos en el PET podrían ser más
fáciles de punzar por USEB-PAF y por lo tanto el
rédito diagnóstico sea alto en estas circunstancias.
Por el contrario, es poco probable que la sensibilidad y el valor predictivo negativo del USEB-PAF
sean mayores que la mediastinoscopía con ganglios
linfáticos que no están aumentados de tamaño.
Tanto la mediastinoscopía como el USEB-PAF
requieren una curva de aprendizaje. En un estudio
de la Universidad de Minnesota, Groth y colegas
reportaron que la sensibilidad del USEB-PAF es
del 95% luego de haber hecho 10 procedimientos14.
Si bien no tenemos conocimiento de estudios similares acerca de la mediastinoscopía, creemos que
la curva de aprendizaje de la mediastinoscopía
puede llevar a hacer un mayor número de casos
que para el USEB-PAF. Es probable que el uso
del videomediastinoscopio facilite el aprendizaje,
pero es claro que la mediastinoscopía resulta uno
de los procedimientos quirúrgicos más difíciles de
enseñar.
Otra controversia surge del estudio de Little del
año 2005 en el que se describió cómo se trataba
al cáncer de pulmón en Estados Unidos revisando
una gran cantidad de procedimientos realizados
en este país, muchos de ellos en prestigiosos hospitales15. Aquí encontraron que hasta el 50% de las
muestras de tejido tomadas durante las mediastinoscopías realizadas no obtenían ganglios linfáticos. Si bien puede parecer un hecho pasado por
alto, es inaceptable que en una mediastinoscopía
no se tomen muestras de ganglios. De hecho, en
nuestra serie hemos obtenido material ganglionar
en el 100% de los pacientes. Estos hallazgos ponen
de manifiesto la importancia de que la mediastinoscopía sea realizada por cirujanos entrenados
en esta técnica y no por cirujanos que hacen este
procedimiento de manera esporádica; no sólo por
los riesgos que esto conlleva, sino por el hecho de
realizarle a un paciente un procedimiento que no
le otorgará beneficio alguno.
En nuestro trabajo encontramos que la mediana
de estaciones ganglionares biopsiadas fue de 2, con
un rango de 1 a 4 estaciones ganglionares. Esto se explica por dos razones: una de ellas tiene que
ver con que en el 43% de nuestros pacientes la
mediastinoscopía fue realizada para obtener una
biopsia de una estación mediastinal aumentada de
tamaño de manera aislada en una TC y no para
estadificar un carcinoma pulmonar. En estos casos,
es nuestra práctica obtener material ganglionarúnicamente de la estación ganglionar de interés
y, una vez conseguida la muestra, no tomar muestras de otras localizaciones. La otra razón es que
en nuestro grupo realizamos la mediastinoscopía
de manera selectiva cuando estadificamos un
carcinoma pulmonar. Sólo la hacemos en aquellos
pacientes que tienen lesiones de más de 3 cm de
diámetro, son centrales, tienen adenopatías hiliares por TC o PET-TC o un SUV de más de 6 en el
PET. Las estaciones 4R y 7 se biopsian con mayor
facilidad; los ganglios en el grupo 4L requieren de
mayor disección en el surco lateral izquierdo de la
traquea, por donde transcurre el nervio recurrente
izquierdo. Por esta razón no realizamos biopsias
agresivas del lado izquierdo, especialmente cuando se trata de un tumor de lado derecho, y sólo lo
hacemos cuando tenemos evidencias imagenológicas de que esta estación podría estar afectada y
nos interesa descartar enfermedad N2/3 en esta
localización.
Actualmente, los pacientes a los que les realizamos mediastinoscopías son dados de alta el
día de la cirugía, como puede evidenciarse con
la mediana de estadía hospitalaria de 1 día. La
mediana de tiempo quirúrgico fue de 60 minutos,
pero claramente se ve que en las últimas 40 mediastinoscopías la mediana de tiempo operatoria
se redujo en más de 20 minutos. Estos resultados
son similares a los descriptos por otros grupos de
cirujanos torácicos11, 12.
Hemos tenido una única complicación intraoperatoria y se trató de una paciente que desarrolló una bradicardia extrema luego de haber biopsiado
los ganglios del 4L. Tenía una masa en esta localización que resultó ser un linfoma y creemos que
la bradicardia se debió a un reflejo vagal. Requirió compresiones cardíacas, administración atropina
y el cuadro revirtió. Fue dada de alta dos días después sin secuelas. El único caso de mortalidad se
debió a una causa médica que no tuvo que ver con
la mediastinoscopía. Se trató de un paciente con
diagnóstico de hipertensión pulmonar primaria
severa que tenía adenopatías mediastinales y se
solicitó biopsiar una de estas estaciones. En el post operatorio presentó insuficiencia respiratoria que
requirió intubación y ventilación mecánica. Días
después falleció.
La complicación más temida de la mediastinoscopía es el sangrado intraoperatorio. Si bien no
tuvimos ningún paciente con esta complicación, somos conscientes de la gravedad que tiene esta complicación intraoperatoria que tiene una incidencia
reportada de 0.25%2,3. Por este motivo, esta cirugía
debe realizarse con gran minuciosidad, accediendo
al mediastino por el plano de la fascia pretraqueal
y sólo biopsiando aquellos ganglios que son claramente visualizados y disecados libremente de la
grasa mediastinal. Puede utilizarse una aguja para
primero punzar la estructura ganglionar antes de
tomar la muestra de tejido en caso de que se trate
de un vaso sanguíneo o de una estructura muy
vascularizada. Nunca deben realizarse maniobras
que requieran una fuerte tracción para tomar los
ganglios; estos deben poder liberarse con facilidad
de los tejidos circundantes.
Tres de nuestros pacientes se presentaron con
síndrome de vena cava superior. Tenemos conocimiento de que para algunos grupos quirúrgicos
esta presentación constituye una contraindicación
para la realización de una mediastinoscopía. Si
bien no tuvimos complicaciones en ninguno de
los tres pacientes que realizamos, creemos que se
debe ser extremadamente cauto en estas circunstancias, incluso puede ser necesario sólo realizar
una biopsia con aguja fina una vez visualizado el
ganglio que se quiere biopsiar y así evitar la biopsia. Todos los pacientes e idealmente los pacientes
con síndrome de vena cava deben tener disponible una TC con contraste endovenoso. Así como
realizamos tres mediastinoscopías a este tipo de
pacientes, hay al menos dos pacientes que desestimamos realizar esta cirugía debido a la extensa
circulación colateral que tenían en el cuello y en
el mediastino superior.
Uno de los resultados falsos negativos que tuvimos fue en uno de los pacientes con síndrome
de vena cava: las muestras que tomamos fueron
muy superficiales y no nos permitieron llegar al
diagnóstico de adenocarcinoma que luego se obtuvo
por la punción de una masa pulmonar.
La sensibilidad y valor predictivo negativo de la
mediastinoscopía en nuestra serie fue de 84% en
ambos casos, con un porcentaje de falsos negativos
de 8.5%. Estos resultados son similares a los encontrados en otras publicaciones antes mencionadas11.
Nos parece particularmente importante reportar
el valor predictivo negativo. Es el valor que más
información nos otorga dado que responde a la
pregunta: ¿cuál es la probabilidad de que, habiendo
sido negativa la mediastinoscopía, el mediastino
esté afectado?
Las limitaciones de nuestro estudio son varias
e incluyen que no se trata de una muestra muy
grande y por lo tanto los resultados podrían no
ser replicables por otros grupos; si bien el registro
de los pacientes fue prospectivo, el análisis fue retrospectivo, con todas las limitaciones y sesgos que
esto pueda tener; no todos los pacientes tuvieron
disección ganglionar para certificar la negatividad
de los verdaderos negativos y varios pacientes se
consideraron negativos en base a la progresión de
las imágenes y la clínica.
En resumen, la mediastinoscopía constituye
un método seguro, eficiente y de alto rédito para
el diagnóstico de afectación ganglionar maligna
en los ganglios mediastinales. Consideramos que
estos resultados deberían ser tenidos en cuenta al
momento de comparar cualquier otra modalidad
de estadificación invasiva del mediastino.
Conflictos de interés: los autores declaran que no tienen conflictos de intereses relacionados con el tema de esta publicación.
1. Carlens E. Mediastinoscopy: A method for inspection and tissue biopsy in the superior mediastinum. Dis Chest 1959; 36: 343-52.
2. Wei B, Bryant A, Minnich D, Cerfolio R. The safety and efficacy of mediastinoscopy when performed by general thoracic surgeons. Ann Thorac Surg 2014; 97: 1878-84.
3. Hammoud Z, Anderson R, Meyers B et al. The current role of mediastinoscopy in the evaluation of thoracic disease. J Thorac Cardiovasc Surg 1999; 118: 894-9.
4. Abdala F, Abdala O, Poleri C et al. Utilidad de la mediastinoscopia sistemática en el diagnóstico y la estatificación del cáncer de pulmón. Rev Arg Med Resp 2006; 1: 51-53.
5. Ernst A, Anantham D, Eberhardt Ralf, Krasnik M, Herth F. Diagnosis of Mediastinal Adenopathy-Real-Time Endobronchial Ultrasound Guided Needle Aspiration versus Mediastinoscopy. J Thorac Oncol 2008; 3: 577-582.
6. Tournoy K, De Ryck F, Vanwallenghem L et al. Endoscopic Ultrasound Reduces Surgical Mediastinal Staging in Lung Cancer. Am J Respir Crit Care Med 2008; 177: 531-535.
7. Rusch V, Asamura H, Watanabe H, Giroux DJ, Rami-Porta R, Goldstraw P; Members of IASLC Staging Committee. The IASLC Lung Cancer Staging Project: a proposal for a new international lymph node map in the forthcoming 7th edition of the TNM classification for lung cancer. J Thorac Oncol 2009; 4: 568-577.
8. Shrager J. Mediastinoscopy: Still the Gold Standard. Ann Thorac Surg 2010; 89: S2084-9.
9. Silvestri GA, González AV, Jantz MA et al. Methods for staging non small cell lung cancer: diagnosis and management of lung cancer. 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest 2013; 143(5): 211-50.
10. Defranchi S, Edell E, Daniels C et al. Mediastinoscopy in Patients with Lung Cancer and Negative Endobronchial Ultrasound Guided Needle Aspiration. Ann Thorac Surg 2010; 90: 1753-1757.
11. Cerfolio R, Bryant A, Eloubeidi M et al. The True False Negative Rates of Esophageal and Endobronchial Ultrasound in the Staging of Mediastinal Lymph Nodes in Patients with Non-Small Cell Lung Cancer. Ann Thorac Surg 2010; 90: 427-434.
12. Um SW, Kim HK, Jung SH et al. Endobronchial Ultrasound versus Mediastinoscopy for Mediastinal Nodal Staging of Non-Small-Cell Lung Cancer. J Thorac Oncol 2015; 10: 331-337.
13. Yasufuku k, Pierre A, Darling G et al. A prospective controlled trial of endobronchial ultrasound-guided transbronchial needle aspiration compared with mediastinoscopy for mediastinal lymph node staging of lung cáncer. J Thorac Cardiovasc Surg 2011; 142: 1393-400.
14. Groth S, Whitson B, D’Cunha J, Maddaus M, Alsharif M, Andrade R. Endobronchial Ultrasound-Guided Fine-Needle Aspiration of Mediastinal Lymph Nodes: A Single Institution’s Early Learning Curve. Ann Thorac Surg 2008; 86: 1104-1110.
15. Little A, Rusch V, Bonner J et al. Patterns of surgical care of lung cancer patients. Ann Thorac Surg 2005; 80: 2051-2056.