Autor : DarĂo RaĂşl Rey, Pablo Szwarstein
Hospital Gral. de Agudos Dr. E. TornĂş Carrera de Especialista en NeumonologĂa (UNBA). Unidad AcadĂ©mica Pirovano
Correspondencia : DarĂo RaĂşl Rey Domicilio postal: SarandĂ 310, 5° B - CABA Tel.: 1149511798 E-mail: darioraul.rey@gmail.com
Paciente que consultó por presentar tos productiva
con expectoración mucopurulenta de aproximadamente dos semanas de evolución. No refirió equivalentes febriles, ni antecedentes patológicos
de importancia.
A la auscultación, hipoventilación generalizada
en ambos hemitórax con roncus en ambas bases.
Se medicó con antibióticos de amplio espectro y bebida expectorante, y se le solicitó una rx. de tórax.
Al volver a la consulta, manifestó mejoría
clínica con el tratamiento instituido. La rx de tórax
mostró playas pulmonares libres excepto nódulo
pulmonar calcificado en campo medio derecho, con
cierto grado de calcificación de las paredes bronquiales, así como gran número de ganglios hiliares
calcificados a predominio izquierdo (Figura 1).
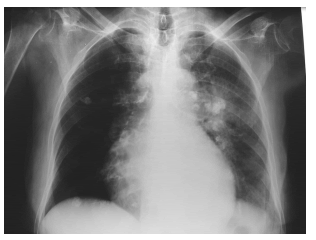
Las calcificaciones de adenopatías en el
hilio pulmonar pueden ser consecuencia
de una tuberculosis, sarcoidosis, silicosis,
neumonía por varicela-zóster y, en menor
medida, de una neumonía por pneumocistis jirovecii. La anamnesis es un elemento
crucial para orientar el diagnóstico diferencial, en razón de la existencia de padecimientos previos, tratamientos efectuados o
exposición a un riesgo laboral.
Reorientando el interrogatorio, manifestó residir toda su vida en la provincia de Entre Ríos,
en zona rural, efectuando quehaceres domésticos
y colaborando en tareas rurales de sembrado y
cosecha. Claramente surge la relación entre las
labores efectuadas a lo largo de su vida con la
residencia en zona endémica de histoplasmosis
en la Argentina. Alta médica.
Histoplasmosis pulmonar calcificada
La histoplasmosis es una micosis sistémica causada en nuestro medio por un pequeño hongo dimorfo, el histoplasma capsulatum var . Capsulatum,
cuyo hábitat natural es el suelo contaminado por
excrementos de aves o murciélagos. La incidencia
y prevalencia de histoplasmosis se halla presente
en todo el mundo, especialmente en la cuenca del
Misissipi-Missouri en EEUU. En nuestro país, la
enfermedad se encuentra en lo que denominamos la
pampa húmeda, es decir, las provincias de Buenos
Aires, Santa Fé, SE de Córdoba y Entre Ríos.
El hongo contamina el suelo a través de las
deyecciones de pájaros y murciélagos. En el ser
humano, la infección se produce cuando se inhalan las esporas al trabajarse la tierra (sembrados,
cosecha y/o almacenamiento de cereales). También
constituyen reservorios de las esporas, cuevas,
construcciones abandonadas, altillos, gallineros y
hasta huecos de árboles1.
La eclosión o no de la enfermedad depende de la
intensidad de la exposición al inóculo, el número
de esporas inhaladas y el estado inmunológico del
individuo expuesto. Goodwin y Des Prez clasificaron esta micosis de la siguiente manera2:
A) HUÉSPED NORMAL: 1. Escaso inóculo VIRAJE HISTOPLASMÍNICO 2. Alto inóculo HISTOPLASMOSIS PULMONAR AGUDA
B) HUÉSPED ANORMAL: 1. Inóculos
reiterados HISTOPLASMOSIS PULMONAR
CRÓNICA 2. Infección oportunista por inmunodeficiencia HISTOPASMOSIS DISEMINADA
3. Respuesta fibrótica FIBROSIS MEDIASTINAL. HISTOPLASMOMA
Actualmente, la clasificación de la enfermedad por histoplasmosis puede ser3:
1. AGUDA, caracterizada por un síndrome
pseudogripal y que, como secuela alejada,
puede dejar calcificaciones hiliares, parenquimatosas y/o hepatoesplenicas.
2. AGUDA COMPLICADA, relacionada al
inoculo dando lugar a histoplasmoma o bien
al fibrosis mediastinal (muy rara en nuestro
medio).
3. CRÓNICA, símil tuberculosis pulmonar.
4. DISEMINADA, poco frecuente: 1/2000
casos en huésped no HIV.
5. DISEMINADA PROGRESIVA AGUDA,
en especial en huésped HIV con CD4 menores a 200/mm3.
La presentación clínica más frecuente es asintomática y por hallazgo incidental, como el presente caso. Los síntomas de la histoplasmosis
aguda o epidémica son hipertermia, tos, astenia y
dolor retrosternal, así como la extensión a ganglios
linfáticos hiliopulmonares, cervicales, hígado y
bazo. Los hallazgos radiológicos más comunes son
infiltrados reticulonodulares difusos en ambos
pulmones, así como compromiso hiliar y agrandamiento de los linfáticos mediastinales. En la
histoplasmosis pulmonar crónica, las manifestaciones clínicas y radiológicas son parecidas a los de la
reinfección por tuberculosis pulmonar. La fibrosis
mediastinal es un trastorno severo caracterizado
por proliferación de tejido fibroso en el mediastino,
con compromiso de órganos vitales y que requiere
debridación quirúrgica. Si bien puede obedecer a
otras causas, en EEUU la mayoría de los casos, se
relaciona con la histoplasmosis4.
La histoplasmosis se diagnostica por medio del
examen micológico de esputos o del lavado bronquial y el cultivo del hongo en medios especiales.
El examen histopatológico revela el hongo dentro
de los macrófagos o en el tejido circundante, así como lesiones granulomatosas con o sin necrosis caseosa. Las investigaciones serológicas más
utilizadas son la inmunodifusión en gel de
agar (ID) y la fijación de complemento (FC),
que revelan IgM e IgG, respectivamente. La
seroconversión aparece entre 2 a 4 semanas
después de la exteriorización de la enfermedad. La sensibilidad de la serología es
superior al 90%. La ID es positiva en el 75%
de las formas agudas y en casi el 100% de las
formas crónicas. La positividad del FC en
ambas formas es superior al 95%1.
La detección de antígeno histoplasmósico en
orina mediante radioinmunoensayo es posible en
24-48 horas y altamente específica, sobre todo en
las formas agudas o diseminadas5.
La histoplasmosis aguda con síntomas prolongados requiere tratamiento, al igual que las formas pulmonares diseminadas o crónicas de la enfermedad.
El fármaco de elección es el itraconazol, pero en los
pacientes HIV +, también puede emplearse con éxito la anfotericina B en sus distintas fórmulas6.
En resumen: es probable que esta paciente
haya recibido un inoculo elevado, el cual debe
haber cursado como un “síndrome gripal” o bien
exposiciones repetidas al mismo y que debió poseer
un sistema inmunológico muy competente para
presentar esta expresión clínica.
Conflictos de interés: Los autores declaran no tener conflictos de intereses relacionados con el tema de esta publicación.
1. Aidé M. Histoplasmose. J Bras Pneumol 2009; 35: 1145-51.
2. Goodwin R, Des Prez R.Histoplasmosis. Amer Rev Resp Dis 1978; 117: 929-56.
3. Deepe Jr G .Mandell, Douglas & Bennett. Principles and Practices of Infectious Diseases. 7Th Edition. Philadelphia: Churchil-Livinsgtones, 2010.
4. Loyd I, Tilman B, Atkinson J et al. Mediastinal fibrosis complicating Histoplasmosis. Medicine (Baltimore) 1988; 67: 295-310.
5. Durkin M, Connolly P, Wheat L. Comparison of radioimmunoassay and enzyme-linked immunoassay methods for detection of Histoplasma capsulatum var. capsulatum antigen. J Clin Microbiol 1997; 35: 2252-56.
6. Wheat L, Freifeld A, Kleiman M et al. Clinical practice guidelines for the management of patients with Histoplasmosis: 2007 Update by the Infectious Diseases Society of America. Clin Infect Dis 2007; 45: 807-25.