Autor : Gabriela Tabaj1, Mariana SalomĂłn1, Cecilia González Ginestet1, Georgina Gramblicka1, MarĂa Victoria Gallardo1, Paola Orausclio2, Santiago Rossi2, Karen SimĂłn1, InĂ©s Cantarelli3, Glenda Ernst4, Patricia Malamud1
1 Servicio de NeumonologĂa ClĂnica. Hospital del TĂłrax Dr. Antonio A. Cetrángolo 2 DiagnĂłstico por Imágenes. Hospital del TĂłrax Dr. Antonio A. Cetrángolo 3 OtorrinolaringologĂa. Hospital del TĂłrax Dr. Antonio A. Cetrángolo 4 Servicio de NeumonologĂa ClĂnica. Hospital Británico de Buenos Aires
Correspondencia : Gabriela Tabaj E-mail: gabrielatabaj@gmail.com
Dra. Salomón: Se presenta el caso de una mujer
de 71 años de edad, tabaquista pasiva, con historia de internaciones múltiples debido a episodios
agudos de asma bronquial. Como antecedentes de
relevancia, ella presentaba hipertensión arterial,
hipotiroidismo y diagnóstico de asma con atopía
y rinitis alérgica desde la adolescencia. Refería un
franco empeoramiento de los síntomas desde hacía
aproximadamente 24 meses. Para su asma estaba
en tratamiento con budesonide 640 mcg diarios,
formoterol 18 mcg diarios, montelukast 10 mg
diarios, tiotropio 18 mcg diarios. Además recibía
fluticasona nasal, omeprazol 40 mg, cinitaprida,
levotiroxina y losartán. Pese a estar tratada con
la medicación antes mencionada, persistía sintomática desde el punto de vista respiratorio con
sibilancias audibles, disnea y tos requiriendo en
varias oportunidades internación en sala general.
Ella negaba exposición a hongos domésticos, ácaros, no tenía animales ni hobbies. Realizaba los
quehaceres de su hogar, pero no mezclaba lavandina con detergentes ni otros productos irritantes.
Dra. Malamud: ¿Cómo se interpretó el cuadro?
Dra. Salomón: El cuadro se interpretó como un
asma grave no controlada.
Dra. Tabaj: ¿Podemos revisar los estudios complementarios?
Dra. Salomón: La espirometría era normal con
un volumen espiratorio en el primer segundo de
(VEF1) de 1,69 litros lo que correspondía a 89%
del valor predictivo. La prueba broncodilatadora
era positiva. Los volúmenes pulmonares revelaron
hiperinsuflación y atrapamiento aéreo con una
capacidad pulmonar total (CPT) de 6,79 litros
(143%), volumen residual (VR) de 4,19 litros
(196%) y relación VR/CPT de 61. La capacidad de
difusión de monóxido de carbono (DLCO) estaba
aumentada (122%). Se realizó además “prick test” o prueba de testificación cutánea para antígenos
que fue positivo para ácaros domésticos, de depósito, pelo de perro y aspergillus.
Dra. Gramblicka: ¿en el laboratorio presentaba
alguna alteración?
Dra. Salomón: Sí, se constató eosinofilia periférica de 48% (6 10e9/l) con inmunoglobulina E
(IgE) de 1450 UI/l.
Dra. Tabaj: Es muy importante ante una paciente con asma no controlada, pese a un tratamiento
optimizado, con eosinofilia en sangre periférica y
valores tan elevados de IgE, descartar la presencia
de otras entidades nosológicas que puedan empeorar el asma o bien descartar diagnósticos alternativos de eosinofilias pulmonares como las micosis
broncopulmonares alérgicas y las vasculitis. ¿Se
solicitaron más estudios de laboratorio?
Dra. González Ginestet: Sí, ante esa posibilidad
se solicitaron las siguientes determinaciones: inmunodifusión para Aspergillus negativa, anticuerpos
totales contra Aspergillus negativo, alérgenos del
RAST 1 y 2 negativos, ANCA por inmunofluorescencia indirecta negativo.
Dra. Cantarelli: Además se realizó rinofibrolaringoscopia que informó epiglotis y cartílagos aritenoides congestivos y edematizados, corona laríngea
congestiva y cuerdas vocales libres y móviles, compatible con laringitis por reflujo gastroesofágico.
Dra. Salomón: Ante la persistencia de los síntomas bronquiales y siguiendo con el tratamiento
escalonado para asma, se decidió iniciar terapia con
omalizumab (anticuerpo monoclonal anti IgE) a dosis de 600 mg cada 15 días durante 16 semanas. En
el transcurso de dicho periodo, la paciente continuó sintomática, requirió dos internaciones en sala por
asma aguda y persistió con síntomas diurnos diarios
a pesar de estar con tratamiento óptimo. Más aún,
se evidenció descenso paulatino del VEF1 y se documentó un valor, luego de la última externación,
de 0,96 litros (52%). Se indicó además macrólidos
(azitromicina) trisemanal sin mejoría.
Dra. Malamud: Ante un cuadro de estas características, es fundamental descartar patologías
asociadas. ¿Cómo continuaron el estudio de la
paciente?
Dra. González Ginestet: Solicitamos tomografía
computada de tórax de alta resolución (TCAR).
Dra. Orausclio, ¿podemos revisar las imágenes?
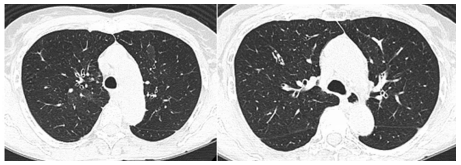
Dra. Orausclio: La TCAR (Figuras 1 y 2) puso de
manifiesto la presencia de áreas de mayor atenuación que alternaban con otras de menor atenuación
conformando el patrón característico de “perfusión
en mosaico”. En los cortes en espiración estas áreas
se acentúan con lo cual inferimos que se trataba
de atrapamiento aéreo. Además, se evidenciaron
sutiles dilataciones bronquiales con engrosamiento
de sus paredes, de aspecto inflamatorio crónico.
Llamaba la atención la presencia de una reducción
espiratoria de la luz de la vía aérea central. La TC
de macizo cráneo facial no mostró particularidades.
Dra. Gramblicka: Ante la posibilidad de traqueomalacia se solicitó videobroncoscopía que fue
realizada en el Hospital Cetrángolo en donde no
se evidenció ninguna alteración, a excepción de
abundantes secreciones filamentosas. El recuento
celular del lavado broncoalveolar (LBA) fue normal
y los cultivos para gérmenes comunes, BAAR y
hongos negativos.
Dra. Tabaj: Entonces estamos ante una paciente
asmática de 71 años, no fumadora, con síntomas
bronquiales persistentes pese a tratamiento con
altas dosis de esteroides inhalados, beta agonistas de larga duración, antimuscarínicos de larga
duración, anti-IgE y macrólidos; en la cual se han
descartado entidades nosológicas como micosis
broncopulmonar alérgica, bronquiectasias, sinusitis, compromiso de la vía aérea central……Que pese a todo evoluciona con deterioro de la función
pulmonar….. Lo primero que uno se plantea es
si realmente estamos ante un cuadro de “asma
bronquial”.
Dra. Malamud: El asma bronquial es una enfermedad común, pero heterogénea, con compromiso
inflamatorio crónico de la vía aérea. El asma se
asocia a una historia de síntomas respiratorios
(disnea, sibilancias, opresión torácica, tos) y a
una limitación espiratoria variable al flujo aéreo.
Remarquemos que tanto los síntomas como la repercusión funcional de limitación al flujo se caracterizan por su variación a través del tiempo y por la
intensidad de su presentación. Múltiples factores
pueden ser mencionados como los desencadenantes
de dicha variación: ejercicio físico, cambios climáticos, infecciones virales respiratorias, exposición
a alérgenos o irritantes.
Los pacientes pueden resolver los síntomas y la
limitación al flujo de manera espontánea o a través
de un tratamiento médico adecuado, pero también
pueden desarrollar episodios de empeoramiento
sintomático y funcional (exacerbaciones). La hiperreactividad bronquial a diversos estímulos y
la inflamación crónica de la vía aérea se asocian
al asma, aún en la ausencia sintomática y espirometría normal, con normalización tratamiento
mediante.
El diagnóstico se basa en la historia episódica de
síntomas respiratorios (variables en tiempo e intensidad, con empeoramiento nocturno –matutino,
con desencadenantes identificados) asociado a una
limitación espiratoria al flujo aéreo (variabilidad
excesiva más limitación al flujo)1-3.
Nuestra paciente presentaba una historia de
años con síntomas episódicos recurrentes variables en intensidad, más variabilidad y obstrucción
confirmada al flujo aéreo, reiteradas internaciones
por exacerbación pese a un tratamiento optimizado acorde a severidad con buena adherencia y
control de sus comorbilidades más la exclusión de
diagnósticos alternativos.
Creo que se trata de un asma severa.
Dra. Gramblicka: Es fundamental en estos
pacientes disponer de índices objetivos que nos
permitan mejorar el control del asma y optimizar
su tratamiento. Lo ideal, dado el carácter inflamatorio del asma bronquial, sería contar con un
parámetro que midiera de forma no invasiva la
inflamación de las vías respiratorias. El examen
citológico de las muestras de esputo obtenidas de
pacientes con patología inflamatoria, infecciosa o
tumoral del aparato respiratorio se ha utilizado
en clínica desde hace más de un siglo. Hallazgos
como los cristales de Charcot-Leyden, espirales
de Curschmann o cuerpos de Creola se han considerado como característicos en los pacientes con
asma. Además, la determinación del número de
eosinófilos en las muestras de esputo se ha postulado como un parámetro útil para el diagnóstico y
control evolutivo del asma. Ya en la década de 1990
se rescató el análisis del esputo inducido mediante
la inhalación de solución salina hipertónica4.
Dra. Ernst: En 1989, Gibson y colaboradores5 describieron un método para obtener muestras de
esputo incluso en individuos que no presentaban
expectoración de manera espontánea, basado en la
inhalación de solución salina hipertónica. El estudio
de estos especímenes (esputo inducido) despertó importantes expectativas, debido a su carácter poco
invasivo. Particularmente, el estudio citológico de
las muestras de esputo inducido permite diferenciar
dos “patrones inflamatorios” diferentes: el de la
inflamación eosinofílica y el de la neutrofílica.
Dra. Gallardo: En este caso sería de gran
utilidad conocer el perfil celular del esputo ya
que se constató que la eosinofilia en el esputo
puede permitir diferenciar a sujetos asmáticos de
individuos sanos o con otras enfermedades respiratorias como infecciones, enfermedad pulmonar
obstructiva crónica, etc.6 y que además; los valores
de eosinófilos en el esputo se modificaban paralelamente a los cambios en la exposición alergénica
y en el control clínico del asma7- 9, lo que permitió establecer límites de normalidad en sus valores.
Globalmente, la presencia de eosinofilia en el
esputo permitiría predecir una buena respuesta
clínica al tratamiento corticoide, mientras que su
ausencia inicial indicaría una resistencia a dicho
tratamiento. En pacientes con asma de difícil control, el estudio del esputo ayuda a determinar si la
dosis de corticoides es suficiente o indicar que el
paciente no está cumpliendo con el tratamiento.
En pacientes con tos crónica que presentan eosinofilia en el esputo, los esteroides inhalados son
igualmente eficaces, aunque en algunos casos la
prednisona oral puede ser necesaria. La presencia
de más de 2.5% de eosinófilos nos habla a favor de
un “fenotipo eosinofílico”.
Dra. Malamud: Los pacientes con inflamación
eosinofílica pudieran beneficiarse en su tratamiento
con los anticuerpos monoclonales bloqueadores del
Receptor de la IL-5, expresado en diversas células
incluyendo eosinófilos y basófilos. Dicho bloqueo
impide el reclutamiento, la activación y movilización
de los eosinófilos, los que descienden en número en
sangre periférica, médula ósea y tejidos, incluyendo
vía aérea y parénquima pulmonar10.
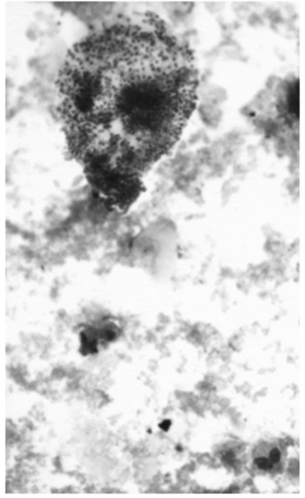
Dra. González Ginestet: Se solicitó análisis de esputo inducido donde se observó un recuento de eosinófilos mayor de 20% (valor de referencia<2,5%)
(ver figura 3); se inició ciclo de tratamiento con
esteroides sistémicos por vía oral: meprednisona
40 mg diarios durante 15 días. Luego de dicho
periodo, la paciente no presentó mejoría clínica ni
funcional. A pesar de la baja sospecha de colapso
dinámico de la vía aérea, decidimos internar de
manera programada a la paciente con el objetivo
de intentar una prueba terapéutica con ventilación no invasiva. Se realizó espirometría el día de
la internación: CVF 1,84 (74%), VEF1 1,03 (56%)
y relación VEF1/CVF 56. Luego de 24 horas de la
internación y sin mediar nuevo tratamiento, la
paciente refirió sentirse francamente mejor. Se repitió espirometría que evidenció CVF 2,52 (101%),
VEF1 1,74 (94%) y relación VEF1/CVF 69 para un
límite inferior a la normalidad (LIN) de 63. Ante la
franca mejoría clínica y funcional, se re-interrogó a la paciente de manera dirigida y ella reveló que dormía con almohada de plumas desde
hacía aproximadamente 2 años, momento
en el cual los síntomas habían empezado a
empeorar.
Dra. Salomón: La paciente fue dada de alta con instrucciones de desvincularse de la exposición a la almohada de plumas. Se suspendieron el omalizumab y la prednisona. Evolucionó de manera favorable con mejoría de los síntomas manteniendo valores espirométricos dentro de los parámetros normales. La última espirometría realizada luego de un mes de la externación sin esteroides sistémicos ni omalizumab y ya desvinculada del supuesto antígeno mostró una CVF de 2,63 l (106%), VEF1 1,83 l (98%) y VEF1/CVF 73 (LIN 63).
Conflictos de interés: GT ha recibido financiación para asistir a congresos de medicina respiratoria por parte
de compañías de la industria farmacéutica: GSK, BI, DOSA, Novartis; ha participado como disertante en simposios organizados por la industria farmacéutica (BI) sobre Fibrosis Pulmonar Idiopática. GE ha recibido financiación para asistir a congresos de medicina respiratoria por parte de DOSA. IC ha recibido financiación por parte de las compañías farmacéuticas Casasco y Phoenix para hospedaje y beca en congresos de ORL. PM ha recibido financiación de Tuteur para asistencia al Congreso ERS 2015; participa como investigadora en estudios patrocinados por los laboratorios GSK, AstraZeneca, Pharmaxis.
1. From the Global Strategy for Asthma Management and Prevention, Global Initiative for Asthma (GINA) 2015. En: http://www.ginasthma.org/.
2. Consenso Latinoamericano sobre el Asma de Difícil Control. Actualización 2008. Drugs of Today 2008; 44: 1-43.
3. International ERS/ATS guidelines on definition, evaluation and treatment of severe asthma. Eur Respir J 2014; 43: 343-373.
4. Fahy JV, Liu J, Wong H et al. Cellular and biochemical analysis of induced sputum from asthmatic and from healthy subjects. Am Rev Respir Dis 1993; 147: 1126-1131.
5. Gibson PG, Girgis-Gabardo A, Morris MM et al. Cellular characteristics of sputum from patients with asthma and chronic bronchitis. Thorax 1989; 44: 689-92.
6. Olaguíbel J, Álvarez M, García B et al. The study of the inflammation of the airway in bronchial asthma by cytological and chemical analysis in the fluid phase of samples taken by sputum induction. An SistSanitNavar 1998; 21: 173-186.
7. Álvarez MJ, Olaguíbel JM, García BE et al. Comparison of allergen-induced changes in bronchial hyperresponsiveness and airway inflammation between mildly allergic asthma patients and allergic rhinitis patients. Allergy 2000; 55: 531-539.
8. Green RH, Brightling CE, McKenna S et al. Asthma exacerbations and sputum eosinophil counts: a randomised controlled trial. Lancet 2002; 360: 1715-1721.
9. Jatakanon A, Lim S, Barnes PJ. Changes in sputum eosinophils predict loss of asthma control. Am J RespirCrit Care Med 2000; 161: 64-72.
10. Castro M, Wenzel S, Bleecker E et al. Benralizumab, an anti-interleukin 5 receptor α monoclonal antibody, versus placebo for uncontrolled eosinophilic asthma: a phase 2b randomised dose-ranging study. Lancet 2014; 2: 879-890.