Autor : Brenda Varela, Gabriela Tabaj, Juan Ignacio Enghelmayer, Silvia Quadrelli, Tulio Papucci, Andrea Pino, Marcelo Fernández Casares
SecciĂłn Enfermedades Intersticiales de la AAMR
Correspondencia : Brenda Varela Domicilio postal: Av PueyrredĂłn 2127- CABA. Tel.: 4-8277000 (2722) E-mail: brendavarela144@hotmail.com
Resumen
Introducción: Las enfermedades pulmonares intersticiales difusas (EPID) son un grupo
de enfermedades raras que, si bien comparten ciertas características clínicas, tienen un
pronóstico muy diferente. La fibrosis pulmonar idiopática (FPI) es la más prevalente en
muchos países y su diagnóstico puede ser dificultoso. Luego de los resultados expuestos
en el consenso sobre diagnóstico y manejo de la FPI, y la llegada de nuevas drogas como
la pirfenidona, se ha modifcado el enfoque de esta enfermedad. Se realizó una encuesta
a neumonólogos argentinos, con el fin de evaluar la aceptabilidad e implementación de
estas guías en Argentina.
Materiales y métodos: Se diseñó una encuesta con 24 preguntas. Entre los datos
que se recolectaron en el cuestionario estaban demografía de los encuestados, lugar de
trabajo (instituciones públicas, privadas, grandes o pequeños centros o instituciones),
frecuencia con la que evaluaban pacientes con FPI, disponibilidad de pruebas diagnósticas
y estrategias diagnósticas empleadas para pacientes con EPID. Por último, la encuesta se
focalizó en las recomendaciones terapéuticas en los pacientes diagnosticados como FPI.
Dicha encuesta fue completada durante el Congreso Argentino de Medicina Respiratoria
que se realizó en el 2013 en la ciudad de Mendoza. La misma metodología y cuestionario
fueron utilizados previamente en el Congreso Argentino de Medicina Respiratoria del 2011.
Resultados: Un total de 252 médicos respondieron la encuesta en el 2013, lo que representó alrededor del 20% de los concurrentes al congreso. El método complementario de
mayor disponibilidad fue la prueba de marcha de 6 minutos (PM6M). El método complementario más utilizado fue la tomografía computada de tórax (86.9% de los encuestados
la realizaban ante la sospecha de EPID) y solo el 44.4% de los encuestados realizaban
difusión de monóxido de carbono (DLCO) en todos sus pacientes. Cerca del 50% de los
encuestados consultaban a centros de referencia en menos del 30% de sus casos con
sospecha de EPID. Menos del 20% de los respondedores consideraban que llegaban
a un diagnóstico defnitivo de EPID en más del 60% de sus pacientes. La distribución
final de los diagnósticos fue heterogénea. Notablemente, casi el 50% de los encuestados
consideraba que la FPI había sido el diagnóstico final en menos de 30% de sus pacientes.
Solo el 30% de los encuestados prescribieron pirfenidona como tratamiento de elección
en la FPI y más del 60% todavía continuaban prescribiendo tratamientos que incluían
diferentes combinaciones de corticoides e inmunosupresores.
Conclusiones: Nuestra encuesta sugiere que existen dificultades en el abordaje
diagnóstico de estas entidades, que existe un bajo porcentaje de pacientes que son
evaluados en centros de referencia y que hay una baja proporción de estos que reciben
tratamiento específico.
Palabras clave: Enfermedad pulmonar intersticial difusa; Fibrosis pulmonar idiopática; Enfermedad del tejido conectivo; Pirfenidona; Encuesta
Introducción
Las enfermedades pulmonares intersticiales difusas (EPID) representan un amplio grupo que
abarca más de 200 entidades diferentes y muchas
de ellas son llamadas enfermedades “huérfanas” o
raras. El consenso ATS/ERS (American Thoracic
Society/ European Respiratory Society)1 clasifica
a las neumonías intersticiales idiopáticas (NII) en
siete entidades clínico-patológicas. Esta clasificación, que está mayormente basada en la histopatología, depende además de una estrecha relación
entre clínicos, radiólogos, patólogos y un enfoque
multidisciplinario. La tomografía computada de
tórax con cortes de alta resolución (TCAR) es una
herramienta fundamental en el abordaje diagnóstico de las NII, ya que en muchos casos el patrón
tomográfico, en un contexto clínico adecuado, es
suficiente para arribar a un diagnóstico definitivo.
La fibrosis pulmonar idiopática (FPI) es una
enfermedad fibrosante progresiva que lamentablemente, a la fecha, no cuenta con un tratamiento
curativo y tiene una supervivencia media de 2
a 5 años luego del diagnóstico2. La búsqueda de
un tratamiento efectivo ha implicado numerosos
ensayos de investigación clínica sin éxito alguno
hasta el 2011, cuando en Europa fue aprobado el
primer tratamiento para la FPI, la pirfenidona3.
El diagnóstico de las EPID puede ser muy dificultoso, especialmente cuando se trata de una
FPI o neumonía intersticial no específica (NINE).
Diferentes sociedades (ATS, ERS, JRS y ALAT) han revisado extensamente la literatura y las
guías disponibles sobre las recomendaciones para
el diagnóstico y manejo de la FPI. Nueva información ha estado disponible desde el 2011 luego
de la aprobación de la pirfenidona y los resultados
negativos del tratamiento con el “triple esquema” de corticoides-azatioprina y n-acetil-cisteína4.
La aceptabilidad y las dificultades sobre la implementación de estas guías no han sido valoradas
en Argentina.
Se realizó una encuesta entre neumonólogos
argentinos en general que asistieron al Congreso
Argentino de Medicina Respiratoria llevado a cabo
en octubre del año 2013 con el fin de evaluar la
aceptabilidad e implementación de estas guías en
Argentina. Los criterios que utilizaban los diferentes encuestados para el diagnóstico de FPI previo
al consenso del 2011 no fueron especificados. Los
resultados de esta encuesta fueron comparados
con otra encuesta similar dirigida por la sesión
de enfermedades intersticiales en la Asociación
Argentina de Medicina Respiratoria realizada dos
años antes.
Materiales y métodos
Se diseñó un cuestionario de 24 ítems para caracterizar los patrones de práctica clínica actuales con
respecto a la disponibilidad de recursos, evaluación
de las EPID y tratamiento de los pacientes con FPI
por parte de los neumonólogos. El cuestionario
estuvo disponible en un escritorio durante el Congreso Argentino de Medicina Respiratoria llevado
a cabo en la ciudad de Mendoza en el año 2013.
Se recolectaron los siguientes datos: demografía
de los encuestados, lugar de trabajo (instituciones
públicas, privadas, grandes o pequeños centros o
instituciones), frecuencia con la que evaluaban
pacientes con FPI, disponibilidad de pruebas
diagnósticas y estrategias diagnósticas empleadas
para pacientes con EPID. Por último, la encuesta
se focalizó en las recomendaciones terapéuticas en
los pacientes diagnosticados como FPI. La misma
metodología y cuestionario fueron utilizados previamente en el Congreso Argentino de Medicina
Respiratoria del 2011.
Los datos fueron representados como proporción
de encuestados. La comparación entre los médicos
que trabajan más del 50% de su tiempo en instituciones de alta complejidad y pequeños centros
fue hecha por la pruebas de chi cuadrado. Los respondedores de las encuestas en el 2013 y el 2011
fueron comparados usando también chi cuadrado.
Encuestas (2011 y 2013) ANEXO I y II al final del artículo.
Resultados
Un total de 252 médicos respondieron la encuesta
en el 2013, lo que representó alrededor del 20% de
los concurrentes al Congreso. En el año 2011, se
encuestaron 155 médicos.
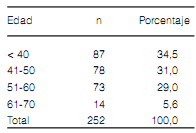
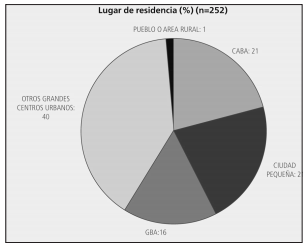
Más del 60% de los encuestados en el 2013 eran
mujeres menores de 50 años (Tabla 1) y vivían en
grandes ciudades (Figura 1). El 90% eran neumonólogos (12% con alguna especialidad relacionada
como medicina interna o terapia intensiva). El
29% de los encuestados declararon que ejercían la
medicina (en más del 50% del tiempo) en centros
públicos y el 25% en centros privados de referencia.
Los restantes encuestados, definieron sus prácticas
sólo en instituciones pequeñas o privadas. Más del
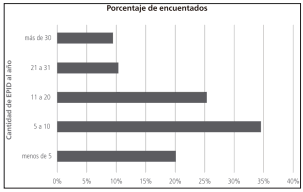
80% de los encuestados estaban involucrados en
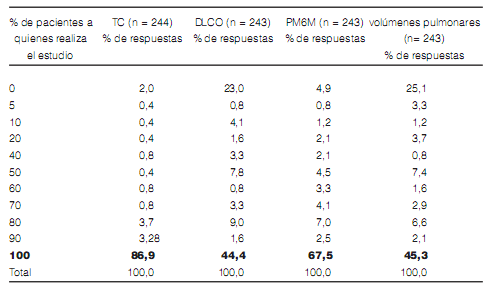
menos de 20 casos anuales de EPID (Figura 2). El método complementario de mayor disponibilidad
fue la prueba de marcha de 6 minutos (PM6M)
(Figura 3). El método complementario más utilizado fue la tomografía computada de tórax (86.9%
de los encuestados la realizaban ante la sospecha
de EPID) y solo el 44.4% de los encuestados realizaban difusión de monóxido de carbono (DLCO)
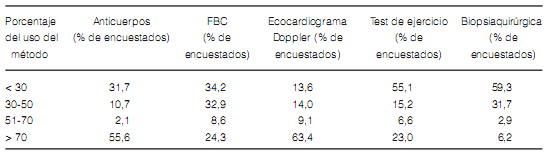
en todos sus pacientes (Tabla 2). La frecuencia de uso de otros métodos diagnósticos se muestra en
la Tabla 3.
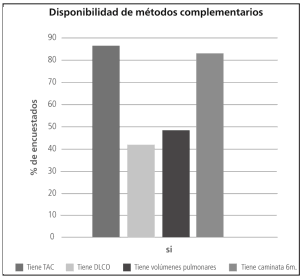
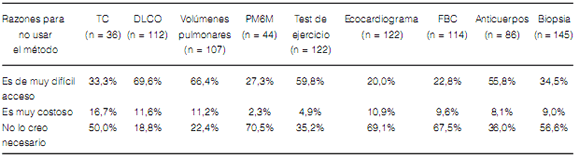
La razón de la no utilización de los diferentes métodos diagnósticos fue variable, pero una alta proporción de encuestados contestó que la limitante para solicitar ciertas pruebas era su alto costo o la falta de disponibilidad (Tabla 4).
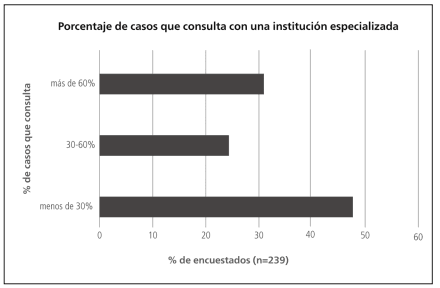
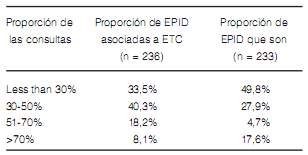
En caso de realizarse una biopsia quirúrgica, aproximadamente sólo un tercio de los encuestados enviaban siempre o frecuentemente sus muestras para ser examinadas por un patólogo experto en patología pulmonar (Figura 4). Cerca del 50% de los encuestados consultaban a centros de referencia en menos del 30% de sus casos con sospecha de EPID (Figura 5). Entre los 190 encuestados que explicaron las razones de esto, 58.4% no consultaba porque no lo creía necesario y el 41.5% porque no tenía fácil acceso a dichos centros.

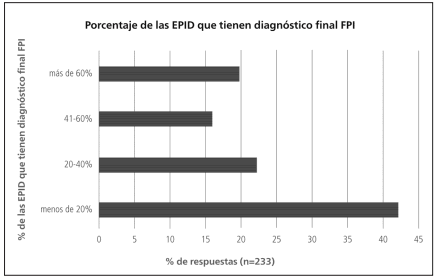
Menos del 20% de los respondedores consideraban que llegaban a un diagnóstico definitivo de EPID en más del 60% de sus pacientes (Figura 6). La distribución final de los diagnósticos fue heterogénea. Notablemente, casi el 50% de los encuestados consideraba que la FPI fue el diagnóstico final en menos de 30% de sus pacientes. (Tabla 5). Entre los diagnósticos alternativos había una gran proporción de enfermedad intersticial asociada a enfermedades del colágeno. Alrededor del 50% de los encuestados declaró que menos del 20% de sus pacientes con FPI recibía algún tratamiento específico para la enfermedad (Figura 7).
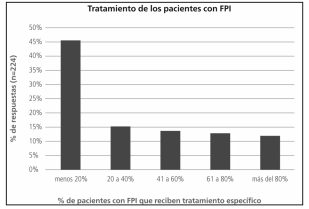
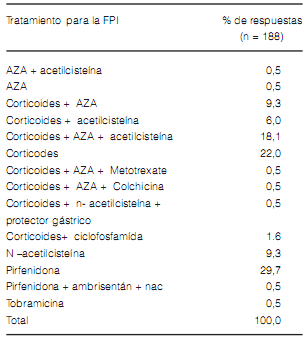
Sólo el 30% de los encuestados prescribieron pirfenidona como tratamiento de elección en la FPI y más del 60% todavía continuaban prescribiendo tratamientos que incluían diferentes combinaciones de corticoides e inmunosupresores (Tabla 6). Más del 90% de los encuestados refirieron que menos de 3 pacientes al año eran enviados para evaluación a trasplante. Las razones por las que no eran referidos fueron las siguientes: no lo consideraban como una opción de tratamiento (3.9%), bajo número de pacientes severos en su población (72.5%) y la creencia de que recibir el trasplante pulmonar en nuestro país es extremadamente bajo (23.5%).
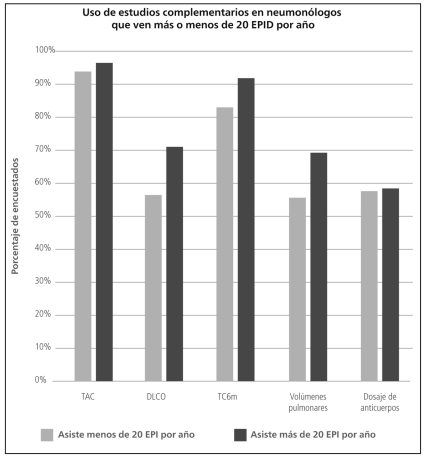
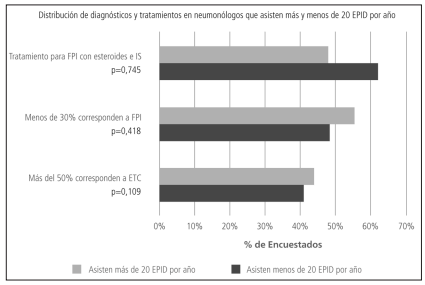
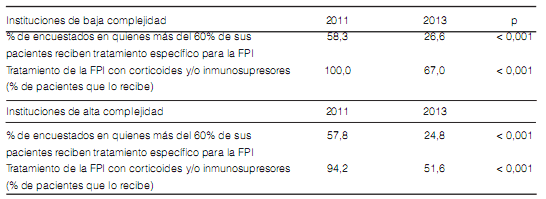
Cuando se compararon aquellos neumonólogos que trabajaban más de 50% de su tiempo en instituciones de media y alta complejidad con aquellos de baja complejidad o pequeñas instituciones, la única diferencia en cuanto a la indicación de los métodos diagnósticos fue la mayor frecuencia en la determinación de los auto-anticuerpos (Tabla 7). Los neumonólogos de grandes instituciones tienen mayor prevalencia de EPID asociadas a enfermedades del tejido conectivo y una menor tasa de prescripción de regímenes terapéuticos que incluyan corticoides e inmunosupresores para el tratamiento de la FPI (Tabla 8). No hubo diferencias entre los neumonólogos que asistieron más o menos de 20 EPID por año (Figura 8 y 9).
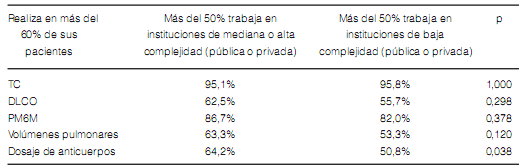

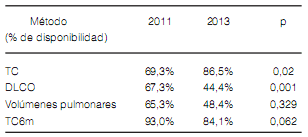
Los resultados de las encuestas en el 2011 y 2013 no fueron enteramente comparables ya que, la prevalencia de los encuestados que trabajaban más del 50% en instituciones de referencia fue mayor en el 2011 (64.7% vs 50.2% p: 0.004). Por lo tanto, elegimos comparar los encuestados según la complejidad de los centros en los que trabajan. Verificamos una disminución en la disponibilidad y, en consecuencia, en la medición de la DLCO entre 2011 y 2013 en los encuestados que trabajan en centros de mediana y alta complejidad (Tabla 9 y 10). En ambos tipos de instituciones, la distribución del diagnóstico definitivo no fue diferente (Tabla 11).
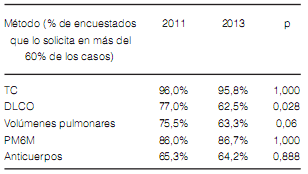

La proporción de pacientes que recibieron corticoides y/o inmunosupresores para el tratamiento de la FPI disminuyó significativamente. Sin embargo, esta disminución no se acompañó ni fue sustituida por nuevas opciones de tratamiento (Tabla 12).
Discusión
Durante los últimos años, el diagnóstico de las enfermedades intersticiales y, en particular, de la FPI
ha experimentado numerosos cambios. Quizá esto
se deba, al menos en parte, al mayor entendimiento
de la fisiopatología, al advenimiento de nuevas
drogas y fundamentalmente a la publicación del último consenso1 del 2011
referido al diagnóstico y
manejo de la FPI. Una línea trazada en un “antes
y un después” obligó a tomar un cambio de rumbo
con estos pacientes. Además de quedar expuestas
las fortalezas y debilidades de las diferentes opciones terapéuticas, dos hechos fundamentales son,
por un lado, el aporte que brinda la tomografía
computada de tórax de alta resolución (TCAR)
en el diagnóstico, muchas veces de certeza, y la
necesidad imperiosa de abordar a estos pacientes
de manera interdisciplinaria.
Si bien en diferentes países se evaluó cuál ha
sido el impacto de estas guías en el manejo de los
pacientes con FPI3,5-8, la aceptabilidad e implementación de dichas guías no ha sido evaluada en
nuestro país.
Aprovechando la alta concurrencia que tiene en
Argentina el Congreso Anual de Medicina Respiratoria, se diseñó un cuestionario para tal fin y fue
administrado en los años 2011 y 2013 con objeto
de verificar cuál fue el impacto de la publicación
del Consenso del 20111.
En cuanto a la población estudiada (253 médicos encuestados en 2013 y 155 en 2011), debemos
tener en cuenta que solo algo más de la mitad de
los encuestados trabajaba en centros públicos o
privados de referencia, mientras que el resto se
dedicaba a la práctica privada exclusivamente o
trabajaba en pequeños centros de salud. Este es un
dato importante, ya que (como se mencionó antes),
el diagnóstico de la mayoría de las enfermedades
intersticiales requiere un enfoque multidisciplinario y esto implica contacto e interacción entre
diferentes áreas (neumonólogos, imagenólogos y
patólogos). Este enfoque permite facilitar el diagnóstico más temprano de la enfermedad (como
el caso de la FPI) y tomar decisiones adecuadas
con respecto al tratamiento9. El lugar donde ejercían frecuentemente sus actividades los médicos
contrasta con las encuestas internacionales. Por
ejemplo en una encuesta Francesa5 publicada recientemente, donde participaron alrededor de 1244
neumonólogos (de estos el 41% estaba involucrado en el manejo de enfermedades intersticiales), la
mayoría de los neumonólogos trabajaba en hospitales generales (68%), en práctica privada (23%)
y en práctica privada/mixta (9%).
En una encuesta realizada en el 2013 en Latinoamérica-ALAT 201310, en donde se encuestaron
un total de 185 (la gran mayoría neumonólogos), el
76% de los encuestados superaban los 40 años. En
nuestra encuesta, más del 60% de los encuestados
eran mujeres menores de 50 años. Esto quiere decir que en ambas encuestas los médicos tenían al
menos, 10 años de experiencia en la especialidad.
En la encuesta realizada en 2013, del análisis
de la cantidad de pacientes con FPI que atendía
anualmente cada médico encuestado, surgió que
el 80% evaluaba menos de 20 pacientes con EPID
por año (el 55% atendía 10 o menos por año). Aquí también se observa una diferencia importante con
las encuestas internacionales, en la AIR3 (Advancing IPF Research) y la francesa5, las medias de
atención son de 39 y 56 por médico de pacientes
con FPI por año, respectivamente. En la encuesta
latinoamericana10, el 50% de los encuestados refirió que el 1 al 5% de los pacientes de su práctica clínica
tenían EPID. Esto refleja la dispersión geográfica y
el escaso nivel de estratificación por niveles de complejidad que presenta la Argentina y que debe ser
tenido en cuenta a la hora de diseñar estrategias
de educación médica continua en EPID, así como
expresa la necesidad de generación de estructuras
de apoyo, en forma virtual o presencial, para una
gran cantidad de médicos que trabajan en centros
con menor disponibilidad de medios de diagnóstico
y de discusión multidisciplinaria.
Con respecto a la disponibilidad de los estudios
complementarios, del total de los encuestados,
el 86.9% tenía acceso a la TC, el 67% a la PM6M
y sólo el 44% a la DLCO. Datos muy similares
se observaron en la encuesta latinoamericana10,
donde la TC estaba disponible en el 85% y la
DLCO en el 40%. La TC de alta resolución es muy
importante en el diagnóstico de la FPI, ya que un
patrón tomográfico característico de UIP evitaría
la necesidad de confirmación por biopsia quirúrgica. Nuestro estudio no interrogó sobre el acceso
a la consulta de las imágenes con un imagenólogo
especializado en tórax ni tampoco cómo realizaban
el diagnóstico aquellos pacientes en los que no se
contaba con la TC.
En Argentina, existen muy pocas instancias
de formación de posgrado formal en radiología torácica, sin embargo, esta variable no permite
predecir la existencia de radiólogos que puedan
haber acudido a otras instancias de capacitación
médica continua y tener experiencia porque concentran este tipo de patología. Aunque la evaluación cuantitativa de este fenómeno es muy difícil
de cuantificar, es poco probable que casi el 50%
de los médicos que trabajan en centros pequeños
(y/o en localidades pequeñas) tengan acceso presencial a un radiólogo con oportunidad de ver la
gran cantidad de casos que le permitan mantener
el nivel de entrenamiento independientemente de
su formación inicial. Una limitación adicional de
una encuesta de este tipo es que, necesariamente,
no puede evaluar la calidad de las imágenes (especialmente en el formato de alta resolución) y
por tanto la verdadera exactitud en el diagnóstico
que se puede esperar del aporte de las imágenes.
En cuanto a los estudios complementarios
realizados, se destaca la relativamente baja proporción de médicos que realizaban DLCO de
manera rutinaria en todos sus pacientes (44%),
hecho probablemente debido a, según refirieron
los propios encuestados, la falta de disponibilidad
(69%) y/o al alto costo (11.6%). En cuanto a la
DLCO, este estudio es sumamente necesario para
evaluar la severidad de la patología, además de
ser importante a la hora de analizar el riesgo quirúrgico en caso de requerir una biopsia. Un dato
llamativo es que cuando se les preguntó a los que
no realizaron estudios complementarios cuál era
el motivo, respondieron que no lo consideraron
necesario (18.8%). Pese a la teórica accesibilidad
de la PM6M (sencilla y de bajo costo) solamente
el 67.5% la llevaba a cabo rutinariamente y el
70% de quienes no lo hacían argumentó que no lo
consideraba necesario. La PM6M tiene una enorme utilidad tanto para la detección de defectos
iniciales, cuando no se cuenta con DLCO, así como
para la predicción de la evolución de la enfermedad
en pacientes con FPI. Estudios en nuestro medio
han demostrado que la sensibilidad es insuficiente para descartar la presencia de la caída de la
DLCO11, pero es un sustituto fácilmente disponible
y altamente específico. Por otra parte, la caída de
la saturación de pulso de O2 correlaciona con la
caída de la capacidad vital forzada (CVF) pero no
puede predecirse por los valores de DLCO, ni por
las anomalías encontradas en la TC de tórax, por
lo cual su medición es importante en la toma de decisiones terapéuticas referidas a la administración o no de oxigenoterapia suplementaria11. Adicionalmente, la PM6M ha mostrado ser útil para definir
pronóstico de la FPI, ya sea mediante la distancia
recorrida así como la presencia y magnitud de la
caída en la saturación de oxígeno12. Un estudio13 demostró que la caída de la saturación, más que
los metros caminados, predecía un aumento del
riesgo de mortalidad, aún ajustado para la edad,
el sexo y la DLCO basal. Otro estudio14, en cambio,
mostró que la distancia caminada no fue efectiva
para predecir mayor riesgo de mortalidad una vez
que la caída de la saturación era tenida en cuenta.
Estas diferencias probablemente estén relacionadas con los diferentes protocolos de caminata y
con el uso o no de oxígeno suplementario, pero en
cualquier caso, el aporte diagnóstico y pronóstico
de este estudio sencillo y económico es indudable.
Llamativamente, no encontramos diferencias
significativas entre los médicos que trabajaban
en instituciones de mediana o alta complejidad y/o
que atienden más pacientes al año, con respecto
a los demás profesionales en la frecuencia de uso
de los estudios considerados de rutina, con la sola
excepción de la determinación de auto-anticuerpos
que sí fueron más solicitados por los primeros.
Con respecto al diagnóstico interdisciplinario,
solamente un tercio de los encuestados enviaba
siempre o frecuentemente la biopsia para ser examinada por un patólogo experimentado en patología intersticial (37%). Esto marca una diferencia
con otras encuestas ya que en AIR esta práctica se
realiza de manera sistemática en más del 90% de
los casos y en el 66% en la encuesta francesa. En
dichas encuestas, cabe remarcar que solamente en
el 7% y el 3%, respectivamente, nunca requieren el
aporte ya sea de otro colega, radiólogo o patólogo,
para realizar el diagnóstico de FPI. En la encuesta
latinoamericana10, más de la mitad de los encuestados (59%) no contaba con un patólogo entrenado
en el diagnóstico de EPID en su centro. Datos
como estos, tanto en nuestro país como en Latinoamérica, hacen que debamos pensar en difundir o
facilitar la comunicación con aquellos centros que
consideramos de referencia para el manejo de las
EPID. Si bien estas diferencias se explican por la
diferente composición de la muestra, sin duda tiene
enorme influencia la gran dificultad que existe en
nuestro medio para enviar preparados en consulta.
Difundir y garantizar el acceso a la consulta de
patólogos experimentados es una prioridad que
deben tener los grupos interesados en el estudio de estos pacientes a fin de facilitar la tarea de quienes
no cuentan con patólogos entrenados en patología
pulmonar en sus centros, independientemente del
nivel de complejidad.
En nuestra encuesta, menos del 50% consulta
con un centro de referencia. Quizás esta baja tasa
de interconsulta explique (al menos en parte) que
solo el 20% de los encuestados llegue a un diagnóstico definitivo en la mayoría de sus pacientes.
Existen en la Argentina métodos presenciales y
virtuales para consultar sin costo a centros especializados. Sin embargo, es evidente que por falta de
confianza o por falta de conocimiento de que este
acceso es posible, la tasa de consulta en centros
especializados es muy baja. Es tarea de la Sección
Enfermedades Intersticiales de la AAMR mejorar
la accesibilidad y difundir de manera más amplia
y enfática la necesidad de estas consultas, sobre
todo en pacientes en quienes no se llega fácilmente
a un diagnóstico definitivo.
Otro aspecto llamativo es la baja proporción de
médicos que declararon que la FPI es el diagnóstico más frecuente entre sus pacientes, declarando
una mayor frecuencia de enfermedades del tejido
conectivo (ETC). Cuando se evalúan diferentes
series de otros países (Francia, Japón, USA, etc.) el
diagnóstico más prevalente y que representa más
del 50% de los casos de EPID es la FPI. Así también se observó en la encuesta de Latinoamérica,
en donde la EPID más frecuente fue la FPI (59%).
Este fenómeno puede estar relacionado a la inclusión dentro de la categoría de EPID de pacientes
con trastornos inespecíficos o que terminan siendo
enfermedades no tradicionalmente incluidas en
el grupo de EPID como infecciones, o enfermedades ocupacionales, o bien a una tasa elevada de
diagnósticos incorrectos. No puede descartarse
que exista un sesgo por el tipo de instituciones
incluidas. Sin embargo, excepto en hospitales
especializados, la baja prevalencia de las EPID
asociadas a ETC hace poco probable que estas sean
la causa más frecuente. Un aspecto positivo de este
dato es el mayor nivel de alerta que existe entre la
comunidad de médicos reumatólogos que envían de
forma frecuente y temprana a sus pacientes para
evaluación de compromiso pulmonar, aunque, de
todas maneras, esto seguramente refleja también
el subdiagnóstico de la FPI.
En cuanto al tratamiento, es digno de mencionar el bajo porcentaje de pacientes que recibe
tratamiento específico. Menos de un tercio de los médicos prescribía pirfenidona como tratamiento
de elección. La pirfenidona es considerada en la
actualidad la única droga disponible en el mercado
argentino que ha demostrado resultados positivos.
El estudio ASCEND (Assessment of Pirfenidone
to Confirm Efficacy and Safety in Idiopathic
Pulmonary Fibrosis)15 es un estudio aleatorizado
fase III controlado con placebo, doble ciego, con
pirfenidona para el tratamiento de la FPI. En
este estudio, llevado a cabo por primera vez en
Japón, el tratamiento con pirfenidona redujo la
declinación de la CVF a la semana 52 y mejoró la
supervivencia de la enfermedad. Posteriormente,
se condujeron estudios multicéntricos en Estados
Unidos, los estudios CAPACITY 004 y 00616, en
donde la variable primaria del estudio era la CVF
(diferencia entre basal y final a la semana 72). Se
alcanzó la variable en el PIF 004, pero no en el 006.
El tratamiento con pirfenidona se asoció con una
disminución de la declinación de la CVF (8 vs 12%),
así como con un número menor de muertes en los
pacientes tratados con 2403 mg/d. Por esta razón,
ha sido incluida en las recomendaciones de tratamiento de distintas guías internacionales17-19. Más
preocupante es que más del 60% de los encuestados
continuaba indicando distintas combinaciones de
corticoides e inmunosupresores, que no sólo no son
eficaces sino que pueden resultar perjudiciales. El
estudio PANTHER-IPF20 evaluó la respuesta de
la FPI a tres esquemas terapéuticos diferentes:
prednisona, azatioprina y n-acetilcisteína versus
n-acetilcisteína monoterapia versus placebo. Un
análisis de resultados parciales realizado antes de
la semana 60° demostró que, en comparación con el
grupo placebo, la combinación de los tres medicamentos (prednisona, azatioprina y n-acetilcisteina)
se asoció a una mayor tasa de mortalidad (1% vs
11%), mayor frecuencia de internaciones (8% vs
29%) y mayor frecuencia de efectos adversos graves
(9% vs. 31%).
En la encuesta latinoamericana, la mayoría de
los colegas continuaba usando el triple esquema
como opción terapéutica. En la encuesta AIR (realizada en 2013), la pirfenidona fue prescripta en
el 81% de los pacientes, luego del oxígeno (96%).
La n-acetilcisteína como monoterapia (76%) y
los corticoides representaban solo el 34%. Es
evidente que el alto costo y la difícil accesibilidad
influyen en nuestro medio sobre la limitación de
administración del tratamiento. Sin embargo, es
también posible que el concepto instalado de la FPI como una enfermedad inevitablemente fatal
en el corto plazo influya en la decisión de los
médicos tratantes de adoptar conductas activas
con estos pacientes. Es necesario garantizar la
difusión del rol correcto de la pirfenidona (con sus
indicaciones, pero también sus contraindicaciones
y limitaciones de efectividad) para que médicos
y pacientes puedan tomar decisiones adecuadamente informadas sobre la utilidad o no del uso
de pirfenidona y futuros tratamientos disponibles
para enlentecer la progresión de la enfermedad.
En la encuesta francesa (2011-2012), el tratamiento con corticoides se estimó en un 49%. Esta
alta proporción de uso de corticoides, observada
tanto en nuestra encuesta como en la francesa,
nos obliga a enfatizar la necesidad de educación y
actualizaciones frecuentes en el manejo de la FPI.
Otro punto a remarcar y que no debemos olvidar es
cuándo ha llegado la pirfenidona a nuestro país, ya
que contamos con este fármaco desde hace relativamente poco tiempo: desde el año 2013. Aspectos
como la resistencia al cambio, el desconocimiento
tanto del consenso como de las nuevas drogas,
así como también las demoras en la cobertura de
la misma por parte de la salud pública y privada
podrían ser parte de la explicación de estos datos.
Cuando se comparan las encuestas del 2011
y 2013, llama la atención la disminución en la
disponibilidad y, en consecuencia, en la realización de DLCO a los enfermos con EPID. Este
dato es paradójico dado que es conocido que en
los últimos años ha aumentado la disponibilidad
de estudios de función pulmonar de alta complejidad en el interior de la Argentina. Otro dato
relevante que surge de la comparación de ambas
encuestas es que disminuyó el uso de corticoides
e inmunosupresores (probablemente debido a la
difusión de la toxicidad de los mismos), pero esto
no fue acompañado de mayor uso de tratamientos
específicos, dado que el porcentaje de prescripción
de estos últimos también cayó. Sin embargo, es
altamente preocupante que aún (51.6% de los que
trabajan en grandes hospitales y centros de alta
complejidad vs 67% de los que trabajan en centros
de baja complejidad) los neumonólogos argentinos
encuestados (la mitad de los cuales declara ver
no pocos pacientes con FPI al año) todavía indica
corticoides e inmunosupresores, tratamiento que
no sólo ha demostrado no ser efectivo sino que
ha sido enfáticamente desaconsejado por haber
aumentado la mortalidad20.
La publicación del consenso 20111 y las actividades de educación médica continua llevadas a cabo
por la Asociación Argentina de Medicina Respiratoria no han tenido todavía el impacto esperado en la
reducción del uso de drogas inútiles o la búsqueda
de consultas multidisciplinarias. Las diferencias
de actitud diagnóstica y terapéutica (significativamente diferentes en la literatura y la comunidad de
especialistas), asociadas a la publicación del consenso primero y de los estudios pivotales sobre los
distintos tratamientos utilizados, no ha significado
un cambio tan evidente en el comportamiento de
los neumonólogos encuestados como hubiera sido
deseable. Obviamente, enfatizar en la educación
médica continua del manejo de estas enfermedades
es parte capital de cualquier programa que pretenda mejorar el cuidado de estos pacientes.
Entre las limitaciones de la presente encuesta
se deben señalar, entre otras, el bajo porcentaje de
respuestas en algunos ítems por parte de algunos
encuestados y la definición arbitraria de centros
de alta y baja complejidad. La comparación con las
otras encuestas es solo estimativa, ya que se trata
de diferentes diseños y poblaciones. Además, como
se mencionó previamente, en dichas encuestas
estaban implicados médicos comprometidos en el
manejo de enfermedades intersticiales.
Sin embargo, vale la pena destacar que la cantidad de encuestados representa casi una tercera
parte de los neumonólogos de nuestro país, ya que
se estima que hay en Argentina aproximadamente
entre 900 a 1000.
Como desafío y compromiso queda evaluar e
identificar los fundamentos de las dificultades que
proponen el diagnóstico y tratamiento de estas
entidades en nuestro medio. La difusión de centros
de referencia, la creación de encuestas para identificar problemas, la traducción de la bibliografía
a nuestro idioma y el uso de la tecnología como
medio de comunicación online (vía mail o sistema
de videoconferencias) podrían ser el comienzo de
una mejor implementación de las recientes guías
de práctica publicadas a nivel internacional.
Agradecimientos: los autores quieren agradecer a los doctores María Otaola, Valentina Di Boscio, Andrea Werbach, Liliana Castro Zorrilla, Santiago Rossi, Adrián Gaser, Fabián Caro, Gloria Olmedo, Luciana Molinari, Mirta Scarinci, Glenda Ernst, Flavia Logrado, Carlos Mosca, Raúl Darío Rey, Mariano Mazzei, J. Antonio Mazzei, Juan C. Spina, Nora Falcoff, Haydeé Gutiérrez, Lilian Capone, Liliana Dalurzo, quienes “en representación de la Sección Enfermedades Intersticiales de la AAMR” contribuyeron a la elaboración y análisis de esta encuesta. Los autores también agradecen a la Comisión Directiva de la AAMR 2012-2013 por su apoyo irrestricto a la realización de este Proyecto.
Conflicto de Interés: Estudio parcialmente financiado por laboratorios DOSA. GT ha recibido financiación para asistir a congresos de las compañías farmacéuticas GSK, BI, DOSA; participa de un protocolo de farmacovigilancia en pacientes con FPI que se encuentran en tratamiento por pirfenidona financiado por la compañía DOSA; ha participado como oradora en simposios de la industria organizados por BI y Bristol Myers Squibb. AP es empleada de la industria farmacéutia en el rol de Gerente Médico del Area Respiratoria (EPOC) de Novartis Argentina. BV ha recibido financiación para congresos y pasantías de las compañías Novartis, DOSA y Raffo. MFC participa de un protocolo de farmacovigilancia en pacientes con FPI que se encuentran en tratamiento por pirfenidona financiado por la compañía DOSA. JIE ha recibido financiación para asistencia a congresos de las compañías Novartis, Montpellier, Phoenix y Roemmers; es asesor científico ocasional de la compañía Novartis. TP ha recibido financiación para asistencia a congresos de las compañías DOSA, Boehringer, Bayer, Glaxo, Temis Lostalo, Biotoscana. SQ es consultora en estudio de seguridad de la pirfenidona financiado por la compañía farmacéutica DOSA.
ENCUESTA DE LA SECCIÓN ENFERMEDADES INTERSTICIALES DE LA AAMR SOBRE MANEJO DE LAS ILD
1. Edad:
2. Trabaja en: CABA □ GBA □ Otros grandes centros urbanos □ Ciudad pequeña □ Pueblo o área rural □
3. Su especialidad es: neumonología □ medicina interna □ terapia intensiva □ otra:
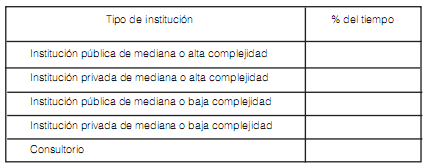
4. Ud. distribuye su práctica en % de su tiempo laboral:
5. Cuántas enfermedades intersticiales ve Ud. al año?
< de 5 5-10 10-20 20-30 30 ó más
Las siguientes preguntas se refieren a la institución a la que Ud. dedica LA MAYOR PARTE de su tiempo laboral
a) Cuenta Ud. con tomografía computada de alta resolución en la institución? sí no
b) Cuenta Ud. con medición de DLCO? sí no
c) Cuenta Ud. con medición de volúmenes pulmonares? sí no
Si contestó que sí: pletismografía □ método de wash-out □
d) Se realiza rutinariamente caminata de 6 minutos? sí no
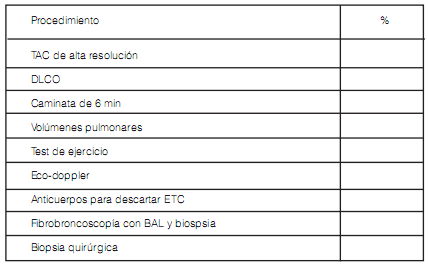
Cuándo Ud. asiste en CUALQUIERA de sus lugares de práctica, un paciente con sospecha de enfermedad intersticial pulmonar en qué porcentaje aproximado de los casos realiza:
En los pacientes en quienes NO realiza estos estudios, la principal causa es (marcar con una cruz):
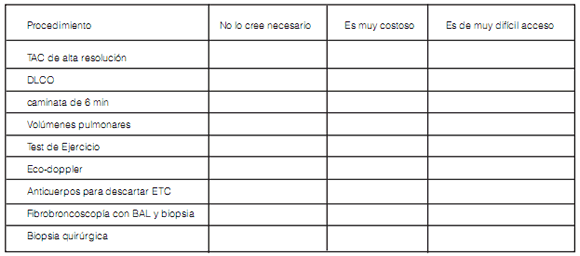
e) Si Ud. indica una biopsia quirúrgica, el análisis del material es llevado a cabo:
solamente por el patólogo de la institución □ ocasionalmente por un patólogo en consulta □
frecuentemente por un patólogo en consulta □ siempre por un patólogo en consulta □
6. Una vez que ha llegado al diagnóstico de una ILD: Qué porcentaje de sus pacientes son consultados o refe-
ridos a una institución especializada para discutir el manejo o el diagnóstico? % :
7. Qué porcentaje de pacientes con enfermedad intersticial en el último año tuvieron diagnóstico de certeza? % :
8. Qué porcentaje de sus pacientes con ILD corresponden a enfermedades del tejido conectivo? % :
9. Qué porcentaje de sus pacientes con ILD corresponden a fibrosis pulmonar idiopática (FPI)? %
10. De los pacientes con FPI: cuántos se hacen diagnóstico por biopsia? % :
11. Qué porcentaje de sus pacientes con FPI es referido para una segunda opinión sobre tratamiento? % :
En los pacientes que Ud. NO realiza una segunda consulta es porque: no lo considera necesario □ no tiene fácil acceso □
12. Qué porcentaje de sus pacientes con FPI recibe tratamiento farmacológico específico? % :
13. Qué esquema de tratamiento indica Ud. habitualmente a sus pacientes con FPI?

14. Ha utilizado otras drogas de manera excepcional en sus pacientes con FPI? sí no
Cuáles?
15. Cuál cree Ud. que es la mediana de supervivencia de un paciente con FPI? Años
16. Le comunica Ud. a sus pacientes la verdadera expectativa pronóstica de su enfermedad?
siempre □ frecuentemente □ ocasionalmente □ nunca□
ESTA ES UNA ENCUESTA DE LA SECCION ENFERMEDADES INTERSTICIALES DE LA AAMR PARA IDENTIFICAR LAS PRACTICAS REALES DE MANEJO DE NUESTROS PACIENTES EN DIFERENTES CIUDADES
E IMPLEMENTAR ACCIONES QUE AYUDEN A OPTIMIZAR LAS MISMAS. LE AGRADECEMOS MUCHO SU
PARTICIPACION
1. Edad:
2. Lugar de trabajo:
CABA □ GBA □ Otros grandes centros urbanos □ Ciudad pequeña □ Pueblo o área rural □
3. Su especialidad es:
neumonología □ medicina interna □ terapia intensiva □ otra:
4. Ud. distribuye su práctica en % de su tiempo laboral:

5. Cuántas enfermedades intersticiales ve Ud. al año?
< de 5 5-10 10-20 20-30 > 30
Las siguientes preguntas se refieren a la institución a la que Ud. dedica LA MAYOR PARTE de su tiempo laboral
6. Cuenta Ud. con tomografía computada de alta resolución en la institución? sí no
7. Cuenta Ud. con medición de DLCO? sí no
8. Cuenta Ud. con medición de volúmenes pulmonares? sí no
Si contestó que sí: pletismografía □ método de wash-out □
9. Se realiza rutinariamente caminata de 6 minutos? sí no
10. Cuándo Ud. asiste en CUALQUIERA de sus lugares de práctica, un paciente con sospecha de enfermedad
intersticial pulmonar en qué porcentaje aproximado de los casos realiza:

11. En los pacientes en quienes NO realiza estos estudios, la principal causa es (marcar con una cruz):
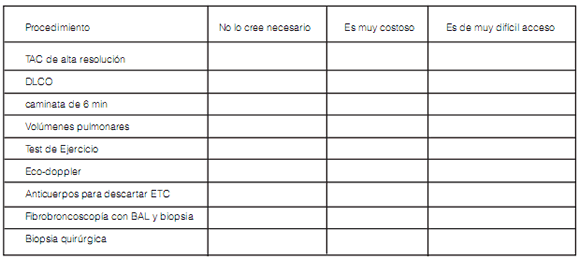
12. Si Ud. indica una biopsia quirúrgica, el análisis del material es llevado a cabo:
• solamente por el patólogo de la institución □
• ocasionalmente por un patólogo en consulta □
• frecuentemente por un patólogo en consulta □
• siempre por un patólogo en consulta □
13. Una vez que ha llegado al diagnóstico de una enfermedad difusa: Qué porcentaje de sus pacientes son consultados o referidos a una institución especializada para discutir el manejo o el diagnóstico?
% :
14. Qué porcentaje de los pacientes con enfermedad intersticial que vio en el último año tuvieron diagnóstico
de certeza?
% :
15. Qué porcentaje de sus pacientes con enfermedad intersticial corresponden a enfermedades del tejido conectivo?
% :
16. Qué porcentaje de sus pacientes con enfermedad intersticial corresponden a fibrosis pulmonar idiopática?
%
17. De los pacientes con FPI: cuántos se hacen diagnóstico por biopsia?
% :
18. Qué porcentaje de sus pacientes con FPI es referido para una segunda opinión sobre tratamiento?
% :
En los pacientes que Ud. NO realiza una segunda consulta es porque:
no lo considera necesario □ no tiene fácil acceso □
19. Qué porcentaje de sus pacientes con FPI recibe tratamiento farmacológico específico?
% :
20. Qué esquema de tratamiento indica Ud. habitualmente a sus pacientes con FPI?
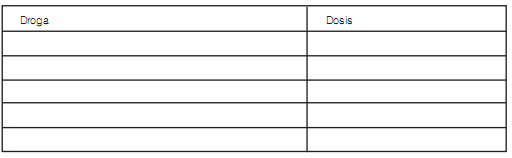
21. Ha utilizado otras drogas de manera excepcional en sus pacientes con FPI? sí no
Cuáles?
22. Cuál cree Ud. que es la mediana de supervivencia de un paciente con FPI?
supervivencia: años
23. Le comunica Ud. a sus pacientes la verdadera expectativa pronóstica de su enfermedad?
siempre □ frecuentemente □ ocasionalmente □ nunca □
24. Cuántos pacientes ha derivado Ud. para transplante de pulmón en los últimos 5 años?
número:
Si no ha derivado más pacientes es porque:
• no tiene pacientes con criterios de severidad suficiente □
• no cree que el transplante es una buena opción □
• cree que el transplante es inviable en nuestro medio □
1. Raghu G, Collard HR, Egan JJ et al. An official ATS/ERS/JRS/ALAT statement: idiopathic pulmonary fibrosis: evidence-based guidelines for diagnosis and management. Am J Respir Crit Care Med 2011; 183: 788-824.
2. Ley B, Collard HR, King TE Jr. Clinical course and prediction of survival in idiopathic pulmonary fibrosis. Am J Respir Crit Care Med 2011; 183: 431-440.
3. Cottin V. Current approaches to the diagnosis and treatment of idiopathic pulmonary fibrosis in Europe: the AIR survey. Eur Respir Rev 2014; 23(132): 225-30.
4. McGrath EE, Millar AB. Hot off the breath: triple therapy for idiopathic pulmonary fibrosis-hear the PANTHER roar. Thorax 2012; 67(2): 97-8.
5. Collard H, Loyd J, King TE Jr et al. Current diagnosis and management of idiopathic pulmonary fibrosis: A survey of academic physicians. Respiratory Medicine 2007; 101: 2011-2016.
6. Peikert T, Daniels C, Beebe TJ et al. Assessment of current practice in the diagnosis and therapy of idiopathic pulmonary fibrosis. Respiratory Medicine 2088; 102: 1342-1348.
7. Bando M. A prospective survey of interstitial idiopathic pneumonias in Japan. Article in press.
8. Cottin V, Cadranel J, Crestani B et al. Management of idiopathic pulmonary fibrosis in France: A survey of 1244 pulmonologists. Respiratory Medicine 2014; 108: 195-202.
9. Do Bois R. An early and more confident diagnosis of idiopathic pulmonary fibrosis. Eur Respir Rev 2012; 21: 124, 141-146.
10. Curbelo P. Encuesta de EPID en Latinoamérica-ALAT 2013. Respirar 2013; 5: 2 5-8.
11. Quadrelli S, Ciallella L, Catalán Pellet A et al. Compromiso pulmonar en esclerosis sistémica. Medicina (B. Aires) 2007; 67: 5.
12. Molinari L, Quadrelli S, Tabaj G et al. Factores predictores de la caída de la saturación de oxígeno durante la caminata de 6 minutos en la fibrosis pulmonar idiopática. Rev Am Med Resp 2009; 9: 175-180.
13. Lama VN, Flaherty KR, Toews GB et al. Prognostic value of desaturation during a 6- minute walk test in idiopathic interstitial pneumonia. Am J Respir Crit Care Med 2003; 168: 1084-90.
14. Flaherty KR, Andrei AC, Murray S et al. Idiopathic pulmonary fibrosis: prognostic value of changes in physiology and sixminute-walk test. Am J Respir Crit Care Med 2006; 174: 803-9.
15. King TE, Bradford WZ, Castro-Bernardini S et al. A phase 3 trial of pirfenidone in patients with idiopathic pulmonary fibrosis. N Engl J Med 2014; 370(22): 2083-92.
16. Noble PW, Albera C, Bradford WZ et al. Pirfenidone in patients with idiopathic pulmonary fibrosis (CAPACITY): two randomised trials. Lancet 2011; 377: 1760-1769.
17. Idiopathic pulmonary fibrosis: The diagnosis and management of suspected idiopathic pulmonary fibrosis. Nice Guidelines 2013.
18. Cottin V, Crestani B, Valeyre D et al. Diagnosis and management of idiopathic pulmonary fibrosis: French practical guidelines. Eur Respir Rev 2014; 23(132): 193-214.
19. Behr J, Günther A, Ammenweth W et al. German guideline for diagnosis and management of idiopathic pulmonary fibrosis. Pneumologie 2013; 67(2): 81-111.
20. The Idiopathic Pulmonary Fibrosis Clinical Research Network. N Engl J Med 2012; 366: 1968-1977.