Autor : JimĂ©nez Juan J.1, SĂvori MartĂn1
1 Unidad de NeumotisiologĂa, Centro Universitario de NeumonologĂa “Dr.J.M. Ramos MejĂa”, Facultad de Medicina de la Universidad de Buenos Aires. Hospital General de Agudos “Dr. J. M. Ramos MejĂa”. Ciudad AutĂłnoma de Buenos Aires. Argentina.
Correspondencia : Juan J. Jiménez. Urquiza 609: Correo electrónico: juanjimenezalazar1984@gmail.com
Resumen
La
morbimortalidad de la Enfermedad Pulmonar Obstructiva Crónica (EPOC)
está vinculada en parte a las comorbilidades. Muchas cohortes han
demostrado que las comorbilidades crónicas son más frecuentes en
pacientes con EPOC que en los que no la tienen influyendo en el
pronóstico final del paciente.
Objetivo:
Comparar
los Índices Charlson y CO-morbidity
Test (COTE) y su relación con la mortalidad en pacientes con EPOC.
Materiales
y métodos: Estudio
de cohorte prospectiva seguida durante veinte años, observacional, con
una visita a Diciembre de 2016. Se evaluaron e
incluyeron pacientes con EPOC (definición GOLD 2017), que presentaban
comorbilidades y se determinaron los Índices de Charlson
y COTE y se estableció su relación con la mortalidad. Se usaron
estadísticas convencionales y coeficiente de regresión lineal.
Resultados:
Se
incluyeron 354 pacientes con EPOC (edad 66,5 ± 8,4, 66,7% hombres, exfumadores
74,2%, 56 ± 29,7 paquetes/ año). A los veinte años estaban vivos
220 (62%) y fallecieron 134 (38%). Su clasificación fue: GOLD 1
(10.16%), 2 (43,78%), 3 (37%), 4 (9,03%); A (9%), B (48,3%), C (0,6%) y D
(41,8%); FEV1 post-broncodilatador 53,8 ± 20%. El índice de Charlson fue 4,1 ± 1,7 y el de COTE de 0,8 ± 0. Las
comorbilidades más frecuentes fueron Hipertensión (HTA) 24,2%,
Insuficiencia Cardíaca Congestiva (ICC) 12,4%, Diabetes (DBT) 8,2%,
Cáncer 7,3% y Síndrome de superposición Asma - EPOC (SAOC)
3,6%. Las patologías con mayor mortalidad fueron ICC 21%, HTA 11,2%, DBT
y cáncer 8,2%, Infarto Agudo de Miocardio (IAM) 6%, Síndrome de
Apneas - Hipopneas del Sueño (SAHS) y SAOC
1,5%, y Fibrilación auricular (FA) 0,75%. El índice COTE
correlaciona pobremente con el de Charlson (r =
0.47). Más de los dos tercios de los fallecidos tiene 4 o más
puntos del Charlson. 85% de los fallecidos tienen 1
punto o menos evaluados por el índice de COTE.
Conclusión:
Las
comorbilidades son muy frecuentes en obstrucción moderada a grave de
pacientes EPOC, especialmente B y D. Las más frecuentes son DBT e HTA.
Un puntaje ≥ a 4 puntos del índice Charlson
discrimina mejor la mortalidad en comparación al índice de COTE.
Hay una correlación pobre entre ambos índices.
Palabras
claves: EPOC;
Comorbilidades; Mortalidad; Charlson; COTE
Introducción
La
Enfermedad Pulmonar Obstructiva Crónica (EPOC) es una afección
respiratoria caracterizada por la limitación al flujo de aire1, 2. Afecta a más
del 5% de la población y se asocia con una alta morbilidad y mortalidad3, 4.
Según
las estimaciones de la OMS, 65 millones de personas padecen enfermedad pulmonar
obstructiva crónica (EPOC) de moderada a grave. Las apreciaciones
muestran que la EPOC se convierte en 2030 en la tercera causa de muerte en todo
el mundo5.
En
la revisión de Dal Negro et al, del año
2015 se observó que los pacientes con EPOC presentaron comorbilidades
cardiovasculares, metabólicas, digestivas y osteoarticulares6.
Las
guías GOLD (Global Initiative for Chronic Obstructive
Lung Disease) del 2011,
establece en la definición que las comorbilidades influyen en la
“severidad” y pronóstico de la enfermedad y se introÂduce el
CAPÍTULO 6 – “Comorbilidades asociadas”7.
En
la cohorte BPCO del año 2013 de Burgel et al,
se observa el impacto que tienen las comorbilidades en la calidad de vida de
los pacientes con EPOC8.
La
EPOC se ha relacionado con varias comorbilidades que influyen de manera
importante en la morbimortalidad de estos pacientes9.
En
pacientes con EPOC severa o muy severa, la causa más frecuente de muerte
es respiratoria. Mientras en los que tienen EPOC de leve a moderada la
mortalidad está asociada a comorbilidades cardiovasculares y
cáncer de pulmón10.
La
primera comunicación científica de comorbilidades de una cohorte
de pacientes con EPOC fue expuesta en el Congreso de la Asociación
Argentina de Medicina Respiratoria (AAMR) del año 2015 con el nombre
“Comorbilidades de la EPOC en la Región Centro del país” y
establecieron el riesgo de mortalidad a través del Índice de COTE11.
Existen
índices reconocidos que evalúan las comorbilidades en diferentes
enfermedades crónicas.12,13,17
El
índice de Charlson publicado en 1987 valora
las comorbilidades asociadas a enfermedades crónicas con la
intención de evaluar el riesgo de muerte en pacientes hospitalizados de
un modo más objetivo12,13.
El
índice COTE es un índice basado en 10 enfermedades y fue
desarrollado para pacientes con EPOC17.
El
objetivo de este estudio es comparar los Índices de Charlson
y COTE, y relacionarlos a la mortaÂlidad en una cohorte de pacientes con EPOC
seguida por dos décadas.
Materiales y
métodos
Estudio
de cohorte observacional, prospectivo y con un corte transversal a Diciembre de 2016. Se inÂcluyeron pacientes con EPOC
(definición GOLD 2017) ajustándolo a su severidad: GOLD 1 si el
VEF1 post broncodilatador era mayor al 80% del predicho con relación
VEF1 /CVF menor a 0.7; GOLD 2 si el VEF1 estaba entre 79-50%; GOLD 3 si el VEF1
estaba entre 30-49% y GOLD 4 si era menor o igual a 29%, así como también
la evaluación combinada modificada de la EPOC en los grupos ABCD que se
basan exclusivamente en los síntomas y en los antecedentes de
exacerbaciones18.
Se
les realizaron evaluaciones funcionales (espirometría
y prueba de marcha de 6 minutos). Se calculó el índice BODE y se
valoraron las comorbilidades a través de los índices de BODE, Charlson y COTE con seguimiento de sobrevida de 1996 a Diciembre de 201612, 13, 17, 19.
Se evaluó la mortalidad según el estado vital al 31 de Diciembre
de 2016 desde su fecha de diagnóstico.
El
índice de Charlson consiste en 19 condiciones
médicas catalogadas en cuatro grupos de acuerdo con el peso asignado a
cada enfermedad. En 1994 Charlson y
colaboradores validaron el uso combinado de comorbilidad y edad12,13.
El
índice COTE se elaboró con 10 enfermedades, que demostró
un valor predictivo de mortalidad independiente del BODE y la presencia de una
puntuación ≥ 4 incrementa más de 2 veces el riesgo previsto
de muerte en cada cuartil del BODE17.
Análisis
estadístico
Las
variables continuas se expresaron en media ± desvío standard (DS, en
caso de distribución gausÂsiana) o mediana y rango intercuartilo
veinticinco y setenta y cinco (IC 25-75, en caso de distribución no
gaussiana). Las variables categóricas se expresarán en
porcentajes. Para prueba de correlación se usó la lineal de
Pearson. Se consideró significativo un error alfa de p < 0,05.
Resultados
Las
características demográficas se describen en la Tabla 1.
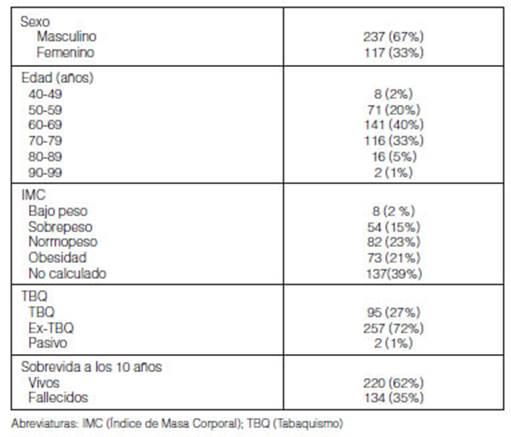
Se
incluyeron 354 pacientes con EPOC: edad 66,5 ± 8,4, 66,7% hombres, exfumadores
74,2% (56 ± 29,7 paquetes/año). A los diez años estaban vivos
220(62%) y fallecieron 134 (38%), seguimiento 28 (12-54,7) meses (mediana,
IC25-75%) (Tabla 1).
Su
clasificación fue: GOLD 1 (10,16%), 2 (43,78%), 3 (37%), 4 (9,03%); A
(9%), B (48,3%), C (0,6%) y D (41,8%) con un FEV1 post-broncodilatador promedio
de 53,8 ± 20% (Figura 1).
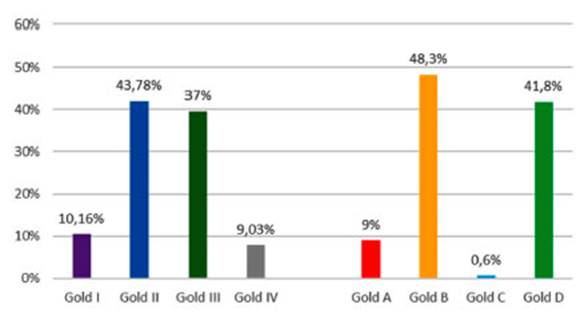
La
distancia recorrida en la prueba de marcha de 6 minutos fue en promedio
294,76±160,8 metros y el puntaje de BODE fue: leve (6,79%), moderado (17,47%),
grave (41,74) y muy grave (33,98%) con un promedio de 5,5 ± 1,9 puntos (Figura
2).
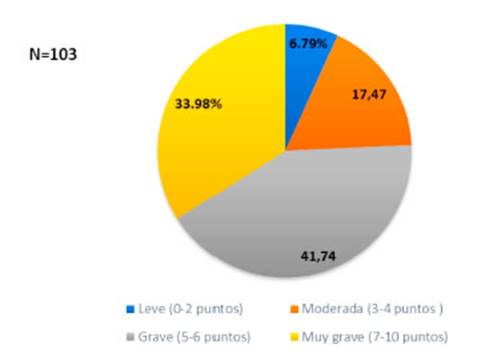
Las
comorbilidades más frecuentes fueron: Hipertensión Arterial (HTA)
24.2%, Insuficiencia Cardíaca Congestiva (ICC) 12,4%, Diabetes (DBT)
8,2%, Cáncer 7,3% y Síndrome de Combinación Asma – EPOC
(ACOS) 3,6% (Figura 3).
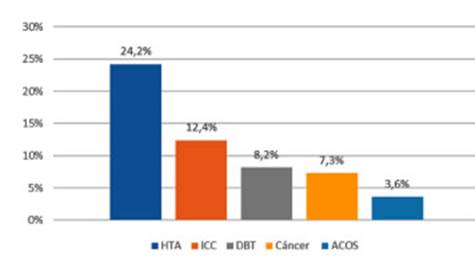
Las
patologías con mayor mortalidad fueron ICC 21%, HTA 11,2%, DBT y
cáncer 8,2%, IAM 6%, SAHS y ACOS 1,5%, y FA 0,75%.
Además,
la mayor parte de las comorbilidades se presentaron en pacientes en estadios
Gold B y D, y en aquellos cuyo grado de obstrucción es moderado y grave.
La
HTA, ICC, IAM, así como también la DBT fueron las comorbilidades
más frecuentes presentes en los pacientes.
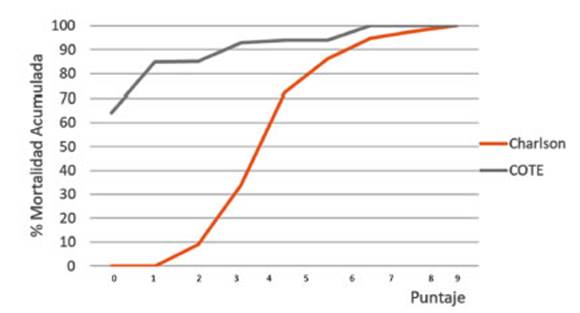
La
media del índice Charlson fue 4,1 ± 1,7. El
punto de corte mayor o igual a 4 puntos discrimina al 66% de los fallecidos. La
media del índice COTE fue 0,8 ± 0,1. El 85% de los fallecidos tiene un
punto o menos del COTE (Figura 4).
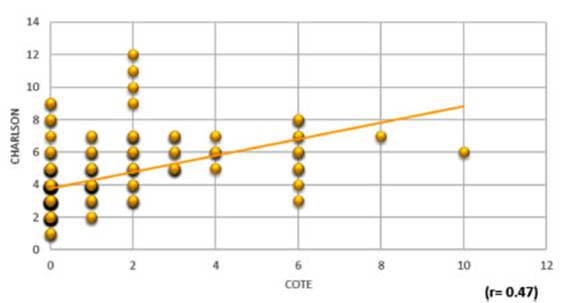
El
índice COTE correlaciona pobremente con el de Charlson
(r = 0,47) (Figura 5).
Discusión
En
una cohorte de más de 350 pacientes con EPOC seguidos en un servicio de Neumonología por veinte años, la mayor parte
de las comorbilidades se presentaron en pacientes en estadios GOLD B y D, con
grado de obstrucción moderado y severo, siendo la HTA, ICC, IAM y DBT
las comorbilidades más freÂcuentes. La correlación de los
índices Charlson y COTE fue pobre. Un puntaje ≥
a 4 puntos del índice Charlson
discriminó mejor la mortalidad que el índice de COTE.
Las
patologías cardiovasculares y la diabetes son las comorbilidades que
más prevalecen en los paÂcientes con EPOC, así como relacionadas
con la mortalidad.
En
las diferentes cohortes como ECLIPSE y PLATINO la presencia de comorbilidades
en la EPOC es de gran relevancia y establecen mortalidad en este tipo de
pacientes20,21. En el estudio
ECLIPSE las comorbilidades más frecuentes fueron la osteoporosis,
ansiedad y cardiopatías. La presencia de cardiopatías y de
diabetes mellitus aumentaron la probabilidad de muerte e inclusive se
estableció un clúster C, llamado EPOC inflamado con
comorbilidades, en donde se observó que este grupo durante el seguimiento
presentó peor sobrevida20.
En el estudio PLATINO las patologías mayormente reportadas en las 5
ciudades fueron la hipertensión arterial y las enfermedades
cardiovasculares, y estas últimas estaban asociadas a mayor mortalidad21.
La
mayor de parte de estas comorbilidades en los pacientes que tenían grado
de obstrucción moderada y severa, y en los grupos B y D.
Ana
López y col. del año 2015 de un total de 811 pacientes evaluados
comprobó elevada prevalencia de comorbilidades (media de 3.55 patología
Ă— paciente), morbilidad > 90 % de la muestra con > 2 comorbiÂlidades,
enfermedad cardiovascular como comorbilidad más común, las
enfermedades psiquiátricas es la tercera en frecuencia, mayor presencia
de ansiedad que de depresión, elevada prevalencia de comorbiliÂdades en
estadios tempranos de la EPOC, mayor porcentaje de comorbilidades en estadios B
y D, COTE bajo para la muestra en general (2,25) y mayor riesgo de mortalidad
en grupos más sintomáticos (B y D)12.
El
índice de Charlson fue propuesto por Mary Charlson y colaboradores en 1987 con el objetivo de
desarrollar un instrumento pronóstico de comorbilidades que
individualmente o en combinación pudieÂra incidir en el riesgo de
mortalidad a corto plazo de pacientes incluidos en estudios de investigación.
Inicialmente adaptado para evaluar supervivencia al año, se
adoptó finalmente en su forma definitiva para supervivencia a los 10
años11.
En
1994 Charlson y colaboradores validaron el uso
combinado de comorbilidad y edad13.
Una punÂtuación de 1 se asigna a infarto de miocardio, insuficiencia
cardíaca congestiva, enfermedad vascular periférica, enfermedad
cerebrovascular, demencia, EPOC, enfermedad del tejido conectivo, enfermedad
ulcerosa, enfermedad hepática leve y diabetes. Se coloca una
puntuación de 2 a la diabetes con daño del órgano
terminal, hemiplejia, enfermedad renal y neoplasias malignas, incluyendo
leucemia y linfoma. Se atribuye una puntuación de 3 a enfermedad
hepática moderada o grave, mientras que el SIDA y a los tumores malignos
metastásicos se les atribuye una
puntuación de 6. En los resultados se encontró que el riesgo
relativo de muerte para cada década de edad fue 1,42 (IC 95% = 1.08-
1.88) y para cada incremento en el grado de comorbilidad fue de 1,46 (IC 95 % =
1,22-1,74). Por lo tanto, el riesgo relaÂtivo estimado y ajustado para cada
unidad (edad/comorbilidad) fue de 1,45 (IC 95% = 1,25-1,68)12,
13.
El
índice de Charlson publicado en 1987 valora
las comorbilidades asociadas a enfermedades crónicas con la
intención de evaluar el riesgo de muerte en pacientes hospitalizados de
un modo más objetivo, permitiendo conocer el pronóstico de los
pacientes con comorbilidades en la población geriátrica12,13.
El
índice COTE es un índice basado en 10 enfermedades y fue
desarrollado para pacientes con EPOC17.
Su valoración se obtiene sumando la puntuación asignada a las
enfermedades que presente el paciente; si es mayor o igual a 4, se asocia con
un aumento de 2,3 veces el riesgo de muerte17.
Se
ha demostrado una pobre correlación entre los dos índices
más usados para evaluar las comorbiÂlidades (Figura 5). El
índice Charlson mayor o igual a 4 puntos
discrimina mejor la mortalidad (66% de los fallecidos), pero no así el
índice de COTE (85% de los fallecidos tienen puntaje 0 a 1) (Figura
4). Creemos que esto se debe a que este último no puntúa de
manera adecuada patologías que establecen mortalidad importante en
pacientes con EPOC.
Divo
y col. diseñaron un estudio de influencia pronóstica,
en términos de mortalidad, de las comorbiliÂdades asociadas a la EPOC.
En total se revisaron 79 comorbilidades y, aunque la HTA, la dislipidemia y la apnea obstructiva del sueño fueron
las más prevalentes, su riesgo de mortalidad no fue significativo. Solo
12 de las enfermedades encontradas se asociaron de forma independiente a riesgo
de muerte en pacienÂtes con EPOC: cáncer de pulmón, ansiedad en
población femenina, fibrosis pulmonar, cirrosis hepática,
fibrilación auricular, neuropatía diabética, insuficiencia
cardíaca y cardiopatía isquémica. Este índice es
más fácil de calcular que el Charlson y
predice mejor el riesgo de mortalidad, en opinión de los autores17.
Almagro
y col. evaluaron el impacto en la mortalidad después de la
hospitalización por EPOC. Se observó que el Índice de Charlson de 3 puntos (correspondiente a 2 enfermedades
crónicas o una enÂfermedad aparte de la EPOC), tenían el doble de
posibilidades de fallecer como predictor de mortalidad post-hospitalaria (P
> 0.0006) independientemente de la edad, sexo o FEV1. La mayor comorbilidad
asociada fue la insuficiencia cardíaca crónica y fue la
única significativa en el análisis bivariado
(p 0,001: OR 2,3; CI 1,39 a 2,83)14.
En
el año 2010 en un nuevo estudio realizado por Almagro y col, donde se
incluyeron 398 pacientes con EPOC, las comorbilidades más frecuentes
fueron hipertensión arterial (55%), arritmias (27%) y diabetes mellitus
(26%). Un 27% tuvo insuficiencia cardiaca, un 17% tuvo enfermedad coronaria y
un 9% tuvo infarto de miocardio previo con una puntuación del índice
de Charlson fue de 2,72. No se encontró
relación rentre la mortalidad hospitalaria y el número de
comorbilidades (p = 0,8) o el índice de Charlson
(p = 0.6)15.
En
el estudio PROFUND de España se observó que la puntuación
media del índice de Charlson de 3,99, que es
claramente superior al descrito por Almagro y col. en el 2010. Las enfermedades
cardiovasculares, la diabetes, la dislipemia, la
insuficiencia renal y la anemia han sido las comorbilidades más
frecuentes. Observándose que, a mayor comorbilidad, medida con el
índice de Charlson, hay mayor mortalidad16.
Como
conclusión, en una cohorte de pacientes con EPOC moderada a grave, con
predominio del grupo B y D seguidos por veinte años, las comorbilidades
más frecuentes fueron la HTA, ICC, IAM y DBT. Se ha demostrado una pobre
correlación entre los dos índices más usados para evaluar
las comorbilidades. El índice Charlson mayor o
igual a 4 puntos discrimina mejor la mortalidad, pero no así el
índice de COTE. Las comorbilidades en un paciente con EPOC son
importantes de identificar porque se relacioÂnan a deterioro mayor de la
calidad de vida, aumento del consumo de recursos de salud y mortalidad.
Conflicto
de intereses: Los
autores no declaran ningún conflicto de interés.
Bibliografía
1.
Buist AS, McBurnie MA, Vollmer WM, et al. International variation
in the prevalence of COPD (the BOLD Study): a population-based prevalence study. Lancet 2007; 370: 741.
2.
Gershon AS, Warner L, Cascagnette
P, et al. Lifetime risk of developing chronic obstructive pulmonary disease: a longitudinal population
study. Lancet 2011; 378:
991.
3.
Centers for Disease Control
and Prevention (CDC). Chronic
obstructive pulmonary disease among adults--United States, 2011. MMWR Morb Mortal Wkly Rep 2012; 61: 938.
4.
GBD 2015 Chronic Respiratory
Disease Collaborators.
Global, regional, and national deaths,
prevalence, disability-adjusted
life years, and years lived with
disability for chronic obstructive pulmonary disease and asthma, 1990-2015: a systematic analysis for the
Global Burden of Disease Study 2015. Lancet Respir Med 2017; 5: 691.
5.
World Health Organization [consultado 23/5/2010]. Disponible en:
http://www.who.int/respiratory/copd/burden/en/index.html.
6.
Dal Negro et al. Prevalence
of different comorbidities
in COPD patients by gender and GOLD stage. Multidisciplinary ReÂspiratory
Medicine 2015; 10: 24.
7.
Global Initiative for Chronic Obstructive Lung Disease. Global strategy for the
diagnosis, management, and prevention
of chronic obstructive pulmonary disease (2011 Report).
8.
Pierre-Régis Burgel
et al. Impact of comorbidities
on COPD-specific health-related quality of life. Respiratory Medicine 2013;
107: 233-41.
9.
Global Initiative for Chronic Obstructive Lung Disease. Global strategy for the
diagnosis, management, and prevention
of chronic obstructive pulmonary disease (2021 Report). https://goldcopd.org/ (Accessed
on November 4, 2020).
10.
Soriano JB, Visick GT, Muellerova
H, et al. Patterns of comorbidities
in newly diagnosed COPD and
asthma in primary care. Chest. 2005; 128: 2099-107.
11.
Ana López et al. Comorbilidades de la EPOC en la Región Centro
del país. Congreso Argentino de Medicina Respiratoria. 2015.
12.
Charlson ME, Pompei P, Ales
KL, et al. A new method of classifying
prognostic comorbidity in
longitudinal studies: developÂment
and validation. J Chronic Dis 1987; 40(5): 373-83.
13.
Charlson M, Szatrowski TP,
Peterson J, et al. Validation of a combined comorbidity index. J Clin Epidemiol
1994; 47: 1245-51.
14.
Almagro P, Calbo E, Ochoa de Echagüen
A, et al. Mortality After Hospitalization for COPD. Chest. 2002; 121(5): 1441-8.
15.
Almagro P, Salvadó M, García-Vidal C,
et al. Recent improvement
in long-term survival after a COPD hospitalisation. Thorax. 2010; 65: 298-302.
16.
Díez Manglano J, Bernabeu-Wittel M, Escalera-Zalvide A, et al; en representación de los
investigadores del proyecto PROÂFUND. Comorbilidad, discapacidad y mortalidad
en pacientes pluripatológicos con enfermedad
pulmonar obstructiva crónica. Rev Clin Esp. 2011; 211: 504-10.
17.
Divo M, Cote C, De Torres JP et al. Comorbidities and
risk of mortality in patients with chronic
obstructive pulmonary disease. Am J Respir Crit Care Med.
2012; 186: 155-61.
18.
Vogelmeier CF, Criner GJ, Martinez FJ, et al. Global strategy
for the diagnosis, management, and prevention of chronic obstructive lung disease 2017 Report: GOLD Executive Summary. Am J Respir Crit Care Med
2017; 195: 557-82.
19.
Celli BR, Cote CG, Marin
JM, et al. The Body-Mass Index, Airflow Obstruction, Dyspnea, and Exercise Capacity Index in Chronic Obstructive Pulmonary Disease. N Engl J Med. 2004; 350:1 005-12.
20.
J. Vestbo, W. Anderson, H.O. Coxson,
et al. Evaluation of COPD Longitudinally
to Identify Predictive Surrogate End-points (ECLIPSE). Eur Respir J 2008; 31: 869-73.
21.
López Varela MV, Montes de Oca M, Halbert R,
et al. Comorbilidades y estado de salud en individuos con y sin EPOC en 5
ciudades de América Latina: Estudio PLATINO. Arch
Bronconeumol. 2013; 49: 468