Autor : Blanco MagalĂ 1,2 Ernst Glenda2,3 Salvado Alejandro1 Borsini Eduardo1,2
1Centro de Medicina Respiratoria. Hospital BritĂ¡nico de Buenos Aires 2 Unidad de Sueño y VentilaciĂ³n. Hospital BritĂ¡nico de Buenos Aires 3ComitĂ© Asesor CientĂfico. Docencia e InvestigaciĂ³n. Hospital BritĂ¡nico de Buenos Aires
Correspondencia :
Resumen
IntroducciĂ³n:
El tratamiento
con presiĂ³n positiva puede generar efectos adversos. Para conocer el perfil de
cumplimiento e intoleÂrancias analizamos conductas instituidas por kinesiĂ³logos
de una Unidad de Sueño.
Material
y MĂ©todos: Estudio
retrospectivo, trasversal y observacional. Se incluyeron pacientes > 18 años
con presiĂ³n positiva derivados a la consulta kinĂ©sica.
Resultados:
Durante
cuatro años se evaluaron 244 pacientes; 165 hombres (67%), edad; 65.7 ± 11.6
años, IMC (kg/m2)
31.0 ± 5.4, de los cuales 61% utilizaba CPAP fija, 29% autoajustable, 8%
dispositivos binivelados, mĂ¡scaras nasales 147 (60%),
oronasales 52 (21%); almohadillas 37 (15%) y termohumidificador 92 (36%).
Los
motivos de consultas fueron; control de la terapia (239; 61%), intolerancias
(67; 17%) y calibraciĂ³n (51; 13%).
El
cumplimiento (horas/noche) fue de 4.61 ± 2.1 con un % de noches > 4 horas de
67 ± 36 %. No hallamos diferencias de cumplimiento entre primer y segundo año
(4.5 vs. 5.0 horas/noche) p > 0.13, aunque este fue mayor a partir de 600 dĂas
de uso de la terapia (p < 0.05).
141
pacientes (57%) presentaban dificultades siendo mĂ¡s frecuentes las fugas (19%)
o intolerancias a la mĂ¡scara (10%). Un (97%) de los pacientes resolvieron
intolerancias con 194 conductas; demostraciĂ³n de mĂ¡scaras (94; 48%),
calibraciĂ³n (44; 22%), educaciĂ³n (45; 23%), titulaciĂ³n (13; 6%) y derivaciĂ³n al
neumonĂ³logo (14; 7%).
Conclusiones:
Dos
terceras partes de los pacientes cumplen el tratamiento con presiĂ³n positiva y
la mitad presenta intolerancias. La consulta kinésica especializada puede
contribuir a la identificaciĂ³n y resoluciĂ³n de dificultades durante la terapia.
Palabras
clave: SĂndrome
de apneas del sueño, Tratamiento con CPAP, Adherencia
Recibido: 30/06/2020
Aceptado: 08/11/2020
IntroducciĂ³n
La
terapia con CPAP es el tratamiento de primera lĂnea para las apneas del sueño
de mecanismo obsÂtructivo (AOS) de grado moderado y severo1,
2. Su eficacia depende del cumplimiento y las intolerancias
de origen multifactorial, siendo frecuentes en fases iniciales del tratamiento3-7.
Un
equipo multidisciplinario resulta crucial para contribuir al tratamiento con
presiĂ³n positiva continua en las vĂas aĂ©reas (CPAP) en el paciente con
patologĂa respiratoria del sueño. La atenciĂ³n personalizada y un enfoque de
medicina de precisiĂ³n, determinan que el tratamiento debe tener en cuenta
preferencias y respuesta individual al tratamiento8-13.
Diversos
estudios muestran que profesionales de la salud no médicos pueden tener una
funciĂ³n amplia y diversa; durante el seguimiento y en la gestiĂ³n clĂnica de
pacientes con AOS o que precisen CPAP o ventilaciĂ³n no invasiva (VNI)8-12. La educaciĂ³n de los
pacientes y el seguimiento del tratamiento son competencias importantes en este
aspecto10-12, asĂ como la
identificaciĂ³n y resoluciĂ³n de los principales efectos secundarios3,12-13.
Por
otro lado, los dispositivos de CPAP graban datos que permiten evaluar su
desempeño mediante monitoreo de cumplimiento, fugas, nivel de presiĂ³n terapĂ©utica
y eventos residuales. Esta es una forma Ăºtil de evaluar su eficacia en el
tiempo y a través de las distintas intervenciones8-14 y son cruciales para la
identificaciĂ³n de intolerancias.
Con
la finalidad de conocer el cumplimiento, perfil de las consultas y motivos de
intolerancia, en una consulta monogrĂ¡fica conducida por kinesiĂ³logos, nos
propusimos analizar las conductas instituidas en una Unidad de Sueño.
Objetivos
–
Conocer el cumplimiento, las causas de intolerancias en el tratamiento con CPAP
y las conductas instituidas para su resoluciĂ³n.
Material y MĂ©todos
Diseño del estudio
Estudio
retrospectivo, trasversal y observacional en un Ăºnico centro.
Se
revisaron datos de recolecciĂ³n sistemĂ¡tica de las consultas externas entre
enero de 2016 a enero de 2020 obtenidos desde un consultorio especializado de
adaptaciĂ³n y seguimiento de CPAP dependiente de la Unidad de Sueño de un
hospital de comunidad.
Este
estudio fue aprobado por el ComitĂ© de RevisiĂ³n Institucional del Hospital
BritĂ¡nico de acuerdo a los principios Ă©ticos de la declaraciĂ³n de Helsinki y
sus modificaciones sucesivas (protocolo CRIHB #1030, aprobado el 15 marzo
2020).
PoblaciĂ³n
Se
incluyeron pacientes > 18 años con AOS evaluados en la consulta monogrĂ¡fica
de medicina del sueÂño coordinada por una kinesiĂ³loga respiratoria, derivados
para monitoreo del tratamiento con CPAP, educaciĂ³n y entrenamiento en el uso
del dispositivo o demostraciĂ³n de interfases.
Se
consideraron las consultas de pacientes sin experiencia previa, asĂ como en
aquellos que ya haÂbĂan cumplido adaptaciĂ³n, asĂ como tambiĂ©n los pacientes con
diagnĂ³stico de sĂndrome de obesidad-hipoventilaciĂ³n,
respiraciĂ³n periĂ³dica y quienes requieran otras modalidades de tratamiento de
presiĂ³n positiva (ventilaciĂ³n con dos niveles de presiĂ³n, ventilaciĂ³n
servo-controlada).
Durante
la consulta rutinaria del kinesiĂ³logo, no se intervino ni modificĂ³ la
indicaciĂ³n de la terapia con CPAP o ventilaciĂ³n no invasiva, que fue realizada
por los respectivos mĂ©dicos neumonĂ³logos traÂtantes,
tal como habitualmente sucede en la sistemĂ¡tica de nuestra Unidad de Sueño.
Aquellos
pacientes que no precisaban tratamientos con presiĂ³n positiva o padecĂan otra
patologĂa del sueño no respiratoria fueron excluidos.
Datos de cumplimiento, eficacia y tolerancia de la terapia con CPAP/VNI
El
Ăndice de apneas e hipopneas basal (IAH) se obtuvo de
los registros de polisomnografĂa (PSG) o poligrafĂa respiratoria
(PR) y el Ăndice de masa corporal (IMC) fueron registrados de los informes de
los estudios de sueño.
Se
tomaron en cuenta los datos consignados durante la visita al consultorio en
relaciĂ³n a; motivo de consulta, antigĂ¼edad de la terapia, uso medio y
porcentaje de noches de uso > 4 horas en Ăºltimos 30 dĂas, eventos de
intolerancia referidos por cada paciente en relaciĂ³n a los dispositivos
(presiĂ³n, fuga auto-percibida y nivel de humidificaciĂ³n del aire inhalado).
Los
datos objetivos de seguimiento se obtuvieron a partir de la descarga de la
informaciĂ³n de la memoria de los dispositivos (SD Card)
mediante los software; Encoreâ„¢ Pro II Philips-Respironicsâ„¢, ResScanâ„¢ de ResMedâ„¢, ResSmartâ„¢ de BMC
Medicalâ„¢, o bien mediante la plataforma online Air Viewâ„¢ (monitoreo remoto) de ResMedâ„¢.
Se
consignaron las mĂ¡scaras utilizadas y los principales efectos adversos o
lesiones relacionadas a las interfases.
Los
datos de presiĂ³n efectiva se obtuvieron del anĂ¡lisis visual de la curva de
presiĂ³n/tiempo. Cuando estuvo disponible se registraron datos de cumplimiento,
fuga media y de Ăndice de apneas e hipopneas residual
(IAHr) en eventos por hora (ev/h).
AnĂ¡lisis estadĂstico
Los
datos se presentaron como porcentajes en las variables categĂ³ricas. Las
variables continuas con distribuciĂ³n normal se expresan como nĂºmero y
porcentaje (n; %) o medias y desvĂo estĂ¡ndar, y las variables sin distribuciĂ³n
normal como mediana y percentilo (25-75%).
Para
comparar diferencias se utilizĂ³ el test de Fisher, Mann Withney
o χ2 segĂºn el tipo de
variables. Para la comparaciĂ³n de presiones de terapia se ejecutĂ³ un anĂ¡lisis
de regresiĂ³n lineal. Para el anĂ¡lisis estadĂstico se utilizĂ³ Graph Pad Prism-8.02â„¢ software.
Resultados
Durante
cuatro años fueron evaluados 244 pacientes en 388 visitas, de los cuales 165
fueron hombres (67%), edad; 65.7 ± 11.6 años, IMC (kg/m2)
31.0 ± 5.4. La Tabla 1 resume las caracterĂsticas de la poblaciĂ³n del
estudio.
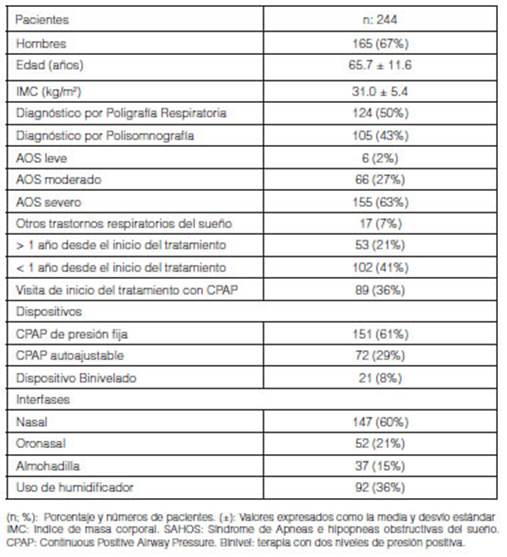
El
diagnĂ³stico se estableciĂ³ mediante polisomnografĂa
(43%), poligrafĂa respiratoria domiciliaria (50%) o ambos (6%). Seis pacientes
presentaban AOS leve (2%), moderada en 66 (27%) y severo en 155 casos (63%). Un
7% correspondieron a patologĂas respiratorias vinculadas al sueño diferente a
AOS.
Al
momento de la consulta, el 61% utilizaba CPAP de presiĂ³n fija, 29% CPAP
autoajustable y 8% dispositivos binivelados. Al
momento de la evaluaciĂ³n usaban mĂ¡scaras nasales 147 (60%), oronasales
52 (21%); almohadillas 37 (15%) y 92 pacientes (36%) utilizaban sistemas de termohumidificaciĂ³n.
MantenĂan
mĂ¡s de 1 año de tratamiento con dispositivos de presiĂ³n positiva 53 pacientes
(21%), < 1 año; 102 (41%), e iniciaron el tratamiento con asesoramiento
kinésico; 89 pacientes (36%).
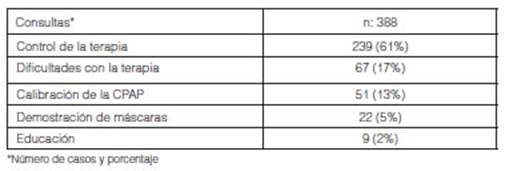
Al
analizar las visitas (mĂ¡s de una por paciente), los motivos de consultas se
debieron fundamentalÂmente a control de la terapia (239; 61%), intolerancias
(67; 17%) y calibraciĂ³n de la CPAP (51; 13%). La Tabla 2 expone los
motivos de derivaciĂ³n y consulta inicial.
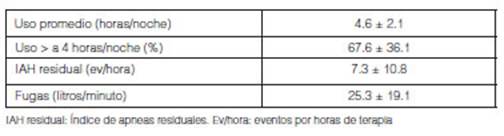
El
cumplimiento del tratamiento con presiĂ³n positiva (horas/noche) fue de 4.6 ±
2.1 con una proporÂciĂ³n de noches con uso > 4 horas en los 30 dĂas previos a
la consulta de 67 ± 36%. 94 pacientes (38%) presentaba un cumplimiento > al
75% de las noches. (Tabla 3)
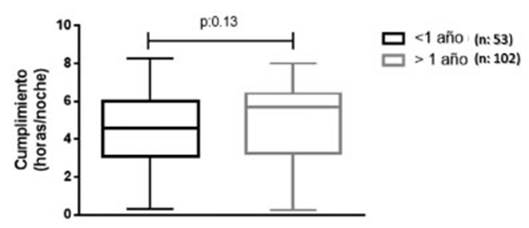
No
hallamos diferencias en el cumplimiento cuando comparamos el primer y segundo
año desde el inicio de la utilizaciĂ³n de CPAP (4.5 vs. 5.0 horas/noche) p >
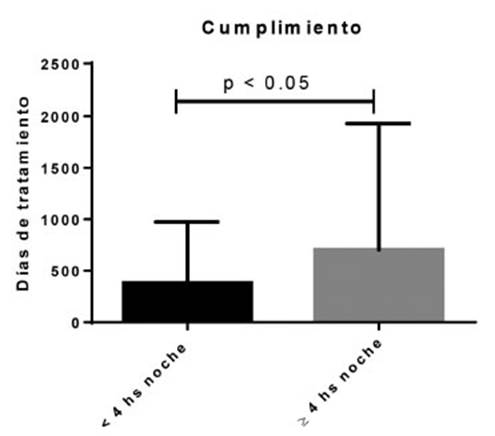
0.13 (Figura 1). Sin embargo, fue mayor el porcentaje de noches con uso
del dispositivo > 4 horas en relaciĂ³n a una mayor antigĂ¼edad de la terapia,
evidenciĂ¡ndose esta diferencia a partir de los 600 dĂas desde el inicio del
tratamiento (FiguÂra 2) p < 0.05.
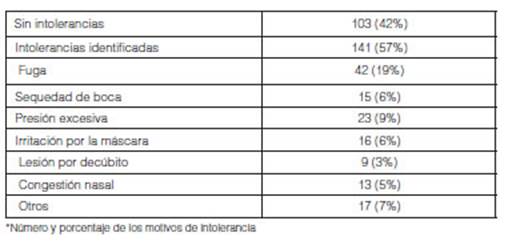
141
pacientes (57%) manifestaron intolerancias, siendo las mĂ¡s frecuentes; fugas
(42; 19%) y las relacionadas con la mĂ¡scara o termohumidificaciĂ³n
(Tabla 4 y Figura 3). En 138 casos (97%) se pudo identificar y resolver
las intolerancias durante la entrevista kinésica.

En
el grupo con > 1 año de tratamiento (n; 53), 36 pacientes refirieron
intolerancia (67%), aunque 34 (64%) cumplĂan la terapia mĂ¡s de 4 horas/noche y
30 (56%) cumplĂan > 75% de las noches > 4 horas en los 30 dĂas previos a
la consulta. (Tabla 5)

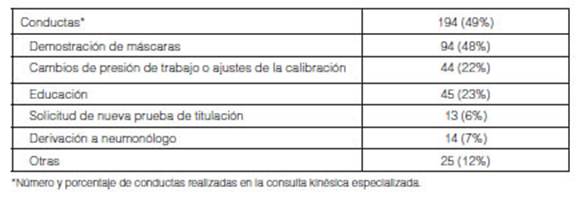
Finalmente,
se instituyeron 194 conductas para la resoluciĂ³n de las intolerancias
detalladas en la Tabla 6.
DiscusiĂ³n
Este
trabajo expone la complejidad del seguimiento de los pacientes con AOS durante
el tratamiento con presiĂ³n positiva en las vĂas aĂ©reas.
En
nuestra poblaciĂ³n, un tercio de los pacientes con CPAP requirieron intervenciones
referidas al dispositivo o mĂ¡scara, o bien necesitaron orientaciĂ³n para guiar
el tratamiento, corregir las intolerancias o resolver efectos adversos de la
terapia.
En
pacientes con AOS en fase de adaptaciĂ³n o seguimiento, el modelo de trabajo de
nuestra unidad considera la participaciĂ³n del kinesiĂ³logo/a respiratorio, con
derivaciĂ³n bidireccional desde y hacia el mĂ©dico neumonĂ³logo.
El seguimiento a mediano plazo (primeros seis meses) es el periodo en el que se
producen los principales efectos secundarios, que adecuadamente resueltos
determinan el Ă©xito en tĂ©rminos de aceptaciĂ³n y mantenimiento de la terapia a
largo plazo12. El papel del personal no médico en una Unidad de
Sueño puede ejercer un punto de control en la semiologĂa del paciente y de su
equiÂpamiento, e involucrar a los tĂ©cnicos del laboratorio de sueño, enfermeros
y kinesiĂ³logos.
En
esta cohorte de pacientes el cumplimiento fue aceptable (cercano al 70%) con
una media de utiliÂzaciĂ³n > 4 hs/noche similar al
descripto en otros trabajos nacionales e internacionales16-20. Sin
embargo, la consulta especializada permitiĂ³ identificar intolerancias
frecuentes y generar una retroalimentaciĂ³n positiva (feed-back)
que permita a los pacientes y el equipo tratante interactuar para resolverlas3.
Entre
los motivos de consulta, fue predominante la derivaciĂ³n para control de la
adherencia al trataÂmiento. Los datos objetivos de cumplimiento son
fundamentales para la toma de decisiones durante el seguimiento11-14.
Sin embargo, la evaluaciĂ³n clĂnica permitiĂ³ identificar intolerancias, factor
predictor de abandono del tratamiento, aĂºn en aquellos pacientes que
consultaron para la descarga rutinaria de datos desde el dispositivo.
Se
ha sugerido que en nuestro paĂs el escaso contacto con el hospital de
referencia dificulta el manÂtenimiento del tratamiento con CPAP21.
Existen evidencias preliminares de calidad deficiente en el otorgamiento del
equipamiento, jerarquizando la labor clĂnica de monitoreo en unidades de
referencia22.
Adicionalmente
fueron identificados otros problemas clĂnicos frecuentes como; rinitis alĂ©rgica
o irritativa, insomnio y mala higiene de sueño, que motivaron derivaciones a
los respectivos médicos tratantes, asegurando el trabajo multidisciplinar3,
12, 13.
Datos
publicados han expuesto que las primeras 2-4 semanas luego del inicio del
tratamiento con terapia de presiĂ³n positiva son cruciales para favorecer la
adherencia, ya que es este el periodo donde se identifican frecuentemente las
intolerancias3. Sin embargo, pudimos identificar disminuciĂ³n de la
adherencia en pacientes con > 1 año con CPAP (tradicionalmente considerados
adaptados a la terapia), tal como fuera descripto por Morrone
y cols., quienes mostraron un cumplimiento > 5 hs/noche
en un 67% luego de 1 año de seguimiento en un entorno protocolizado15.
Llamativamente en esta serie, las diferencias en el perfil de cumplimiento se
apreciaron a partir de las 600 noches de tratamiento, lo que expone la
necesidad de continuar el seguimiento y la pesquisa de intolerancias mĂ¡s allĂ¡
del primer año.
Los
procedimientos durante las etapas de adaptaciĂ³n, titulaciĂ³n, monitoreo del
cumplimiento y de la eficacia de la presiĂ³n positiva requieren instrumentos
especĂficos3,14 (manejo de software, conocimiento de los diversos
dispositivos de terapia, manejo de mĂ¡scaras, conocimientos en estrategias
cognitivo conductuales, interpretaciĂ³n de cuestionarios de sueño, protocolos
clĂnicos de actuaciĂ³n estandarizados, etc.), que convierten a la consulta
kinésica en una disciplina vigente entre todas las que conforman el equipo
multidisciplinario que debe ofrecer soluciones para la AOS y desĂ³rdenes
relacionados23.
Finalmente,
nuestro trabajo es retrospectivo y conlleva las limitaciones tĂpicas de este
tipo de diseño. AdemĂ¡s, la asistencia a este modelo de consulta especĂfica
depende de la derivaciĂ³n mĂ©dica, representanÂdo un sesgo y una limitaciĂ³n que
dificulta la interpretaciĂ³n e impide la extrapolaciĂ³n de los resultados a otros
sistemas de organizaciĂ³n.
Conclusiones
Dos
terceras partes de los pacientes con AOS evaluados en una entrevista clĂnica
conducida por kineÂsiĂ³logos utilizan la presiĂ³n positiva mĂ¡s de 4 horas noche,
y la mitad presenta intolerancias aĂºn luego del periodo de adaptaciĂ³n.
La
consulta kinĂ©sica especializada puede contribuir a la identificaciĂ³n y
resoluciĂ³n de dificultades, aplicando un protocolo basado en educaciĂ³n y
entrenamiento, selecciĂ³n de interfases y seguimiento
a mediano y largo plazo.
Conflictos de
intereses:
Los autores declaran no tener conflictos de interés en el tema relacionado al
manuscrito.
Este
trabajo fue llevado a cabo sin financiaciĂ³n.
BibliografĂa
1. Nogueira
F, Nigro C, Cambursano H, Borsini E, Silio J, Avila J.
Practical guidelines for the diagnosis and treatment of obÂstructive sleep
apnea syndrome. Medicina
(B Aires). 2013; 73(4): 349-62.
2.
Grupo Español de Sueño. Documento consenso español sobre el sĂndrome de apneas-hipopneas del sueño. Arch Bronc. 2005;41(Supl
4): 7.
3.
Nogueira JF, Borsini E, Nigro
C. Estrategias para mejorar la adaptaciĂ³n al tratamiento con CPAP en pacientes
con SAHOS. Rev Am Med Resp. 2016; 4: 365-77.
4. Lewis KE, Seale L, Bartle IE,
Watkins AJ, Ebden P. Early
predictors of CPAP use for the treatment of obstructive sleep apnea. Sleep.
2004; 27(1): 134-8.
5. Budhiraja,
R, Parthasarathy S, Drake CL, et al. Early CPAP use
identifies subsequent adherence to CPAP therapy. Sleep. 2007; 30(3): 320-4.
6. Lim DC, Pack AI. Obstructive
Sleep Apnea: Update and Future. Annu Rev Med. 2017; 68: 99-112.
7. LĂ©vy
P, Kohler M, McNicholas WT, et al. Obstructive sleep apnoea syndrome. Nat Rev Dis Primers.
2015;1: 15015.
8. Gong F, Chen X, Wu Y, et al.
Nurse vs. physician-led care for obstructive sleep apnoea:
A systematic review and meta-analysis of randomized trials. J
Adv Nurs. 2018;
74(3): 501-6.
9. Patout
M, Arbane G, Cuvelier A,
Muir JF, Hart N, Murphy PB. Polysomnography versus
limited respiratory monitoring and nurse-led titration to optimise
non-invasive ventilation set-up: a pilot randomised
clinical trial. Thorax. 2019; 74(1): 83-6.
10. Valerio TD, Heaton K. The effects of an online educational program on nurse
practitioners’ knowledge of obstructive sleep apnea in adults. J Am Assoc Nurse Pract. 2014; 26(11):
603-11.
11. Suarez-Giron
M, Bonsignore MR, Montserrat JM. New
organisation for follow-up and assessment of
treatment efficacy in sleep apnoea. Eur Respir
Rev. 2019; 28(153).
12.
LĂ³pez-LĂ³pez L, Torres-SĂ¡nchez I, Cabrera-Martos I, OrtĂz-Rubio
A, Granados-Santiago M, Valenza MC. Nursing Interventions Improve Continuous Positive Airway Pressure
Adherence in Obstructive Sleep Apnea With Excessive Daytime Sleepiness: A
Systematic Review. Rehabil Nurs.
2020; 45(3): 140-6.
13. SĂ¡nchez-de-la-Torre M, BarbĂ© F. Personalized medicine in sleep apnea: Towards a
new paradigm of comprehensive disease management. Med Clin (Barc). 2016;
147(10): 444-6.
14. Shelgikar
AV, Durmer JS, Joynt KE,
Olson EJ, Riney H, Valentine P. Multidisciplinary
sleep centers: strategies to improve care of sleep disorders patients. J Clin Sleep Med. 2014; 10(6): 693-7.
15.
Morrone E, Giordano A, Carli
S, et al. Something is changing in adherence to CPAP therapy:
real world data after 1 year of treatment in patients with obstructive sleep
apnea. Eur Respir J. 2020;
55(3): 1901419.
16.
Nogueira F, De Luca M, Simonelli G, Vera D, Vera S,
Rey R. ¿QuĂ© pasa con los pacientes luego de que se les diagnostica Apneas del
Sueño? Rev Am Med Resp. 2007; 2: 41-7.
17.
DĂ©cima T, Maldonado L, Bosio M, et al. Cumplimiento y
abandono de CPAP en pacientes con sĂndrome de apneas del sueño. Rev Am Med Resp. 2013; 4: 197-206.
18. Nogueira
JF, Simonelli G, Giovini V,
et al. Access to CPAP treatment in patients with moderate to severe sleep apnea
in a Latin American City. Sleep Sci. 2018; 11(3): 174-82.
19. Wolkove
N, Baltzan M, Kamel H, et
al. Long-term compliance with continuous positive airway pressure in patients
with obstructive sleep apnea. Can Respir J. 2008; 15:
365-9.
20. Wang Y, Gao
W, Sun M, et al. Adherence to CPAP in patients with obstructive sleep apnea in
a Chinese population. Respir Care. 2012;
57: 238-43.
21.
Leiva AgĂ¼ero S, Larrateguy LD, Nogueira F, et al.
Tratamiento con presiĂ³n positiva de la Apnea Obstructiva del Sueño. PosiciĂ³n de
la AsociaciĂ³n Argentina de Medicina Respiratoria. Rev
Am Med Resp 2019;4:332-48.
22.
Nogueira JF, Giovini V, Borsini
E, et al. EvaluaciĂ³n de la calidad de servicio prestado a pacientes con apneas
del sueño por parte de diferentes proveedores de CPAP. Abstract
43º Congreso Argentino de Medicina Respiratoria. Rev
Am Med Resp. 2015; Supl 1-89.
23.
Borsini E, DĂ©cima T. ¿CĂ³mo debemos organizar el
seguimiento de los pacientes con sĂndrome de apneas-hipopneas
durante el sueño? Rev Am Med
Resp. 2014; 2: 187-9.